L'ovocita umano, comunemente noto come cellula uovo, è il gamete femminile, una cellula di dimensioni considerevoli rispetto ad altri tipi cellulari del corpo umano e di fondamentale importanza nel processo riproduttivo. La sua formazione, maturazione e le sue dimensioni sono strettamente legate alla fertilità femminile e alla salute riproduttiva. Comprendere questi aspetti è cruciale per una visione completa della biologia riproduttiva.
La Cellula Uovo: Un Gigante Microscopico
L'ovocita è la cellula più voluminosa prodotta dal corpo umano, formatasi per meiosi nelle ovaie attraverso il processo chiamato ovogenesi. Nel suo stadio maturo, l'ovocita ha un diametro che varia generalmente tra i 100 e i 150 micron, con una media di circa 150 micron. Questa grandezza è dovuta principalmente alla presenza di abbondanti riserve nutritive nel suo citoplasma, sotto forma di granuli di vitello (o tuorlo), essenziali per sostenere le prime fasi di sviluppo dell'embrione dopo la fecondazione.
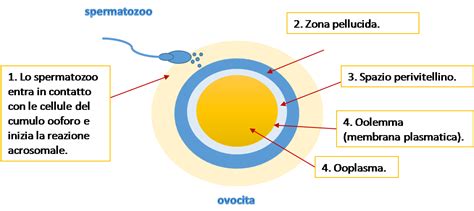
A differenza della maggior parte delle cellule somatiche che possiedono un corredo cromosomico diploide (46 cromosomi), l'ovocita è una cellula aploide, contenente 23 cromosomi. Questo dimezzamento del corredo cromosomico è il risultato del processo meiotico, necessario affinché, dopo la fecondazione da parte dello spermatozoo (anch'esso aploide), si possa ripristinare il corredo diploide caratteristico della specie umana. Il cromosoma sessuale dell'ovocita è sempre X.
Il Percorso dell'Ovocita: Dall'Ovaio alla Fecondazione
Gli ovuli sono contenuti all'interno delle ovaie, organi pari e simmetrici situati ai lati dell'utero. Già durante la vita intrauterina, le ovaie contengono tutti gli ovuli che una donna possiederà nel corso della sua vita. Questi ovuli primitivi, chiamati oogoni, subiscono divisioni mitotiche e poi iniziano la meiosi, bloccandosi in uno stadio iniziale prima della nascita.
Fino alla pubertà, i follicoli che contengono gli ovociti rimangono quiescenti, con molti che degenerano. A partire dalla pubertà, con un complesso stimolo ormonale, ogni ciclo ovarico (che dura circa 28 giorni) vede la maturazione di un follicolo, insieme all'ovocita in esso contenuto. Questo processo, noto come maturazione follicolare, è la prima fase del ciclo ovarico.
Il follicolo è una struttura complessa che circonda l'ovocita e svolge un ruolo cruciale nel suo sviluppo. È costituito da diverse componenti, tra cui le cellule della granulosa e le cellule della teca interna ed esterna, che producono ormoni e supportano la maturazione dell'ovocita. Il follicolo dominante, quello che raggiunge la piena maturazione, presenta un cavo pieno di liquido e, prima dell'ovulazione, il suo diametro medio è di circa 22-24 mm, con un intervallo che può variare da 18 a 36 mm.
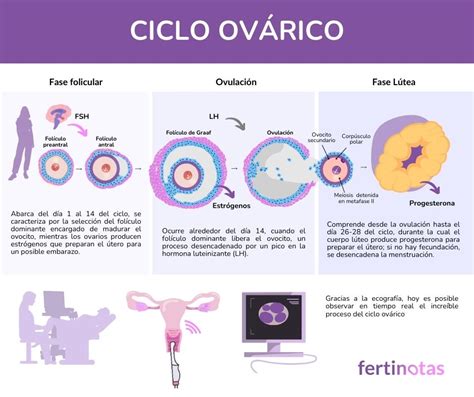
La fase ovulatoria, o ovulazione, coincide generalmente con il 14° giorno del ciclo e comporta il rilascio della cellula uovo matura dall'ovaio. Dopo essere stato liberato nella cavità addominale, l'ovocita viene prontamente catturato dalle fimbrie della tuba di Falloppio, dove solitamente avviene la fecondazione. L'ovocita ha una vita massima di 12-24 ore dopo l'ovulazione.
La fase post-ovulatoria vede ciò che resta del follicolo trasformarsi in corpo luteo, una ghiandola endocrina temporanea che produce progesterone, fondamentale per un'eventuale gravidanza. Se la fecondazione non avviene, il corpo luteo regredisce formando il corpo albicante.
Le Dimensioni delle Ovaie e la Riserva Ovarica
Le ovaie, come le gonadi maschili (i testicoli), sono organi essenziali per la riproduzione. Nell'adulto in età fertile, l'ovaio ha dimensioni medie di circa 2-4 cm di lunghezza, 1-2 cm di larghezza e 2-3 cm di spessore. Tuttavia, queste dimensioni possono variare fisiologicamente durante il ciclo ovarico a causa della crescita dei follicoli. In volume, le ovaie adulte misurano generalmente tra i 3 e i 6 ml.
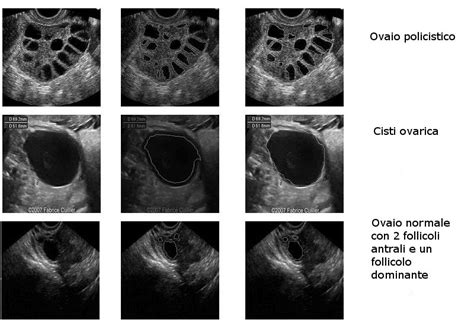
La valutazione del numero e delle dimensioni dei follicoli antrali (follicoli di piccole dimensioni visibili nei primi giorni del ciclo) tramite ecografia vaginale è considerata la stima più fedele della riserva ovarica di una donna. Una riserva ovarica adeguata è indicata da un conteggio di 6-10 follicoli antrali per ovaio. Un conteggio inferiore a 6 suggerisce una scarsa riserva ovarica, mentre un conteggio superiore a 12 indica un'alta riserva ovarica.
Conoscere la riserva ovarica è importante perché influenza la fertilità e la risposta ai trattamenti di fecondazione assistita. Una scarsa riserva ovarica può comportare un maggior rischio di insuccesso nei trattamenti, mentre un'alta riserva può aumentare il rischio di iperstimolazione ovarica.
Variazioni e Implicazioni Cliniche
Le dimensioni delle ovaie e il numero di follicoli possono variare significativamente con l'età. Alla nascita, una neonata possiede circa un milione di ovociti primitivi. Alla pubertà, questo numero si riduce a circa 400.000, e nel corso della vita, solo circa 400-500 ovociti subiranno il processo di ovulazione.
ciclo ovarico e mestruale
Dopo la menopausa, le ovaie vanno incontro a un processo di involuzione (atrofia senile), con una progressiva diminuzione delle loro dimensioni e la cessazione dell'ovulazione. Anche in età prepuberale e post-menopausale, le ovaie tendono a essere più piccole.
Dimensioni delle ovaie che si discostano significativamente dalla norma possono indicare condizioni mediche. Ad esempio, ovaie più piccole potrebbero suggerire una riserva ovarica ridotta o l'inizio della menopausa, mentre ovaie più grandi potrebbero essere associate a cisti ovariche o alla sindrome dell'ovaio policistico (PCOS). Queste condizioni possono influenzare la fertilità e richiedere un'attenta gestione medica.
In sintesi, il diametro dell'ovocita umano, sebbene sia una misura microscopica, è un indicatore fondamentale della sua capacità riproduttiva. Parallelamente, le dimensioni e la riserva ovarica, valutabili attraverso il conteggio dei follicoli, forniscono informazioni preziose sullo stato di salute riproduttiva della donna nel corso della sua vita fertile.

