Il diabete gestazionale, una condizione che si manifesta per la prima volta durante la gravidanza, rappresenta una sfida significativa per circa il 7% delle gestanti, ponendo potenziali rischi sia per la madre che per il nascituro. Comprendere a fondo le sue cause, i fattori di rischio associati, le metodologie diagnostiche e le opzioni terapeutiche è cruciale per garantire una gravidanza serena e un esito positivo.
Cos'è il Diabete Gestazionale?
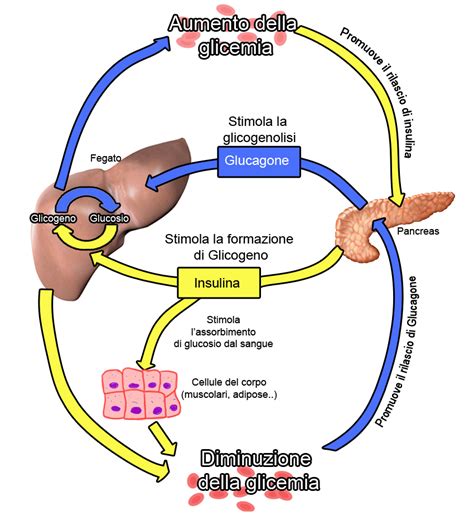
Il diabete gestazionale, noto anche come Diabete Mellito Gestazionale (GDM), è definito come una forma di alterazione del metabolismo del glucosio che insorge o viene diagnosticata per la prima volta durante il periodo della gestazione. È fondamentale distinguerlo dal diabete pre-gestazionale, che riguarda donne già affette da diabete prima di concepire. In entrambi i casi, il meccanismo sottostante è un'alterazione nella gestione dell'insulina, l'ormone prodotto dal pancreas responsabile della regolazione della quantità di glucosio nel sangue. Questa disfunzione porta a un accumulo di zuccheri nel circolo ematico.
Sintomi e Riconoscimento del Diabete Gestazionale
Fortunatamente, nella maggior parte dei casi, il diabete gestazionale non si manifesta con sintomi evidenti. Tuttavia, è importante essere consapevoli di alcuni segnali che potrebbero indicare la sua presenza:
- Aumento della necessità di urinare.
- Aumentata sensazione di sete.
- Maggiore appetito.
- Affaticamento insolito.
- Visione offuscata.
- Frequenti infezioni, in particolare quelle urinarie o vaginali.
Data la potenziale assenza di sintomi marcati, la diagnosi precoce si affida a screening e test specifici eseguiti durante i controlli prenatali di routine.
Diagnosi: Monitoraggio della Glicemia in Gravidanza
Il monitoraggio dei valori della glicemia è uno degli esami più importanti durante la gravidanza. La diagnosi di diabete gestazionale si basa su due tipologie di test:
Screening per il Diabete: Questo include la misurazione della glicemia a digiuno e dopo i pasti. Nei casi di diabete gestazionale, la misurazione post-prandiale viene effettuata 1 ora dopo il pasto, a differenza del diabete non gravidico dove si attende 2 ore.
- Valori di riferimento per lo screening classico:
- Glicemia a digiuno: <90 mg/dl
- Glicemia 1 ora dopo il pasto: <120 mg/dl
- Valori di riferimento per lo screening classico:
Curva Glicemica da Carico Orale (OGTT): Questo esame, solitamente eseguito tra la 24ª e la 28ª settimana di gestazione, prevede la misurazione della glicemia dopo la somministrazione di una soluzione contenente una quantità specifica di glucosio. In presenza di fattori di rischio elevati (come grave obesità, precedente diabete gestazionale o glicemia a digiuno superiore a 125 mg/dl all'inizio della gravidanza), l'OGTT viene anticipato alla 16ª settimana.
- Valori di riferimento per la curva glicemica:
- Subito dopo l'assunzione della soluzione glucosata: <95 mg/dl
- 1 ora dopo: <180 mg/dl
- 2 ore dopo: <155 mg/dl
- Valori di riferimento per la curva glicemica:
È importante sottolineare che un solo valore alterato durante la curva glicemica è sufficiente per formulare una diagnosi di diabete gestazionale.
Cause e Fattori di Rischio del Diabete Gestazionale
Le cause del diabete gestazionale sono intrinsecamente legate ai profondi cambiamenti fisiologici e ormonali che il corpo femminile sperimenta durante la gravidanza. Nel corso della gestazione, il corpo produce una grande quantità di ormoni per supportare lo sviluppo della placenta. Alcuni di questi ormoni possono ostacolare l'azione dell'insulina, portando a una condizione nota come insulino-resistenza. Questo significa che le cellule del corpo diventano meno sensibili all'insulina, rendendo più difficile per il glucosio entrare nelle cellule per essere utilizzato come energia. Di conseguenza, i livelli di glucosio nel sangue possono aumentare.
Oltre ai cambiamenti ormonali, diversi fattori di rischio possono aumentare la probabilità di sviluppare diabete gestazionale:
- Sovrappeso o Obesità: Un Indice di Massa Corporea (BMI) superiore a 25 è associato a un rischio maggiore.
- Familiarità: Avere parenti di primo grado (genitori, fratelli) con diabete aumenta la suscettibilità.
- Storia Precedente: Aver sviluppato diabete gestazionale in una gravidanza precedente.
- Età Materna: Le donne di età superiore ai 35 anni presentano un rischio più elevato.
- Etnia: Alcune etnie sono statisticamente più a rischio, tra cui popolazioni dell'Asia meridionale, del Medio Oriente, caraibiche e dell'Africa. In Italia, si stima che una donna su dieci possa sviluppare diabete gestazionale, con una maggiore incidenza in donne di origine mediorientale o asiatica meridionale.
- Glicemia Elevata all'Inizio della Gravidanza: Una glicemia a digiuno già superiore a 125 mg/dl durante la prima visita di controllo può indicare un diabete pre-esistente o un rischio elevato.

Rischi Associati al Diabete Gestazionale
L'eccesso di glucosio nel sangue (iperglicemia) può avere conseguenze negative sia per la madre che per il feto, se non gestito adeguatamente.
Rischi per la Mamma:
- Aumento del Rischio di Parto Cesario: Se il feto sviluppa una crescita eccessiva (macrosomia) a causa dell'elevata disponibilità di glucosio, il parto naturale può diventare più complicato, aumentando la probabilità di un parto cesareo.
- Aumento del Rischio di Sviluppare Diabete Mellito Tipo 2: Le donne che hanno avuto diabete gestazionale hanno un rischio significativamente maggiore di sviluppare diabete mellito di tipo 2 negli anni successivi alla gravidanza.
- Ipertensione Gestazionale e Preeclampsia: Il diabete gestazionale può aumentare la probabilità di sviluppare queste condizioni, caratterizzate da un aumento della pressione sanguigna durante la gravidanza.
Rischi per il Bambino:
- Macrosomia Fetale: Il feto riceve un eccesso di glucosio dalla madre e, in risposta, produce maggiori quantità di insulina. L'insulina in eccesso favorisce l'accumulo di grasso, portando a un neonato più grande della media (peso alla nascita superiore a 4 kg o 4.5 kg). Questo può causare difficoltà durante il parto.
- Ipoglicemia Neonatale: Dopo la nascita, il cordone ombelicale viene reciso, interrompendo il flusso di glucosio materno. Tuttavia, il neonato, abituato a produrre alti livelli di insulina per gestire l'eccesso di glucosio, può sperimentare un drastico calo della glicemia.
- Difficoltà Respiratorie: L'iperglicemia e l'iperinsulinemia materne e fetali possono rallentare lo sviluppo dei polmoni del feto, portando a problemi respiratori alla nascita.
- Aumentato Rischio di Aborti Spontanei e Difetti alla Nascita: Sebbene meno comuni con una diagnosi e gestione tempestive, questi rischi sono associati a un diabete gestazionale non controllato.
- Ittero Neonatale: Condizione caratterizzata da un aumento della bilirubina nel sangue del neonato.
- Distocia delle Spalle: Una complicanza del parto in cui la spalla del feto rimane bloccata dopo la nascita della testa.
DIABETE GESTAZIONALE: Cos'è, Cause e Cure
Gestione e Cura del Diabete Gestazionale
La gestione del diabete gestazionale mira a mantenere i livelli di glucosio nel sangue entro i limiti raccomandati per garantire la salute della madre e del bambino. L'approccio terapeutico è multifattoriale e personalizzato.
Stile di Vita Sano: Dieta ed Esercizio Fisico
Nella maggior parte dei casi (circa nove volte su dieci), una corretta alimentazione e un'attività fisica regolare sono sufficienti per controllare la glicemia.
- Dieta Equilibrata: È fondamentale seguire una dieta bilanciata, evitando cibi ad alto contenuto di zuccheri semplici e carboidrati raffinati. È importante leggere attentamente le etichette dei cibi e delle bevande, poiché anche succhi di frutta e frullati possono contenere zuccheri nascosti. Si raccomanda di evitare regimi alimentari "improvvisati" o eccessivamente restrittivi. Il medico o l'ostetrica forniranno indicazioni precise su un piano alimentare personalizzato.
- Cosa privilegiare: Carboidrati complessi (cereali integrali, legumi), proteine magre, grassi sani, abbondante frutta e verdura.
- Cosa limitare: Dolci, bevande zuccherate, pane bianco, pasta raffinata, riso bianco, patate.
- Attività Fisica Regolare: L'esercizio fisico aiuta a ridurre i livelli di glicemia aumentando la sensibilità all'insulina. Attività come camminare, nuotare o praticare yoga prenatale sono generalmente consigliate. Il medico fornirà indicazioni specifiche sugli esercizi sicuri da praticare durante la gravidanza.
Monitoraggio Domiciliare della Glicemia
Spesso, alle gestanti con diabete gestazionale viene richiesto di monitorare i propri livelli di glucosio nel sangue a casa utilizzando un glucometro. Questo piccolo dispositivo misura la concentrazione di glucosio nel sangue attraverso una goccia di sangue ottenuta dalla puntura di un polpastrello. Il monitoraggio giornaliero, noto come "profilo glicemico", aiuta a valutare i livelli di glicemia nell'arco delle 24 ore, seguendo schemi prestabiliti dal medico.
I livelli glicemici medi raccomandati durante la gravidanza, in particolare nel terzo trimestre, sono generalmente più bassi rispetto ai valori riscontrati al di fuori della gestazione, con un ritmo circadiano caratteristico e escursioni post-prandiali contenute.
Terapia Farmacologica: Insulina
Se la dieta e l'esercizio fisico non sono sufficienti a mantenere la glicemia sotto controllo, il medico potrà prescrivere farmaci ipoglicemizzanti. Nella maggior parte dei casi, il trattamento di prima scelta è l'insulina, somministrata per via intradermica. Il team medico fornirà istruzioni dettagliate sulle modalità di iniezione e sulla frequenza, che può variare a seconda del tipo di insulina e del regime terapeutico.
Monitoraggio Fetale e Tempistica del Parto
Durante la gravidanza, soprattutto in presenza di diabete gestazionale, vengono programmati controlli ecografici a 28, 32 e 36 settimane per monitorare la crescita del feto e la quantità di liquido amniotico.
La decisione riguardo al momento ideale per il parto viene presa considerando diversi fattori, tra cui il controllo glicemico materno, la crescita fetale e l'assenza di complicanze. In generale, se i livelli di glucosio nel sangue sono normali e la salute del feto non è a rischio, si può attendere il termine naturale della gravidanza (tra le 38 e le 40 settimane). In alcuni casi, specialmente in presenza di macrosomia fetale o altri fattori di rischio, può essere consigliata l'induzione del parto tra la 38ª e la 39ª settimana. Se il parto naturale non avviene spontaneamente entro le 40 settimane e 6 giorni, possono essere considerate l'induzione del parto o il parto cesareo.
Al momento del ricovero ospedaliero per il parto, è importante portare con sé il glucometro e tutti i farmaci in uso. Durante il travaglio e il parto, la glicemia materna verrà monitorata attentamente.
Dopo il Parto
Nella maggior parte dei casi, il diabete gestazionale scompare dopo la nascita del bambino. Tuttavia, è fondamentale un controllo post-parto.
- Monitoraggio Post-Parto: Potrebbe essere suggerito un controllo della glicemia circa sei settimane dopo il parto. Questo perché la presenza di diabete gestazionale aumenta la probabilità di sviluppare diabete mellito di tipo 2 negli anni successivi.
- Neonati: Subito dopo la nascita (entro 30 minuti) e a intervalli regolari (ogni 2-3 ore), è importante alimentare il neonato per stabilizzare la sua glicemia. I livelli di glucosio nel sangue del neonato verranno monitorati e, se bassi, potrebbero essere necessari interventi come l'alimentazione tramite sondino o flebo.
- Sospensione dei Farmaci: I farmaci per il controllo della glicemia assunti durante la gravidanza vengono solitamente sospesi dopo il parto.
Prevenzione e Consapevolezza
Sebbene non sia sempre possibile prevenire il diabete gestazionale, mantenere un peso corporeo sano prima e durante la gravidanza, seguire una dieta equilibrata e praticare attività fisica regolare può ridurre significativamente il rischio. La consapevolezza dei fattori di rischio e l'adesione ai controlli medici prenatali sono essenziali per una diagnosi precoce e una gestione efficace, garantendo così il benessere sia della madre che del bambino.

tags: #diabete #gestazionale #scoperto #tardi

