Il travaglio di parto rappresenta un processo fisiologico complesso che culmina con l'espulsione del feto dall'organismo materno. Durante questo periodo cruciale, il monitoraggio dell'attività cardiaca fetale assume un'importanza fondamentale per garantire il benessere del nascituro e intervenire tempestivamente in caso di necessità. La fase latente del travaglio, caratterizzata da contrazioni uterine irregolari che gradualmente diventano più regolari e intense, è un momento in cui il monitoraggio fetale, sebbene meno intensivo rispetto alle fasi successive, riveste un ruolo significativo nella valutazione della salute fetale.
Metodi di Monitoraggio Fetale: Un Panorama Dettagliato
Il monitoraggio della frequenza cardiaca fetale (FCF) è la pietra angolare della valutazione del benessere fetale durante il travaglio. Tradizionalmente, questo può essere effettuato in modo manuale e intermittente, impiegando un fetoscopio per l'auscultazione diretta del battito cardiaco fetale. Tuttavia, l'avvento della tecnologia ha portato alla diffusione del monitoraggio elettronico della frequenza cardiaca fetale (MEFC), sia esterno che interno, che è diventato lo standard in molte pratiche ostetriche, specialmente per le gravidanze considerate ad alto rischio.
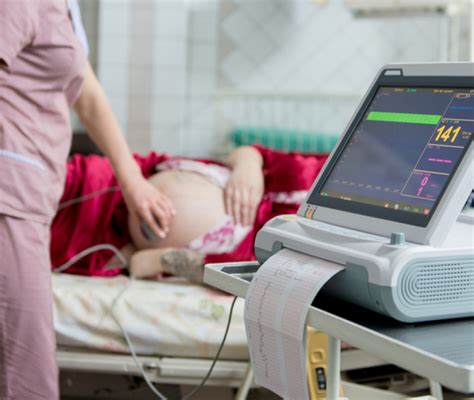
Il dibattito sull'utilità del MEFC di routine nei parti a basso rischio è tuttora aperto. Studi clinici su larga scala non hanno dimostrato una riduzione dei tassi complessivi di mortalità fetale associata all'uso routinario del MEFC. Al contrario, è stato osservato un aumento delle percentuali di parto cesareo, presumibilmente a causa di una maggiore incidenza di falsi positivi nell'identificazione di anomalie fetali. Questo significa che molte apparenti anomalie rilevate dal monitoraggio elettronico potrebbero non rappresentare un reale pericolo per il feto, portando tuttavia a interventi non sempre necessari. Di conseguenza, il tasso di parti cesarei risulta maggiore tra le pazienti monitorate con il cardiotocografo computerizzato rispetto a quelle sottoposte a auscultazione manuale.
Qualora si opti per l'auscultazione manuale della frequenza cardiaca fetale, è imperativo seguire specifiche linee guida e garantire un'assistenza ostetrica in rapporto 1:1 con la partoriente. Nelle gravidanze a basso rischio con un decorso del travaglio fisiologico, la FCF dovrebbe essere controllata dopo ogni contrazione o, in alternativa, almeno ogni 30 minuti durante il primo stadio del travaglio e ogni 15 minuti durante il secondo stadio. Per le gravidanze ad alto rischio, la frequenza di controllo aumenta: ogni 15 minuti durante il primo stadio e ogni 3-5 minuti durante il secondo stadio.
L'auscultazione dovrebbe durare almeno 1-2 minuti dal momento di picco di una contrazione per poter identificare tempestivamente eventuali decelerazioni tardive, un segnale che potrebbe indicare una compromissione del benessere fetale. L'auscultazione intermittente presenta alcuni vantaggi: è associata a una più bassa percentuale di falsi positivi per anomalie e a una minore incidenza di interventi ostetrici rispetto al monitoraggio elettronico continuo. Inoltre, offre un'opportunità preziosa per un contatto umano più intenso tra ostetrica e partoriente, un aspetto spesso sottovalutato ma di grande importanza emotiva. Tuttavia, l'aderenza rigorosa alle linee guida standard per l'auscultazione può risultare complessa da implementare nella pratica clinica quotidiana e potrebbe non essere sempre ottimale in termini di costi-benefici. Inoltre, una esecuzione non accurata dell'auscultazione può portare a mancare alcune alterazioni significative.
Il monitoraggio elettronico fetale si articola in due modalità principali:
Esterno: In questa modalità, sensori esterni vengono applicati sull'addome materno per registrare sia il battito cardiaco fetale sia l'attività contrattile uterina. Questo metodo è non invasivo e generalmente ben tollerato.
Interno: Questa tecnica richiede la rottura delle membrane amniotiche. Successivamente, vengono inseriti degli elettrodi attraverso la cervice. Un elettrodo viene posizionato sul cuoio capelluto del feto per una registrazione più precisa della FCF. Se necessario, un catetere può essere inserito nella cavità uterina per misurare la pressione intrauterina, fornendo dati dettagliati sull'intensità e la frequenza delle contrazioni.
In generale, il monitoraggio esterno e quello interno sono considerati egualmente affidabili. I dispositivi esterni sono comunemente impiegati nelle donne in travaglio normale. I dispositivi interni trovano applicazione quando il monitoraggio esterno non fornisce informazioni sufficienti sullo stato di benessere fetale o sull'intensità delle contrazioni uterine, ad esempio in caso di malfunzionamento dei sensori esterni.
Altre tecniche di monitoraggio fetale, sebbene meno diffuse nella pratica clinica standard e spesso utilizzate in contesti di ricerca, includono la pulsossimetria fetale e l'analisi del segmento ST fetale e dell'onda T nell'elettrocardiogramma fetale. Quest'ultima valuta specificamente l'attività elettrica del cuore fetale alla ricerca di alterazioni che potrebbero indicare sofferenza.
Interpretazione del Monitoraggio della Frequenza Cardiaca Fetale: Criteri e Classificazioni
L'interpretazione dei tracciati di monitoraggio fetale si basa sull'analisi di parametri chiave, principalmente la frequenza cardiaca fetale basale e la sua variabilità, con particolare attenzione alle variazioni in risposta alle contrazioni uterine e ai movimenti fetali. Data la potenziale soggettività nell'interpretazione, sono stati definiti parametri standardizzati.
Le tipologie di tracciato della frequenza cardiaca fetale sono classificate in tre livelli (categorie), che generalmente correlano con lo stato acido-base del feto:
Categoria I: Normale. Un tracciato classificato come Categoria I predice con elevata probabilità uno stato acido-base fetale normale al momento dell'osservazione. Le caratteristiche di un tracciato normale includono:
- Frequenza cardiaca basale tra 110 e 160 battiti al minuto (bpm).
- Moderata variabilità della frequenza cardiaca basale (da 6 a 25 bpm), con o senza accelerazioni in risposta ai movimenti fetali o alle contrazioni.
- Assenza di decelerazioni tardive o variabili ricorrenti.
- Possono essere presenti o assenti decelerazioni precoci o accelerazioni appropriate all'età gestazionale.
Categoria II: Indeterminato. Questa categoria comprende tutti i tracciati che non rientrano chiaramente nelle categorie I o III. Molti tracciati si qualificano come indeterminati. In questi casi, non è possibile determinare con certezza se il feto sia in acidosi. I tracciati indeterminati richiedono un monitoraggio fetale stretto per poter identificare tempestivamente eventuali peggioramenti.
Categoria III: Anormale. Un tracciato anormale è solitamente indicativo di acidosi metabolica fetale al momento dell'osservazione e richiede un intervento immediato. Le caratteristiche di un tracciato anormale includono una o più delle seguenti condizioni:
- Assenza di variabilità della frequenza cardiaca basale associata a decelerazioni tardive ricorrenti.
- Assenza di variabilità della frequenza cardiaca basale associata a decelerazioni variabili ricorrenti.
- Assenza di variabilità della frequenza cardiaca basale associata a bradicardia (frequenza cardiaca < 110 bpm senza variabilità o < 100 bpm).
- Pattern sinusoidale (caratterizzato da oscillazioni regolari della FCF, simili a un'onda sinusoidale, con ampiezza fissa e frequenza specifica).
In presenza di un tracciato di Categoria III, sono necessarie azioni immediate per correggere la situazione (ad esempio, somministrazione di ossigeno supplementare alla madre, riposizionamento della madre, trattamento dell'ipotensione materna, interruzione dell'infusione di ossitocina) o per prepararsi a un parto celere.
È fondamentale ricordare che i pattern della FCF riflettono lo stato fetale in un determinato momento e possono mutare nel tempo.
COS E' L' ELETTROCARDIOGRAMMA E COSA CI DICE | ECG #02 | INFERMIERI online
Test di Valutazione Fetale: Strumenti Diagnostici Complementari
Oltre al monitoraggio continuo o intermittente durante il travaglio, esistono test specifici per valutare il benessere fetale, particolarmente utili in gravidanze complicate o ad alto rischio.
Non-Stress Test (NST): Questo test registra la FCF e le contrazioni uterine tramite monitor elettronici esterni, correlando la FCF con i movimenti fetali riferiti dalla madre. È definito "non-stress" perché non si applica alcuno stress al feto, sebbene a volte si utilizzino stimoli sonori (come uno stimolatore vibroacustico) per svegliare il feto. Ci si aspetta che la FCF aumenti in concomitanza con i movimenti fetali. L'NST viene tipicamente eseguito per 20 minuti (occasionalmente fino a 40 minuti). Un risultato è considerato "reattivo" (rassicurante) se si osservano almeno due accelerazioni della FCF di 15 bpm per 20 minuti. L'assenza di accelerazioni è considerata "non reattiva" (non rassicurante). La presenza di decelerazioni tardive durante l'NST può suggerire ipossiemia fetale e potenziale acidosi, richiedendo un intervento.
Profilo Biofisico (BPP): Di solito viene eseguito dopo un NST non reattivo. Il BPP integra il NST con una valutazione ecografica di quattro parametri: volume del liquido amniotico, movimenti fetali, tono muscolare fetale e respirazione fetale. Il NST e il BPP sono frequentemente utilizzati per monitorare gravidanze complicate da condizioni come diabete materno, ipertensione, storia di morte fetale in precedenza, ritardo di crescita intrauterino o anomalie fetali.
Stress Test di Contrazione (CST) o Test dell'Ossitocina: Questo test, oggi eseguito raramente, prevede il monitoraggio della FCF durante contrazioni uterine indotte artificialmente con ossitocina. Se eseguito, deve essere effettuato in ambiente ospedaliero.
In caso di rilevamento di problemi durante il travaglio, come decelerazioni della FCF o mancanza di normale variabilità, si ricorre alla rianimazione intrauterina fetale. Ciò può includere la somministrazione di liquidi endovenosi alla madre o il suo posizionamento in decubito laterale per alleviare la compressione sulla vena cava.
Il Travaglio di Parto: Fasi e Gestione
Il travaglio di parto è un processo caratterizzato da una serie di contrazioni uterine ritmiche, spontanee o indotte, che portano all'appianamento e alla dilatazione della cervice uterina. L'Organizzazione Mondiale della Sanità (OMS) ha definito la nascita normale come un evento che inizia spontaneamente, con basso rischio iniziale e durante tutto il processo, culminando nella nascita di un bambino in presentazione di vertice tra le 37 e le 42 settimane di gestazione, con la madre e il neonato in buone condizioni post-parto.
Lo stimolo esatto che innesca il travaglio è ancora oggetto di studio, ma la manipolazione digitale o lo stiramento della cervice durante le visite ostetriche sembrano facilitare l'attività contrattile, probabilmente stimolando il rilascio di ossitocina.
Nelle gravidanze a termine non complicate, il travaglio solitamente inizia entro due settimane dalla data presunta del parto. Per le primipare, la durata media del travaglio è di 12-18 ore, mentre per le pluripare è spesso più breve, attestandosi mediamente tra le 6 e le 8 ore.
La gestione di un travaglio prolungato o arrestato può richiedere interventi specifici, come l'induzione o il potenziamento del travaglio, l'uso di forcipe o ventosa ostetrica, o in ultima istanza, un parto cesareo.
Inizio del Travaglio
Il travaglio di solito inizia con contrazioni uterine irregolari, la cui intensità varia. Contemporaneamente, la cervice inizia ad accorciarsi e dilatarsi. Man mano che il travaglio progredisce, le contrazioni diventano più lunghe, intense e frequenti. In alcuni casi, le membrane amniocoriali possono rompersi prima dell'inizio delle contrazioni (rottura prematura delle membrane).
Un segno precoce che il travaglio potrebbe iniziare a breve è l'espulsione di una piccola quantità di muco sanguinolento dalla cervice. Tuttavia, una perdita ematica simile può verificarsi anche dopo un rapporto sessuale. In generale, una perdita ematica di lieve entità accompagnata da muco è tipicamente diversa dal sanguinamento vaginale anormale del terzo trimestre.
Alle donne in gravidanza viene solitamente consigliato di contattare la propria equipe medica e recarsi in ospedale se sospettano la rottura delle membrane o se avvertono contrazioni che durano almeno 30 secondi e si verificano regolarmente a intervalli di circa 6 minuti o meno per un'ora. Una volta in ospedale, le pazienti vengono valutate; se non è certo che il travaglio sia iniziato, possono essere osservate per un periodo e, in assenza di progressione, rimandate a casa.
Sintomi che non sono associati al travaglio normale, come dolore addominale persistente (piuttosto che intermittente), mal di schiena intenso, sanguinamento vaginale abbondante o instabilità emodinamica, che potrebbero suggerire un distacco prematuro della placenta, richiedono una valutazione e gestione immediata. La placenta previa viene solitamente esclusa tramite ecografia di routine nel secondo trimestre. Tuttavia, se la posizione della placenta è sconosciuta o se essa era localizzata in basso nell'ultima ecografia, l'esame vaginale digitale è controindicato e deve essere eseguita un'ecografia al più presto.
Ricovero in Unità di Travaglio
Al momento del ricovero in unità di travaglio, vengono misurati i parametri vitali materni. Viene prelevato un campione di sangue per emocromo completo, tipizzazione sanguigna e screening anticorpale. Se non già effettuati durante le visite prenatali, vengono eseguiti test di screening per HIV, epatite B, sifilide, immunità alla rosolia e alla varicella, e infezione da streptococco di gruppo B.
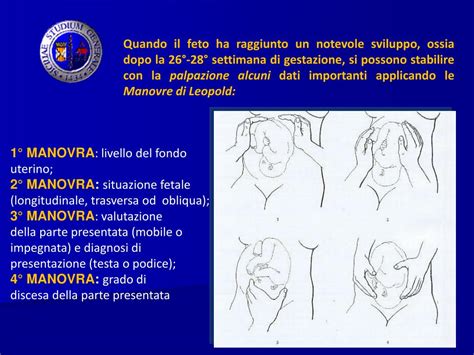
Viene registrata la presenza e la frequenza dei battiti cardiaci fetali. Viene quindi effettuato un esame obiettivo materno. Durante la palpazione addominale, il medico valuta la grandezza, la posizione e la presentazione fetale mediante le manovre di Leopold. In caso di incertezza sulla presentazione o posizione fetale, si può eseguire un'ecografia.
Se il travaglio è attivo, alle pazienti viene solitamente consigliato di assumere poco o nulla per via orale per prevenire vomito e aspirazione durante il parto o in caso di anestesia generale d'urgenza. Alcune strutture sanitarie permettono l'assunzione di liquidi chiari per le pazienti a basso rischio. La rasatura o il taglio dei peli pubici e vulvari non è indicato e aumenta il rischio di infezione della ferita.
Può essere iniziata un'infusione endovenosa di soluzione Ringer lattato, preferibilmente con un ago cannula di grosso calibro, in una vena della mano o della piega del gomito. Durante un travaglio normale di 6-10 ore, la paziente dovrebbe ricevere da 500 a 1000 mL di questa soluzione. Questa infusione previene la disidratazione e l'emoconcentrazione, garantendo al contempo una volemia adeguata. Il catetere fornisce anche un accesso immediato per la somministrazione di farmaci o sangue in caso di necessità. Un'adeguata idratazione è particolarmente utile se è prevista un'anestesia epidurale o spinale.
In caso di preoccupazioni circa complicanze dopo l'esame iniziale, il monitoraggio fetale e i test di laboratorio, vengono eseguiti ulteriori accertamenti. Se la gravidanza è pretermine (< 37 settimane) e la paziente presenta contrazioni uterine o perdite di liquido, viene valutata per travaglio pretermine o rottura prematura delle membrane e trattata di conseguenza.
Esame Cervicale
Se la paziente presenta contrazioni dolorose e regolari, viene eseguito un esame cervicale per valutare la dilatazione. Nelle pazienti con placenta previa, l'esame cervicale può causare un'emorragia grave e pertanto non deve essere eseguito. Se la localizzazione della placenta non è stata determinata durante la cura prenatale, l'ecografia deve essere eseguita prima di un esame pelvico.
La dilatazione cervicale è misurata in centimetri, come il diametro di un cerchio; 10 cm indica dilatazione completa. L'accorciamento della cervice è calcolato in percentuale, da zero a 100%. Poiché l'accorciamento implica sia l'assottigliamento che l'accorciamento della cervice, può essere registrato in centimetri, considerando la lunghezza media normale della cervice di 3,5-4,0 cm.
La stazione fetale è espressa in centimetri, sopra o sotto il piano delle spine ischiatiche materne. Il livello delle spine ischiatiche corrisponde alla stazione 0. I livelli al di sotto delle spine sono documentati come (+) e quelli al di sopra come (-), in incrementi di centimetri. Vengono annotate la situazione, la posizione e la presentazione del feto. La situazione descrive il rapporto tra l'asse longitudinale del feto e quello materno (longitudinale, obliquo, trasverso). La posizione descrive la relazione tra la parte presentata e la pelvi materna (es. occipite sinistra anteriore per la presentazione cefalica). La presentazione descrive la parte fetale che si affaccia all'orifizio uterino (es. podice, vertice, spalla). Una posizione o presentazione fetale anomala può essere associata a complicanze intrapartum.
Rottura delle Membrane
Occasionalmente, le membrane (sacco amniotico e corionico) si rompono prima dell'inizio del travaglio, con conseguente fuoriuscita di liquido amniotico attraverso la cervice. La rottura delle membrane prima dell'inizio del travaglio è definita rottura prematura delle membrane (PROM). Alcune donne con PROM avvertono una perdita abbondante di liquido dalla vagina, seguita da una perdita continua.
Se la paziente si presenta con una sospetta rottura delle membrane ma senza contrazioni regolari e dolorose, viene inizialmente eseguito un esame sterile per confermarla. Per ridurre il rischio di infezione, gli esami cervicali digitali vengono ritardati fino a quando il travaglio appare iniziato o vi siano altre indicazioni per valutare la dilatazione cervicale.
A volte è necessaria un'ulteriore conferma per differenziare il liquido amniotico da altri fluidi. La rottura delle membrane può essere confermata dall'esame pelvico se si osserva una fuoriuscita di liquido dalla cervice e un accumulo nella vagina posteriore. La presenza di meconio fetale (che conferisce una colorazione marrone-verdastra) deve essere notata, in quanto può essere un segno di stress fetale.
Se non è visibile un accumulo, la conferma può richiedere esami specifici. Ad esempio, il pH del liquido vaginale può essere testato con una cartina alla nitrazina, che vira al blu scuro a un pH > 6,5 (il pH del liquido amniotico è tra 7,0 e 7,6). Risultati falsi positivi possono verificarsi in presenza di sangue, sperma o alcune infezioni. Un campione di secrezioni può essere analizzato al microscopio per ricercare la cristallizzazione (arborizzazione) del NaCl nel liquido amniotico, che conferma la rottura delle membrane. Test commerciali sono utilizzati da alcuni istituti per valutare la rottura delle membrane. In casi dubbi, un'ecografia che dimostra oligoidramnios (deficit di liquido amniotico) fornisce un'ulteriore prova. Raramente, per confermare la rottura, si esegue un'amniocentesi con colorante.
Circa l'80-90% delle donne con PROM a termine (≥ 37 settimane) e circa il 50% di quelle con PROM pretermine (< 37 settimane) entra in travaglio spontaneamente entro 24 ore. Oltre il 90% delle donne con PROM entra in travaglio entro due settimane. Quando le membrane si rompono a termine ma il travaglio non inizia entro diverse ore, il travaglio viene generalmente indotto per ridurre il rischio di infezione materna e fetale.
Il Primo Stadio del Travaglio: Fase Latente e Fase Attiva
Il primo stadio del travaglio, che va dall'inizio del travaglio fino alla dilatazione completa della cervice (circa 10 cm), si suddivide in due fasi: la fase latente e la fase attiva.
Fase Latente: Questa fase rappresenta l'intervallo tra l'inizio effettivo del travaglio e l'inizio della fase attiva. Le contrazioni uterine diventano più regolari e intense, il disagio varia da lieve a moderato, e la cervice inizia ad appianarsi e dilatarsi fino a circa 4-6 cm. La fase latente è difficile da definire con precisione e la sua durata è variabile. Per le nullipare, la durata media è di 7,3-8,6 ore (con un 95° percentile di 17-21 ore). Per le multipare, la media è di 4,1-5,3 ore (con un 95° percentile di 12-14 ore). Non esiste una definizione standard univoca per una fase latente protratta, ma uno standard comunemente utilizzato è > 20 ore nelle nullipare o > 14 ore nelle multipare.
Fase Attiva: Questa fase è definita da una dilatazione cervicale accelerata. Le contrazioni regolari continuano fino al raggiungimento della dilatazione completa. La protrazione della fase attiva viene diagnosticata quando, dopo aver raggiunto una dilatazione di 6 cm, la cervice si dilata meno di 1,2 cm/h nelle nullipare o meno di 1,5 cm/h nelle multipare. L'arresto della fase attiva è tipicamente definito come nessuna variazione nella dilatazione cervicale per 2-4 ore.
Gli esami pelvici vengono eseguiti secondo necessità nella fase latente e tipicamente ogni 2-3 ore nella fase attiva per valutare i progressi del travaglio. La posizione eretta e la deambulazione durante il primo stadio del travaglio possono accorciarlo di oltre un'ora e ridurre il tasso di parto cesareo. Se le membrane non si sono rotte spontaneamente, alcuni medici praticano l'amnioressi (rottura artificiale delle membrane) di routine durante la fase attiva per accelerare il travaglio e permettere l'identificazione precoce di liquido amniotico tinto di meconio.
Il prolungamento del primo stadio del travaglio, sia nella fase latente che in quella attiva, rappresenta una condizione clinica caratterizzata da una progressione eccessivamente lenta della dilatazione cervicale o da un suo arresto. Le cause più comuni includono attività uterina inefficiente (contrazioni troppo deboli, brevi o infrequenti), macrosomia fetale, o anomalie della conformazione del bacino osseo materno.
I sintomi principali del prolungamento del primo stadio includono l'assenza di progressione clinica, la percezione di contrazioni dolorose ma inefficaci, e segni di affaticamento materno, disidratazione e, in casi più gravi, sofferenza fetale (tachicardia o bradicardia fetale). La diagnosi è prevalentemente clinica e si basa sull'osservazione dell'andamento del travaglio.
Il trattamento mira a correggere la causa sottostante del rallentamento. L'infusione di ossitocina è un trattamento standard per l'inerzia uterina. Se questi interventi non portano a una progressione soddisfacente o se compaiono segni di ipossia fetale, può rendersi necessario il ricorso al taglio cesareo. Tuttavia, nella maggior parte dei casi, con una gestione appropriata, il prolungamento del primo stadio si risolve positivamente con un parto vaginale.
Monitoraggio Fetale e Gestione degli Errori Medici
Il monitoraggio fetale è uno strumento essenziale per individuare precocemente eventuali segni di sofferenza fetale, come alterazioni della frequenza cardiaca (tachicardia, bradicardia, decelerazioni). Un monitoraggio inadeguato o il mancato riconoscimento di questi segnali possono portare a errori medici con conseguenze potenzialmente gravi per madre e neonato.
Gli errori medici durante la gravidanza, il travaglio e il parto possono includere:
- Mancato monitoraggio fetale: Non monitorare adeguatamente la FCF può portare a non identificare sofferenza fetale e ritardare interventi salvavita.
- Uso improprio di farmaci: Somministrazione di farmaci controindicati in gravidanza o a dosaggi errati.
- Mancata diagnosi e cura di infezioni materne: Infezioni come quella da streptococco di gruppo B possono essere trasmesse al feto, causando gravi complicanze neonatali.
- Manovre ostetriche incongrue: Esecuzione di manovre non necessarie o eseguite in modo improprio, come la manovra di Kristeller.
- Omessa esecuzione di un taglio cesareo tempestivo: Ritardo nel ricorrere al taglio cesareo quando indicato per sofferenza fetale.
- Trazioni eccessive sulla testa fetale: Possono causare lesioni al plesso brachiale del neonato.
- Mancato riconoscimento di sofferenza fetale: Che porta alla mancata esecuzione di un taglio cesareo tempestivo.
- Omissione o alterazione della cartella clinica: Documentazione incompleta o falsificata dell'assistenza prestata.
- Interventi senza consenso informato: Salvo emergenze.
- Mancata diagnosi di complicanze ostetriche: Come sproporzione feto-pelvica o presentazioni anomale.
- Superficialità nel monitoraggio materno e fetale.
- Uso improprio di forcipe o ventosa ostetrica.
- Mancato riconoscimento di urgenze/emergenze.
Le complicanze materne e fetali derivanti da una gestione scorretta possono includere lesioni da parto, danni neurologici permanenti al neonato (come la paralisi cerebrale infantile) dovuti a ipossia o asfissia neonatale. La sicurezza del neonato durante il travaglio e il parto è una priorità assoluta, e un monitoraggio fetale accurato e tempestivo è uno strumento fondamentale per garantire questa sicurezza, permettendo agli operatori sanitari di intervenire rapidamente in caso di sofferenza fetale e prevenire lesioni permanenti.

