Le gravidanze multiple, spesso percepite da molte coppie sottoposte a tecniche di Procreazione Medicalmente Assistita (PMA) come un risultato favorevole o, in alternativa, come il "male minore", presentano in realtà un quadro clinico complesso e carico di rischi significativi. Tra le complicanze più temute e frequenti, spicca il parto prematuro. Nelle gravidanze gemellari, la prematurità si manifesta nella metà dei casi, con conseguenze che vanno ben oltre la necessità di cure neonatali specialistiche. Il problema fondamentale risiede nel fatto che le possibilità di successo di una gravidanza sono quasi sempre maggiori quando si assume un certo rischio, intrinseco alla natura stessa di una gravidanza multipla.
Le Origini e la Classificazione delle Gravidanze Gemellari
La gemellarità può avere origini diverse, che influenzano direttamente la prognosi. I gemelli dizigoti, derivanti dalla fecondazione di due ovociti distinti da parte di due spermatozoi, sono definiti bicoriali. Allo stesso modo, un terzo dei gemelli monozigoti, nati dalla fecondazione di un singolo ovocita che successivamente si divide, presenta una configurazione bicoriale. I gemelli monozigoti, invece, derivano dalla divisione di un singolo zigote. La prognosi dei gemelli monocoriali è generalmente peggiore rispetto a quella dei gemelli bicoriali, con una morbilità e mortalità perinatale significativamente più elevata, da 3 a 5 volte superiore.
La gemellarità monozigotica, un evento sporadico, può manifestarsi con diverse configurazioni placentari e amniotiche a seconda del momento della divisione dello zigote:
- Gravidanza gemellare bicoriale biamniotica: La divisione dello zigote avviene entro il quarto giorno post-concezionale. In questa fase, l'inner cell mass (embrioblasto) non si è ancora formato, né sono definite le cellule che formeranno il trofoectoderma.
- Gravidanza gemellare monocoriale biamniotica: La divisione avviene tra il quarto e l'ottavo giorno di sviluppo. Si è formato l'inner cell mass, le cellule del trofoectoderma sono definite e la cavità blastocelica è presente.
- Gravidanza gemellare monocoriale monoamniotica: La divisione avviene dopo l'ottavo giorno di sviluppo, rappresentando circa il 5% di tutte le gravidanze monocoriali. Si osserva un disco embrionario didermico, il celoma extraembrionario e una singola cavità amniotica con una placenta da cui originano due cordoni ombelicali ravvicinati.
La gemellarità dizigotica è più frequente nelle donne di età superiore ai 35 anni, a causa dell'aumento dei livelli di gonadotropine. Studi su popolazioni con elevate percentuali di gemellarità dizigotica hanno correlato questa tendenza a un'elevata concentrazione plasmatica di FSH e LH, derivante da una peculiare costituzione ipotalamo-ipofisaria.
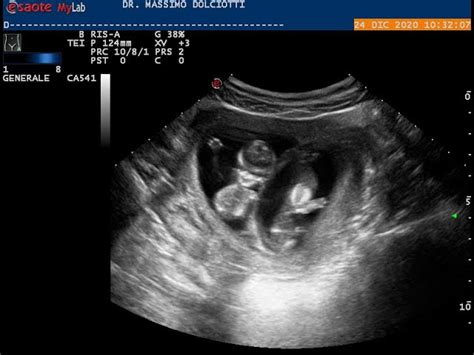
Diagnosi Ecografica di Corionicità e Amnionicità
La diagnosi accurata di corionicità, amnionicità e zigosità nelle gravidanze multiple non è sempre semplice e può essere influenzata dall'epoca gestazionale, dalla qualità dell'apparecchiatura ecografica e dallo spessore del pannicolo adiposo materno. Tuttavia, le moderne apparecchiature ecografiche offrono un elevato potere di risoluzione, consentendo di determinare il tipo di placentazione con largo anticipo, fornendo informazioni cruciali per la gestione clinica e prognostica. L'approccio ecografico ha raggiunto un'affidabilità del 95% circa, grazie al riconoscimento di specifici marcatori come il numero delle placente, delle membrane amniocoriali, lo spessore del setto interamniotico e la ricerca del "segno lambda", che indica la duplicazione dei foglietti coriali nel punto di inserzione placentare. È importante notare che una gravidanza bicoriale biamniotica con sesso concordante può essere, in realtà, monozigotica.
Nel primo trimestre, la distinzione tra gestazione bicoriale e monocoriale è facilitata dalla visibilità del setto che separa i due sacchi. La differenziazione tra gestazione monocoriale biamniotica e monocoriale monoamniotica è meno agevole. Nel secondo e terzo trimestre, in presenza di placente fuse, la determinazione dell'amnionicità può richiedere la valutazione del sesso fetale. In caso di sesso concordante, si valuta lo spessore del setto amniotico. La mancata visualizzazione della membrana separatrice nel secondo e terzo trimestre non deve automaticamente portare a una diagnosi di monoamnionicità se questa non è stata evidenziata precedentemente.
Rischi e Complicazioni delle Gravidanze Monocoriali
I gemelli monocoriali, pur condividendo rischi comuni a tutte le gravidanze multiple, presentano una prognosi peggiore rispetto ai bicoriali. Le anastomosi artero-arteriose e veno-venose, comunicazioni superficiali tra le circolazioni fetali, possono alterare l'equilibrio emodinamico.
Il Fenomeno del "Vanishing Twin"
L'uso esteso dell'ecografia nel primo trimestre ha permesso di osservare con maggiore frequenza l'arresto dello sviluppo e il conseguente riassorbimento di uno o più feti, un fenomeno noto come "vanishing twin". Questo evento, che si verifica nel 20-50% delle gravidanze multiple, può manifestarsi clinicamente con sanguinamento genitale. Ecograficamente, si osserva la camera gestazionale in via di espulsione o ritenuta. La prognosi per i feti superstiti è generalmente favorevole, sebbene recenti ricerche ipotizzino un legame tra il vanishing twin e la paralisi cerebrale spastica infantile, forse come forma precocissima di sindrome trasfuso-trasfusore.
Morte Intrauterina di un Gemello
La morte intrauterina di un gemello, più frequente nelle gravidanze monocoriali (3-4 volte rispetto alle bicoriali), si verifica nel 2-5% delle gestazioni gemellari e nel 14-17% delle trigemine. Il rischio maggiore per il feto superstite è rappresentato da morbilità e mortalità elevate (20-47%), con una significativa incidenza di danni neurologici (necrosi cerebellare, idranencefalia, idrocefalia, infarto cerebrale, microcefalia, encefalomalacia multicistica, porencefalia, quadriplegia spastica) ed extraneurologici (atresia intestinale, necrosi renale e polmonare, infarto epatico e splenico). Il meccanismo eziopatogenetico di questi danni non è ancora del tutto chiarito.
La gestione di questa complicanza varia in base all'epoca gestazionale, alla causa del decesso e alla corionicità. Nelle gravidanze bicoriali, l'assenza di anastomosi placentari rende la prognosi favorevole. Nelle monocoriali, sorgono importanti interrogativi sull'outcome del feto superstite, considerando il rischio di danno d'organo e di parto pretermine. La decisione di proseguire la gravidanza o indurre il parto deve essere discussa approfonditamente con la coppia. Il rischio materno include la ritenzione di materiale abortivo e la conseguente coagulopatia da consumo.
Gravidanze a Rischio - Fattori di rischio prima del Concepimento - Patologie nei nove mesi
Malformazioni Congenite e Acardia
Le gravidanze monocoriali biamniotiche presentano un'alta percentuale di malformazioni, che diventa altissima nelle monocoriali monoamniotiche. Ciò è attribuito sia all'anomalia dello sviluppo embrionale intrinseca alla gemellarità monozigotica, sia alla possibile azione di fattori endogeni ed esogeni teratogeni. La diagnosi ecografica di malformazioni in corso di gravidanza gemellare non è sempre agevole.
L'acardia, una complicanza rara delle gravidanze monocoriali (1%), si verifica quando un gemello (acardio) non sviluppa il cuore e le porzioni superiori del corpo, ricevendo sangue dal gemello normale tramite anastomosi vascolari ombelicali artero-arteriose. La circolazione congiunta esclude la perfusione ematica del distretto craniale dell'acardio, determinando l'arresto della morfogenesi. La diagnosi ecografica è possibile fin dall'undicesima-dodicesima settimana di gestazione. Il gemello "pompa" (normale) può presentare segni di idrope fetale.
La Sindrome Trasfuso-Trasfusore (TTS)
La sindrome trasfuso-trasfusore (TTS) è una complicanza specifica delle gravidanze monocoriali, causata da anastomosi artero-venose placentari che determinano un flusso ematico unidirezionale e una trasfusione interfetale. Il gemello donatore diviene anemico, ipoteso e ipovolemico, con ritardo di crescita e oligoidramnios. Nei casi più gravi, può verificarsi la morte intrauterina del gemello donatore, che può apparire alla nascita come un feto papiraceo. L'oligoidramnios estremo può confinare il gemello donatore alla parete uterina, configurando il quadro ecografico dello "stuck twin".
Il gemello trasfuso, invece, è ipervolemico, presenta crescita normale o aumentata e può sviluppare ipertrofia cardiaca e scompenso cardiaco congestizio. L'aumentata produzione fetale di urina determina la comparsa di polidramnios.
La TTS è stata caratterizzata per la prima volta nel 1947, osservando anemia in un feto e policitemia nell'altro. L'esordio può variare, con forme acute che possono condurre alla perdita di entrambi i feti, e forme croniche caratterizzate da trasfusione di sangue su un arco temporale esteso. Il fenomeno del "vanishing twin" è considerato una forma acuta di TTS nel primo trimestre.
La flussimetria Doppler delle arterie ombelicali gioca un ruolo importante nella diagnosi e nel monitoraggio della TTS, rivelando differenze significative nell'indice di resistenza e di pulsatilità tra i gemelli affetti da crescita discordante. L'amniocentesi evacuativa, se condotta in modo aggressivo, può indurre modificazioni pressorie fetali che possono essere monitorate tramite la flussimetria dell'arteria cerebrale media.
La prognosi della TTS ad esordio precoce, non trattata o con "stuck twin", è estremamente sfavorevole, con mortalità perinatale superiore al 70%. Anche nei sopravvissuti, il rischio di lesioni cerebrali è elevato. L'amnioriduzione, un trattamento sintomatico, può prolungare la gravidanza riducendo la sovradistensione uterina e il rischio di parto pretermine.
La Riduzione Fetale: Un Intervento per la Salute
La riduzione fetale, introdotta a metà degli anni '80, è una procedura volta a diminuire il numero di embrioni in gravidanze multiple di "high-order" (superiori a due feti), per prevenire le conseguenze negative associate. Con la diffusione della fecondazione in vitro, il ricorso a questa tecnica è aumentato.
La procedura, eseguita generalmente tra l'11ª e la 12ª settimana di gravidanza, consiste nell'interrompere il battito cardiaco di uno o due embrioni, al fine di aumentare le possibilità di una gravidanza più serena e ridurre i rischi per la madre e i feti superstiti. Salvo casi particolari, la riduzione fetale nelle gravidanze gemellari non è raccomandata. In presenza di triplette o più feti, si consiglia la riduzione a due.
Le coppie che affrontano una gravidanza multipla, specialmente dopo anni di tentativi, vivono un misto di gioia e preoccupazione. La consapevolezza dei rischi, come il parto prematuro e le sue conseguenze sui neonati (problemi polmonari, cardiaci, emorragie cerebrali, lesioni oculari e uditive, problemi intestinali, infezioni, anemia, ittero), nonché i rischi materni (preeclampsia, diabete, sanguinamento), rende la decisione di procedere con la riduzione fetale, sebbene difficile, fondamentale per garantire una gravidanza più sana e un esito favorevole.
La Procreazione Medicalmente Assistita e le Gravidanze Multiple
È un mito sfatare l'idea che le tecniche di PMA siano l'unica causa delle gravidanze multiple. Sebbene le procedure di PMA possano contribuire, in particolare quando non viene adottata una strategia responsabile sul numero di embrioni da trasferire, altri fattori sono determinanti. L'età materna avanzata (superiore ai 35 anni) è un fattore significativo che, a causa della riduzione della fertilità e dell'aumento del reclutamento follicolare indotto da livelli più elevati di FSH, incrementa la probabilità di concepimenti multipli anche in modo naturale.
Rispetto agli anni '80, quando le gravidanze gemellari erano una rarità, il numero di parti gemellari è aumentato significativamente. Questo incremento è anche legato al cambiamento socio-culturale che vede le coppie posticipare la maternità, ricorrendo alla PMA per superare le difficoltà legate all'età.
All'interno dei trattamenti di fecondazione assistita, le possibilità di successo sono spesso percepite come maggiori trasferendo più embrioni. Tuttavia, la probabilità cumulativa di gravidanza, trasferendo un embrione alla volta su più cicli, è simile, ma si riduce drasticamente il rischio di ottenere gravidanze multiple. Per i medici, è fondamentale personalizzare il numero di embrioni da trasferire, informando adeguatamente la coppia e rispettandone i desideri, per preservare la salute di madre e neonato.
Le gravidanze multiple si verificano nella medicina riproduttiva in circa il 75% dei casi da inseminazioni artificiali, un trattamento che stimola l'ovulazione rendendo difficile il controllo del numero di uova prodotte. Questo scenario solleva questioni etiche e cliniche, data la connessione tra stimolazione ovarica, rischio di ipertensione, diabete, malattie metaboliche, sanguinamento, aumento dei parti cesarei e costi sanitari elevati per la società e i genitori.
Di fronte a queste sfide, la medicina riproduttiva propone opzioni preventive. Un controllo rigoroso dei cicli di stimolazione ovarica, tramite ecografie, può aiutare a moderare una risposta eccessiva. Tuttavia, la decisione finale spetta sempre alla donna, informata sui rischi e sulle alternative, inclusa la riduzione selettiva. Il rispetto delle scelte della coppia, basate su considerazioni morali e religiose, è prioritario.
In conclusione, la gestione delle gravidanze multiple richiede un approccio multidisciplinare che consideri i fattori biologici, clinici, etici e socio-culturali. La riduzione fetale, pur essendo una decisione complessa, rappresenta uno strumento prezioso per ottimizzare l'outcome perinatale, garantendo una gravidanza più sicura e un futuro più sano per i bambini.
tags: #riduzione #embrioni #in #gravidanze #multiple

