Il parto cesareo è un intervento chirurgico salvavita che consente la nascita di un bambino attraverso un'incisione praticata sull'addome e sull'utero materno, quando il parto naturale non è possibile o presenta rischi significativi per la salute della madre o del neonato. Questa procedura, che può essere programmata in anticipo o eseguita d'urgenza, è diventata sempre più comune, sollevando interrogativi e necessità di informazione approfondita. Comprendere il funzionamento del parto cesareo programmato, le ragioni che ne giustificano l'esecuzione, le fasi di preparazione, i potenziali rischi e le modalità di recupero post-operatorio è fondamentale per affrontare questa esperienza in modo consapevole e informato.

In Cosa Consiste il Parto Cesareo Programmato?
Il parto cesareo programmato, noto anche come "cesareo elettivo" o "di elezione", è un intervento chirurgico pianificato in anticipo, concordato tra la futura madre e l'équipe medica. A differenza del cesareo d'urgenza, che viene eseguito in risposta a complicazioni improvvise durante la gravidanza o il travaglio, il cesareo programmato viene fissato in genere intorno alla 38ª settimana di gestazione. L'obiettivo è garantire una nascita sicura quando il parto vaginale potrebbe comportare rischi inaccettabili per la madre o per il bambino. Questo intervento chirurgico comporta l'incisione della parete addominale e dell'utero per permettere l'estrazione del neonato.
Parto Cesareo: Primario o Ripetuto
È importante distinguere tra parto cesareo primario e ripetuto. Il parto cesareo primario si verifica quando una donna, alla sua prima gravidanza, decide o necessita di un cesareo prima che inizi il travaglio. Questo può accadere per diverse ragioni mediche o, in casi meno comuni e dibattuti, per preferenze personali. Il parto cesareo ripetuto, invece, si applica a donne che hanno già subito uno o più cesarei in passato e scelgono di ripeterlo anziché tentare un parto vaginale dopo cesareo (VBAC - Vaginal Birth After Cesarean). Sebbene il VBAC sia un'opzione considerata sicura in presenza di determinate condizioni, come un'incisione uterina trasversale inferiore e l'assenza di controindicazioni ostetriche, una percentuale significativa di donne con precedenti cesarei opta per un nuovo intervento chirurgico.
Quando è Consigliato il Parto Cesareo
La decisione di procedere con un parto cesareo, sia esso programmato o d'urgenza, si basa su un'attenta valutazione del rapporto rischio-beneficio. L'intervento è raccomandato quando il parto vaginale presenta rischi significativi per la salute materna o fetale che superano quelli associati alla chirurgia.
Indicazioni Cliniche per il Cesareo Programmato
Esistono diverse condizioni mediche che possono rendere necessario o fortemente raccomandato un parto cesareo programmato:
- Placenta Previa: Condizione in cui la placenta si impianta nella parte inferiore dell'utero, coprendo parzialmente o totalmente l'orifizio uterino interno, impedendo il passaggio del feto.
- Presentazione Anomala del Feto: La più comune è la presentazione podalica a termine di gravidanza, quando il feto si presenta con i piedi o le natiche anziché con la testa. Altre presentazioni anomale possono includere la presentazione di spalla o trasversale.
- Precedente Taglio Cesareo: Sebbene non sia più un'indicazione assoluta, un precedente cesareo, specialmente se eseguito con incisione verticale o in presenza di cicatrici uterine complesse, può portare a raccomandare un nuovo cesareo per minimizzare il rischio di rottura uterina.
- Distocia o Arresto del Travaglio: Quando il travaglio non progredisce come previsto, nonostante le contrazioni uterine efficaci. Tuttavia, è importante notare che molti cesarei per "mancata progressione" vengono eseguiti troppo precocemente, e la vera sproporzione assoluta tra dimensioni fetali e bacino materno è rara.
- Sofferenza Fetale: Rilevata tramite monitoraggio cardiotocografico (CTG), indica che il feto non sta ricevendo ossigeno sufficiente e richiede un intervento rapido.
- Macrosomia Fetale Sospetta: Quando il feto è significativamente più grande della media, aumentando il rischio di complicazioni durante il parto vaginale, come distocia di spalla.
- Mancata Risposta all'Induzione Farmacologica: Se l'induzione del travaglio non porta a progressi significativi.
- Gestosi (Preeclampsia/Eclampsia): Condizioni caratterizzate da ipertensione e proteinuria che possono mettere a rischio la salute materna e fetale.
- Diabete Gestazionale: Soprattutto se mal controllato o in presenza di feti macrosomici.
- Distacco Intempestivo di Placenta: Condizione in cui la placenta si separa prematuramente dalla parete uterina.
- Prolasso del Cordone Ombelicale: Quando il cordone ombelicale scende nel canale del parto prima del feto, compromettendo l'apporto di ossigeno.
- Infezioni Materne: Come l'infezione da Epatite C (HCV) o l'Herpes Simplex Virus (HSV) in fase attiva, che possono essere trasmesse al neonato durante il parto vaginale.
- Tocofobia: Una paura intensa e invalidante del parto che può portare a un disagio psicologico significativo per la madre.
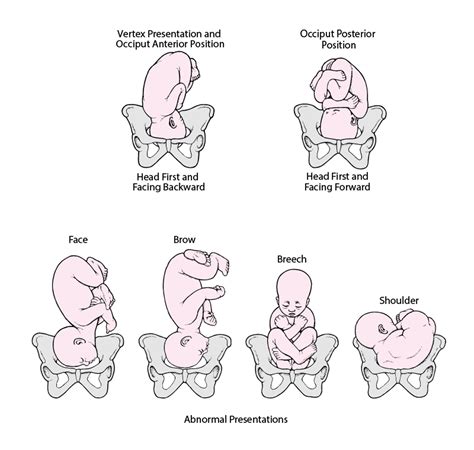
Fattori Aggiuntivi da Considerare
Oltre alle indicazioni cliniche primarie, altri fattori possono influenzare la decisione per un cesareo:
- Età Materna Avanzata: Le donne di età superiore ai 35-40 anni possono presentare un rischio leggermente aumentato di alcune complicazioni.
- Gemellarità: La gravidanza gemellare, specialmente se i feti sono in presentazioni non cefaliche, può rendere il cesareo un'opzione più sicura.
- Fattori Sociali, Culturali ed Economici: In alcune culture o contesti, il cesareo può essere percepito come un'opzione più sicura o desiderabile, sebbene l'OMS raccomandi di limitarne l'uso a ragioni mediche.
È fondamentale che la decisione finale sia presa in stretta collaborazione tra la donna e l'équipe medica, dopo un'approfondita discussione sui rischi e i benefici specifici per ogni singolo caso.
Il Percorso Chirurgico: Come Funziona un Cesareo
Il parto cesareo è un intervento chirurgico che, nella sua esecuzione standard, prevede diverse fasi chirurgiche. Il termine "cesareo" deriva probabilmente dal latino "caesum", participio del verbo "caedere" (tagliare), e non è direttamente collegato a Giulio Cesare, sebbene la tradizione popolare lo attribuisca erroneamente a lui.
Il chirurgo deve attraversare sette strati di tessuto per raggiungere il feto. Il percorso inizia con un'incisione cutanea, solitamente trasversale sovrapubica (incisione di Pfannenstiel), posizionata circa 2-3 cm sopra la sinfisi pubica e lunga 10-15 cm. Dopo la cute e il tessuto sottocutaneo, si procede all'incisione della fascia muscolare (aponeurosi dei muscoli retti dell'addome). I muscoli retti vengono poi divaricati lateralmente, senza tagliarli, una tecnica che mira a ridurre il sanguinamento e accelerare il recupero.
L'apertura dell'utero, nota come isterotomia, avviene generalmente con un'incisione trasversale nel segmento uterino inferiore. Questa zona è preferita perché sanguina meno e guarisce meglio rispetto al corpo uterino. La profondità dell'incisione deve essere calibrata con precisione: troppo superficiale renderebbe difficile l'estrazione del feto, mentre troppo profonda rischierebbe di ferirlo.
Dopo la nascita del bambino, la placenta viene rimossa manualmente o tramite trazione controllata del cordone ombelicale. Successivamente, le incisioni vengono chiuse strato per strato con suture riassorbibili o permanenti.
Anestesia: Un Aspetto Chiave
L'intervento viene eseguito in anestesia, che può essere:
- Anestesia Spinale: La più comune, somministrata per iniezione nello spazio subaracnoideo del midollo spinale, provoca un rapido intorpidimento dalla vita in giù. La madre rimane cosciente.
- Anestesia Epidurale: Simile alla spinale, ma il farmaco viene iniettato nello spazio epidurale, offrendo un sollievo dal dolore più graduale e prolungato. Anche con l'epidurale, la madre rimane cosciente.
- Anestesia Generale: Utilizzata raramente, solo in casi di emergenza assoluta o in presenza di controindicazioni alle anestesie loco-regionali. La madre viene addormentata e non è cosciente durante l'intervento.
La scelta del tipo di anestesia dipende dalle condizioni mediche della madre, dall'urgenza dell'intervento e dalle preferenze dell'anestesista e della paziente.
PRIMA di fare un’ANESTESIA SPINALE guarda questo video!
Preparazione al Parto Cesareo Programmato
Sebbene non sia richiesta una preparazione "speciale" nel senso di esercizi specifici, ci sono alcuni accorgimenti e preparativi importanti da considerare prima di un parto cesareo programmato.
La Valigia per il Parto
È essenziale preparare la valigia con tutto il necessario per la madre e il neonato. La durata media della degenza dopo un parto cesareo è di 3-4 giorni, quindi è importante includere abbigliamento comodo, prodotti per l'igiene personale, assorbenti post-parto, e tutto ciò che serve per il bambino (pannolini, tutine, etc.). È consigliabile seguire le indicazioni specifiche fornite dall'ospedale di riferimento.
Accorgimenti Medici Prima dell'Intervento
Nelle 8 ore che precedono il parto, è necessario rimanere a digiuno per ridurre il rischio di aspirazione durante l'anestesia. La futura mamma si sottopone ad accertamenti ginecologici e ostetrici, inclusi controlli del battito cardiaco fetale e, talvolta, un'ecografia. Può essere richiesta la depilazione della zona pubica e la somministrazione di un clistere per svuotare l'intestino.
Prevenzione della Trombosi
Fin dal momento dell'intervento, potrebbe essere richiesto l'acquisto di calze elastiche a compressione graduata. Queste aiutano a prevenire la trombosi venosa profonda (TVP), un rischio aumentato dopo un intervento chirurgico e a causa dei cambiamenti fisiologici della gravidanza.
Rischi e Complicanze del Parto Cesareo
Come ogni intervento chirurgico maggiore, il parto cesareo comporta dei rischi intrinseci, sia per la madre che per il neonato. È fondamentale che la donna sia pienamente consapevole di questi potenziali rischi, sia a breve che a lungo termine.
Rischi per la Madre
- Emorragia Post-Partum: Il cesareo comporta una perdita di sangue maggiore rispetto al parto vaginale, con una media di 500-1000 ml persi durante l'intervento, rispetto ai 300-500 ml del parto vaginale.
- Infezioni: Esiste il rischio di infezioni del sito chirurgico (sulla pelle), infezioni della cavità uterina (endometrite) o di altri organi pelvici.
- Trombosi Venosa Profonda (TVP) ed Embolia Polmonare: La gravidanza e il post-parto aumentano il rischio di coaguli di sangue. L'intervento chirurgico e l'immobilizzazione successiva aggravano questo rischio.
- Lesioni a Organi Adiacenti: Sebbene rare, durante l'intervento possono verificarsi lesioni accidentali alla vescica o all'intestino, organi situati in prossimità dell'utero.
- Dolore e Recupero Rallentato: Il dolore post-operatorio è una conseguenza inevitabile e richiede una gestione farmacologica adeguata. Il recupero è generalmente più lento e prolungato rispetto al parto vaginale.
- Aderenze Pelviche: L'intervento chirurgico può causare la formazione di tessuto cicatriziale (aderenze) tra gli organi pelvici, che in rari casi possono causare dolore cronico o problemi di fertilità futura.
- Anestesia: Come per ogni procedura anestesiologica, esistono rischi legati alla reazione individuale ai farmaci e alle tecniche utilizzate.
Rischi per il Neonato
- Problemi Respiratori Transitori: Il rischio più comune è la tachipnea transitoria del neonato (TTN), una condizione di respiro accelerato che si verifica perché i polmoni del bambino non hanno subito la "spremitura" benefica del passaggio attraverso il canale del parto. Questo aiuta a espellere il liquido amniotico. L'incidenza di TTN è del 5-6% nei cesarei contro l'1-2% dei parti vaginali.
- Lacerazioni Cutanee Accidentali: In rari casi, il bisturi utilizzato per incidere l'utero può causare una piccola ferita superficiale sulla pelle del bambino.
- Maggiore Rischio di Ricovero in Terapia Intensiva: In alcuni casi, i neonati nati da cesareo possono richiedere un periodo di osservazione o cure intensive.
- Impatto sul Microbiota e Conseguenze a Lungo Termine: Un'area di ricerca emergente sta esplorando le conseguenze a lungo termine della nascita tramite cesareo. Durante un parto vaginale, il neonato viene colonizzato dai batteri presenti nel canale del parto materno, un processo fondamentale per lo sviluppo di un microbiota intestinale sano. I bambini nati da cesareo presentano un microbiota diverso e meno diversificato. Diversi studi osservazionali hanno suggerito una possibile correlazione tra la nascita con taglio cesareo e un aumentato rischio di sviluppare, nel corso della vita, condizioni come obesità, diabete di tipo 2, allergie e malattie autoimmuni.
È importante sottolineare che i danni più gravi e permanenti per il neonato, come l'encefalopatia ipossico-ischemica, la paralisi cerebrale infantile o la morte, non sono considerati rischi intrinseci di un parto cesareo correttamente eseguito, ma piuttosto esiti di complicazioni mediche severe o di errori nella gestione.

Il Recupero Post-Operatorio: Cosa Aspettarsi
Il recupero fisico dopo un parto cesareo è soggettivo e varia da donna a donna. Richiede più tempo rispetto al parto vaginale, ma con le giuste cure e attenzioni, la maggior parte delle donne recupera pienamente.
Le Prime Ore e Giorni in Ospedale
Nelle prime due ore dopo la nascita, la madre rimane sotto attenta osservazione del personale ostetrico per il controllo delle perdite ematiche e il monitoraggio dei parametri vitali. Il catetere vescicale viene rimosso entro 12-24 ore, e la donna può iniziare a riprendere ad alimentarsi, a camminare e a muoversi con cautela, evitando sforzi eccessivi.
È fondamentale riposare, idratarsi adeguatamente e ricevere un supporto adeguato per il recupero fin dai primi giorni in ospedale. La presenza del partner o di una persona di fiducia è preziosa per ricevere supporto emotivo e fisico.
Gestione del Dolore e della Ferita
Il dolore post-operatorio viene gestito con farmaci antidolorifici, prescritti dal medico. La ferita chirurgica richiede cure specifiche: salvo indicazioni diverse, i medici consigliano di coprirla con un cerotto e di medicarla quotidianamente per alcuni giorni fino alla prima guarigione. Successivamente, è importante mantenerla pulita e libera da coperture per favorire la cicatrizzazione. Si raccomanda di indossare indumenti morbidi e traspiranti a contatto con la ferita. La zona non deve essere grattata o sfregata.
Ripresa delle Attività Quotidiane
Se non si presentano complicazioni, la donna può lasciare l'ospedale dopo circa 3-4 giorni. Tuttavia, per circa un mese e mezzo, è necessario evitare sforzi eccessivi, come guidare, fare sport intensi, avere rapporti sessuali o sottoporsi a stress fisico prolungato. La ripresa delle attività quotidiane avviene gradualmente, ascoltando il proprio corpo.
PRIMA di fare un’ANESTESIA SPINALE guarda questo video!
Parto Vaginale Dopo Cesareo (VBAC / TOLAC)
Per molte donne che hanno avuto un precedente cesareo, il parto vaginale dopo cesareo (VBAC) rappresenta un'alternativa desiderabile. Il VBAC è una opzione realistica in presenza di alcune condizioni favorevoli:
- Incisione uterina trasversale inferiore (la più comune e considerata più sicura per un tentativo di VBAC).
- Assenza di controindicazioni ostetriche (come anomalie uterine o problemi placentari).
- Feto in presentazione cefalica.
- Struttura ospedaliera attrezzata per gestire eventuali emergenze.
Il tentativo di parto vaginale dopo cesareo (TOLAC - Trial of Labor After Cesarean) è considerato sicuro e raccomandato dall'Organizzazione Mondiale della Sanità (OMS) in assenza di controindicazioni specifiche. Tuttavia, esiste un piccolo ma reale rischio di rottura uterina in corrispondenza della vecchia cicatrice, motivo per cui è essenziale un monitoraggio attento durante il travaglio.
L'Aumentato Ricorso al Parto Cesareo: Dati e Riflessioni
Negli ultimi decenni, il ricorso al parto cesareo è aumentato significativamente in tutto il mondo, Italia compresa. Questo incremento è attribuito a una combinazione di fattori, tra cui il progresso delle tecniche chirurgiche e anestesiologiche che hanno reso la procedura più sicura, ma anche a una maggiore propensione a considerare il cesareo per ragioni non strettamente mediche.
L'Organizzazione Mondiale della Sanità (OMS) ha più volte espresso preoccupazione per l'aumento dei tassi di cesareo, sottolineando che, sebbene la procedura sia salvavita in determinate circostanze, non esistono evidenze che dimostrino benefici significativi per la salute materna o neonatale quando non è medicalmente essenziale. L'OMS raccomanda di mantenere i tassi di cesareo al di sotto del 10-15% per ottenere i migliori esiti di salute.
In Italia, i dati mostrano un ricorso ancora elevato al parto cesareo, sebbene negli ultimi anni si stia registrando una leggera flessione. Le differenze regionali sono marcate, con alcune aree che presentano tassi significativamente più alti rispetto ad altre. Questa disparità sottolinea la necessità di un'uniforme applicazione delle linee guida cliniche e di una maggiore consapevolezza sui benefici del parto vaginale, quando possibile.
È fondamentale che la scelta della modalità del parto sia un processo informato e condiviso, che metta al centro la salute e il benessere della gestante e del neonato, tenendo conto delle evidenze scientifiche e delle raccomandazioni delle principali organizzazioni sanitarie internazionali. Il confronto aperto e trasparente con il personale sanitario è cruciale per affrontare il parto in modo consapevole, a prescindere dalla modalità con cui esso avviene.
tags: #parto #cesareo #programmato #come #funziona

