La placenta è un organo transitorio e deciduo, il che significa che, una volta conclusa la sua funzione, si separa dal corpo materno. Essa svolge un ruolo insostituibile nel nutrire e proteggere il feto durante l'intero arco della gravidanza. La sua formazione, un processo complesso e affascinante, ha inizio nell'utero materno e deriva da una duplice origine: una parte si sviluppa dalle modificazioni dell'endometrio, il tessuto che riveste la cavità uterina, e l'altra parte trae origine dall'embrione stesso, specificamente dai villi coriali.
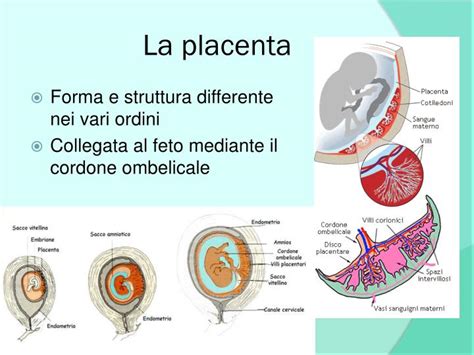
I villi coriali, estensioni filamentose che emergono dalla porzione embrionale della placenta, sono fondamentali per l'assorbimento di ossigeno e di altri nutrienti essenziali dal sangue materno, garantendo così il sostentamento del feto in crescita. Ma il loro compito non si esaurisce qui: i villi coriali sono altresì cruciali per l'eliminazione dell'anidride carbonica, un prodotto di scarto metabolico del feto, che viene trasferito al circolo sanguigno materno per essere espulso.
Origine e Sviluppo della Placenta
Il viaggio della placenta inizia circa sette giorni dopo il concepimento. In questa fase, la blastocisti, una delle prime forme di sviluppo embrionale, inizia il suo processo di penetrazione nell'endometrio. Dopo circa altri sei giorni, la blastocisti viene completamente avvolta dall'endometrio, proseguendo il suo sviluppo. A partire da alcune cellule embrionali, prendono avvio la formazione e la ramificazione dei villi coriali. Questi villi, penetrando nell'endometrio, si intrecciano in processi sempre più complessi, dando vita alla struttura placentare.
Intorno alla dodicesima settimana di gravidanza, la placenta è già pienamente operativa, in grado di gestire le sue funzioni primarie di nutrimento e protezione di quello che, dal punto di vista medico, è ormai considerato un feto. Prima della completa maturazione placentare, queste funzioni erano svolte dal sacco vitellino, una membrana extraembrionale visibile fin dalle prime settimane di gestazione, essenziale per la formazione delle cellule ematiche e germinali. Il sacco vitellino, dopo aver cessato la sua crescita intorno alla dodicesima settimana, tende a scomparire gradualmente.
Nel frattempo, la placenta continua la sua crescita. In prossimità del termine della gravidanza, può raggiungere un peso considerevole, variando tra i 500 e i 600 grammi, con un diametro che si estende dai 20 ai 30 centimetri. Lo spessore della placenta è decisamente più marcato al centro, aggirandosi intorno ai 4 centimetri.
Le Molteplici Funzioni della Placenta
Le funzioni della placenta sono tanto varie quanto vitali per lo sviluppo fetale. La sua funzione primaria è quella di intermediare gli scambi gassosi e metabolici tra il sangue materno e quello fetale. La comunicazione tra il feto e la placenta avviene attraverso il cordone ombelicale, un canale che trasporta ossigeno e nutrienti al feto e rimuove anidride carbonica e prodotti di scarto.
L'organismo materno, a sua volta, interagisce con la placenta attraverso delle sacche di sangue, note come lacune, che sono in contatto diretto con i villi coriali. Questo complesso sistema garantisce un flusso continuo di sostanze essenziali.
Ossigeno al Feto e Rimozione dell'Anidride Carbonica: La placenta assicura l'apporto di ossigeno al feto e l'allontanamento dell'anidride carbonica. La diffusione efficiente di questi gas è resa possibile dal sottile strato di cellule che separa i villi coriali dal sangue materno.
Funzione Depurativa: Durante la vita intrauterina, la placenta assume un ruolo depurativo, svolgendo funzioni che normalmente sarebbero affidate ai reni del feto. Allo stesso modo, contribuisce a mantenere l'omeostasi, la regolazione dell'ambiente interno del feto nonostante le variazioni dell'ambiente esterno.
Sostegno Immunitario: Attraverso un processo chiamato endocitosi, la placenta permette il passaggio degli anticorpi dalla madre al feto, conferendogli una protezione immunitaria passiva. Inoltre, è in grado di bloccare il passaggio di alcuni organismi patogeni, sebbene non tutti; ad esempio, il protozoo responsabile della toxoplasmosi può superare questa barriera.
Passaggio di Nutrienti: La placenta è altamente permeabile a una vasta gamma di nutrienti presenti nel sangue materno, tra cui proteine, trigliceridi, glucosio e diverse vitamine, che vengono trasferiti al feto per il suo sviluppo.
Funzioni Endocrine: Fin dalle prime fasi del suo sviluppo, la placenta secerne la gonadotropina corionica umana (hCG), un ormone la cui frazione beta è il marcatore rilevato nei test di gravidanza. L'hCG è cruciale per sostenere la produzione di progesterone da parte del corpo luteo. Intorno alla settima settimana di gravidanza, la placenta assume autonomamente la sintesi del progesterone necessario per il mantenimento della gravidanza, portando alla degenerazione del corpo luteo e alla riduzione dei livelli di hCG.
Barriera Protettiva: La placenta agisce come una barriera protettiva contro diverse sostanze potenzialmente dannose. Tuttavia, è importante sottolineare che questa barriera non è assoluta. Sostanze come la nicotina, le droghe e l'alcol presenti nel sangue materno possono attraversarla e raggiungere il feto, con conseguenze potenzialmente gravi.
Ecografia morfologica: profilo del feto
Localizzazione della Placenta
La posizione della placenta all'interno dell'utero, nota come localizzazione placentare, dipende dal punto in cui avviene l'impianto dell'embrione. Le principali localizzazioni includono:
- Posteriore: La placenta è rivolta verso la schiena della madre.
- Fundica: Situata nella parte superiore della parete uterina.
- Anteriore: Rivolta verso la pancia della madre. Questa posizione è considerata normale e solitamente non causa problemi, sebbene possa rendere più difficile percepire i movimenti fetali nelle fasi iniziali della gravidanza.
- Laterale: Posizionata sulla parete destra o sinistra dell'utero.
Esistono anche posizioni intermedie. L'aspetto cruciale è che la placenta si trovi preferibilmente al di sopra del feto per un parto naturale.
Placenta Bassa e Placenta Previa
In alcuni casi, l'embrione può impiantarsi nella parte inferiore dell'utero, portando a condizioni come la placenta bassa o la placenta previa.
Placenta Bassa: La placenta si trova vicina all'orifizio inferiore dell'utero. Questa condizione non è sempre preoccupante, poiché la placenta può spostarsi verso l'alto con la crescita dell'utero e il posizionamento cefalico del feto.
Placenta Previa: La placenta ricopre parzialmente o totalmente l'orifizio uterino. Questa condizione, che può essere favorita da fattori di rischio come precedenti gravidanze con taglio cesareo, tabagismo, età materna superiore ai 35 anni e concepimento tramite procreazione medicalmente assistita (PMA), richiede un'attenta sorveglianza medica. Il rischio principale associato alla placenta previa è il distacco placentare durante il travaglio e la dilatazione del collo dell'utero, che può portare a emorragie significative e mettere a rischio la vita del feto. Per questo motivo, quando viene diagnosticata una placenta previa (solitamente dopo le 32 settimane di gestazione), si opta frequentemente per un parto cesareo programmato, solitamente prima delle 40 settimane, per evitare complicazioni legate al travaglio o alla maturazione placentare.
Emergenze Ostetriche: Distacco di Placenta
Il distacco di placenta rappresenta un'emergenza ostetrica che si verifica quando la placenta si separa prematuramente dalle pareti dell'utero. Questa evenienza, sebbene rara, può verificarsi in gestazioni già complicate, favorite da fattori quali l'età materna avanzata e l'ipertensione. Il sintomo principale in un quadro acuto è un dolore improvviso, costante e localizzato, nettamente diverso dalle contrazioni uterine che sono intermittenti e diffuse. In alcuni casi di distacco acuto, possono manifestarsi anche perdite di sangue. In presenza di questi sintomi, è imperativo recarsi immediatamente in pronto soccorso ostetrico.
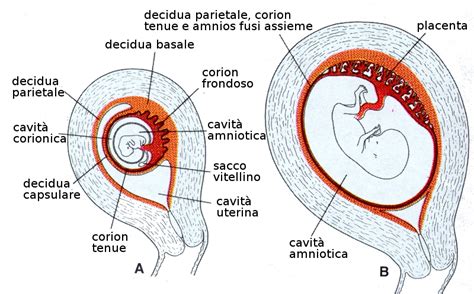
Il Ruolo del Cordone Ombelicale e del Sacco Amniotico
Oltre alla placenta, altre strutture sono fondamentali per lo sviluppo fetale. Il cordone ombelicale, che si forma contemporaneamente all'embrione, collega il feto alla placenta. È costituito da tre vasi sanguigni protetti da una sostanza gelatinosa chiamata gelatina di Wharton. Il cordone ombelicale può raggiungere fino a 60 centimetri di lunghezza, permettendo al feto una certa libertà di movimento all'interno del sacco amniotico. I suoi vasi sanguigni trasportano sangue ossigenato e nutrienti dall'utero al feto e sangue privo di ossigeno e ricco di scorie metaboliche dal feto verso la placenta. È importante ricordare che, attraverso il cordone ombelicale e la placenta, possono passare al feto anche sostanze dannose presenti nel sangue materno, come nicotina, alcol e farmaci.
Il sacco amniotico, invece, è una membrana che contiene il liquido amniotico, essenziale per proteggere il feto da urti e traumi, permettendogli al contempo di muoversi e crescere liberamente. Durante il travaglio, solitamente il sacco amniotico si rompe, causando la fuoriuscita del liquido amniotico.
Diagnostica per Immagini e Procedure Interventistiche
Le tecniche di diagnostica per immagini, in particolare l'ecografia, giocano un ruolo cruciale nel monitoraggio della gravidanza. L'ecografia, non invasiva e priva di radiazioni ionizzanti, permette di visualizzare in tempo reale lo sviluppo fetale, valutare parametri biometrici, localizzare la placenta e determinare la posizione del feto.
In casi specifici, possono essere impiegate procedure interventistiche a scopo diagnostico, come la villocentesi (prelievo di villi coriali per analisi genetiche), l'amniocentesi (prelievo di liquido amniotico) e la cordocentesi (prelievo di sangue fetale dal cordone ombelicale). Queste procedure sono indicate quando vi è il sospetto di anomalie cromosomiche, malattie genetiche o infezioni.
Lo Sviluppo Dalla Fecondazione al Feto
Il viaggio inizia con la fecondazione, quando uno spermatozoo penetra un ovulo, formando lo zigote. Lo zigote inizia a dividersi ripetutamente mentre si sposta lungo la tuba di Falloppio verso l'utero, trasformandosi in blastocisti. Una volta raggiunto l'utero, la blastocisti si impianta sulla parete uterina circa sei giorni dopo la fecondazione.
Le cellule interne della blastocisti danno origine all'embrione, mentre le cellule esterne si sviluppano nella placenta. La placenta, a sua volta, produce ormoni essenziali per il mantenimento della gravidanza e gestisce gli scambi vitali tra madre e feto. Contemporaneamente, si formano le membrane che circondano l'embrione, dando origine al sacco amniotico riempito di liquido amniotico.
Dalla decima settimana di gestazione si entra nella fase fetale, durante la quale gli organi e gli apparati già formati continuano a crescere e svilupparsi. Il cervello, in particolare, continua a formare nuove cellule per tutta la gravidanza e per il primo anno di vita dopo la nascita.
La placenta, pur essendo pienamente sviluppata intorno alle 18-20 settimane, continua a crescere fino al parto, quando raggiunge il suo peso e le sue dimensioni finali. La sua presenza e funzionalità sono indispensabili per garantire la sopravvivenza e lo sviluppo sano del bambino prima della nascita.

