L'ipogonadismo maschile, comunemente noto come testosterone basso, è una condizione clinica che si manifesta con una ridotta funzionalità dei testicoli, compromettendo le loro due funzioni primarie: la produzione di testosterone e la spermatogenesi. Questa condizione può essere presente fin dalla nascita o svilupparsi in età adulta, spesso a seguito di infezioni o altre cause. La comprensione approfondita dell'ipogonadismo è cruciale per la salute maschile, impattando non solo la sfera riproduttiva e sessuale, ma anche il benessere generale e la qualità della vita.
Comprendere l'Ipogonadismo: Tipi e Definizioni
L'ipogonadismo maschile si caratterizza per un'inadeguata produzione di testosterone, l'ormone maschile per eccellenza, essenziale durante la pubertà per lo sviluppo dei caratteri sessuali secondari e fondamentale per il mantenimento del benessere fisico e psicologico nell'adulto. Parallelamente, si osserva una produzione di sperma (spermatogenesi) qualitativamente e/o quantitativamente alterata.
Esistono due forme principali di ipogonadismo:
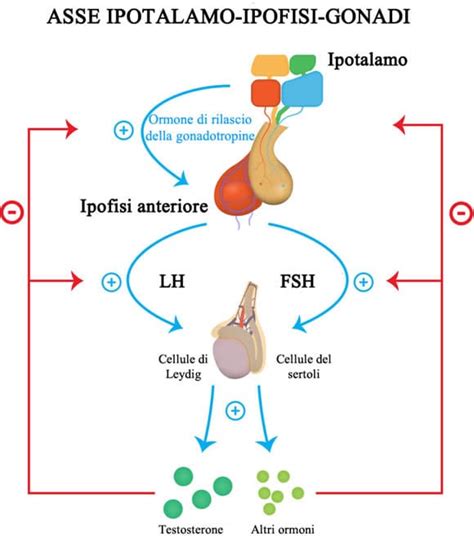
- Ipogonadismo Primario (o Ipergonadotropo): In questo caso, il problema risiede direttamente nei testicoli. I bassi livelli di testosterone circolante sono associati a un aumento dei livelli di LH (ormone luteinizzante) e FSH (ormone follicolo-stimolante). Questi ormoni, prodotti dall'ipofisi, cercano di stimolare i testicoli, ma questi ultimi non rispondono adeguatamente.
- Ipogonadismo Centrale (o Ipogonadotropo): Qui, i testicoli sono generalmente ben sviluppati e funzionanti, ma la ridotta produzione di testosterone è dovuta a un'alterazione a carico dell'ipotalamo e/o dell'ipofisi. Questi organi cerebrali, che regolano la funzione testicolare, non producono o non stimolano adeguatamente il rilascio di LH e FSH. Di conseguenza, i livelli di testosterone, LH e FSH sono bassi.
Le Molteplici Cause dell'Ipogonadismo Maschile
Le cause dell'ipogonadismo sono variegate e possono essere genetiche, acquisite o legate a fattori ambientali e dello stile di vita.
Cause di Ipogonadismo Primario (o Ipergonadotropo)
Le problematiche intrinseche ai testicoli possono derivare da:
- Sindrome di Klinefelter: Una condizione genetica caratterizzata dalla presenza di un cromosoma X soprannumerario (XXY). Questo porta a un alterato sviluppo testicolare, con dimensioni ridotte e modificazioni strutturali, che causano quasi sempre infertilità e, nel tempo, una ridotta produzione di testosterone.
- Criptorchidismo: La mancata discesa dei testicoli nello scroto alla nascita. Se non corretta durante l'infanzia, l'esposizione prolungata del testicolo alla temperatura corporea interna può causare danni permanenti.
- Infezioni: Il virus della parotite (orecchioni), se contratto in adolescenza o età adulta, può danneggiare i testicoli.
- Traumi e Danni Diretti: Data la loro posizione esterna, i testicoli sono suscettibili a traumi fisici, radiazioni o ustioni che possono comprometterne le funzioni.
- Terapie Oncologiche: Chemioterapia e radioterapia utilizzate per trattare tumori possono indurre ipogonadismo e infertilità.
- Orchiectomia: La rimozione chirurgica di uno o entrambi i testicoli, necessaria in caso di torsione testicolare, tumori o traumi gravi.
- Anorchia Congenita: Una rara condizione di assenza congenita dei testicoli.
- Adrenoleucodistrofia: Una rara malattia genetica che colpisce il sistema nervoso e può associarsi a deficit delle ghiandole surrenali e testicolari.
- Forme Genetiche Specifiche: Difetti congeniti in geni essenziali per la sintesi del testosterone, la produzione del recettore degli androgeni o la spermatogenesi.
- Varicocele: La dilatazione e tortuosità delle vene che drenano il testicolo. Nelle forme severe, l'aumento cronico della temperatura locale può danneggiare il tessuto testicolare.
Cause di Ipogonadismo Centrale (o Ipogonadotropo)
Le disfunzioni a livello cerebrale che influenzano i testicoli includono:
- Sindrome di Kallmann: Una condizione congenita e genetica caratterizzata da un difetto nello sviluppo dell'ipotalamo, che porta a una mancata stimolazione dell'ipofisi. Si associa tipicamente a un difetto del senso dell'olfatto (anosmia o iposmia).
- Ipogonadismo Ipogonadotropo Congenito Normosomico: Simile alla sindrome di Kallmann ma senza il difetto olfattivo.
- Patologie Ipotalamo-Ipofisarie: Tumori (adenomi ipofisari, craniofaringiomi), interventi chirurgici o radioterapie nella regione ipotalamo-ipofisaria possono danneggiare queste ghiandole, compromettendo la produzione di LH e FSH.
- Traumi Cranici ed Eventi Vascolari: Traumi cranici severi, emorragie o ictus che interessano l'ipotalamo o l'ipofisi possono alterarne la funzionalità.
- Patologie Infiammatorie Croniche: Condizioni come sarcoidosi o tubercolosi possono interessare l'ipofisi.
- Emocromatosi: Un disturbo metabolico caratterizzato da un eccessivo accumulo di ferro nell'organismo, che può interferire con la funzione ipofisaria.
- Infezioni Virali: Il virus HIV può influenzare l'asse ipotalamo-ipofisi-gonadi.
- Fattori Nutrizionali: Sia l'obesità che l'eccessiva magrezza (spesso legata a disturbi alimentari) possono alterare l'equilibrio ormonale e influire sulla funzionalità testicolare.
- Età Avanzata: Con l'invecchiamento, i livelli di testosterone tendono a diminuire fisiologicamente.
- Stress Cronico: Lo stress prolungato può avere un impatto negativo sull'asse ipotalamo-ipofisi-gonadi, riducendo i livelli di testosterone.
- Esercizio Fisico Eccessivo: Un'attività fisica agonistica o eccessivamente intensa può sopprimere la produzione ormonale.
- Farmaci: L'abuso di steroidi anabolizzanti, l'uso di analoghi del GnRH a lunga durata d'azione e altri farmaci possono interferire con la produzione di testosterone.
Sintomi dell'Ipogonadismo: Manifestazioni Diverse a Seconda dell'Età
I sintomi dell'ipogonadismo variano significativamente a seconda dell'età di insorgenza e della gravità della carenza di testosterone.
Ipogonadismo in Epoca Fetale
Una scarsa produzione di testosterone durante lo sviluppo fetale può portare a:
- Ipogenitalismo: Ridotto sviluppo degli organi genitali esterni maschili.
- Criptorchidismo: Mancata discesa di uno o entrambi i testicoli.
- Micropene: Dimensioni del pene patologicamente ridotte.
- Ipospadia: Malformazione congenita dell'orifizio uretrale.
Ipogonadismo in Età Puberale
Se l'ipogonadismo si manifesta durante la pubertà, i sintomi includono:
- Ritardo o Mancata Pubertà: Sviluppo puberale ritardato o assente.
- Testicoli di Piccole Dimensioni: Volume testicolare inferiore a 4 mL, spesso con consistenza ridotta nelle forme ipogonadotrope.
- Genitali Esterni Infantili: Persistenza di caratteristiche sessuali infantili.
- Riduzione della Pilificazione: Scarso sviluppo della barba e dei peli corporei.
- Aumento della Lunghezza degli Arti: Proporzioni corporee con arti eccessivamente lunghi.
- Voce Infantile: Mancata modificazione del tono della voce.
- Ginecomastia: Sviluppo del tessuto mammario.
- Insufficienza Massa Muscolare: Scarso sviluppo della muscolatura.
Ipogonadismo in Età Adulta
Nell'adulto, l'ipogonadismo può manifestarsi con:
- Disfunzione Erettile: Difficoltà a raggiungere o mantenere un'erezione.
- Assenza di Ereazioni Spontanee: Mancanza di erezioni notturne o mattutine.
- Calo della Libido: Riduzione o assenza del desiderio sessuale.
- Infertilità: Difficoltà o impossibilità di concepire.
- Riduzione della Pilificazione: Diminuzione di barba e peli corporei.
- Perdita di Massa Muscolare e Ossea: Possibile osteoporosi e sarcopenia.
- Ginecomastia: Sviluppo del tessuto mammario.
- Alterazioni dell'Umore: Stanchezza ingiustificata, irritabilità, difficoltà di concentrazione e memoria.
Diagnosi: Un Percorso Multidisciplinare
La diagnosi di ipogonadismo richiede un approccio sistematico che parte dalla valutazione clinica e si avvale di indagini di laboratorio e strumentali.
- Anamnesi e Esame Obiettivo: Il medico raccoglie la storia clinica del paziente, identificando eventuali fattori di rischio e sintomi. L'esame obiettivo valuta peso, altezza, circonferenza vita, sviluppo muscolare, caratteristiche sessuali secondarie e volume testicolare (utilizzando l'orchidometro di Prader).
- Valutazione Ormonale: Il dosaggio del testosterone totale nel sangue è fondamentale. Poiché i livelli fluttuano durante la giornata, il prelievo va effettuato a digiuno e preferibilmente al mattino presto (tra le 7 e le 10). Se i livelli sono bassi, si procede con ulteriori indagini.
- Indagini Ormonali Aggiuntive: Si dosano anche LH, FSH, prolattina e talvolta altri ormoni (TSH, ormone della crescita) per distinguere tra ipogonadismo primario e centrale e valutare la funzionalità di altre ghiandole endocrine.
- Analisi del Liquido Seminale (Spermiogramma): Essenziale per valutare la fertilità, analizzando numero, motilità e morfologia degli spermatozoi.
- Indagini Strumentali:
- Ecografia Testicolare: Per valutare la struttura e le dimensioni dei testicoli.
- Risonanza Magnetica (RM) dell'Ipofisi: Se si sospetta un ipogonadismo centrale, per escludere tumori o altre alterazioni ipotalamo-ipofisarie.
- Test dell'Olfatto: Per indagare la sindrome di Kallmann.
- Test Genetici: L'analisi del cariotipo (per la sindrome di Klinefelter) o il sequenziamento di geni specifici possono essere necessari in casi selezionati.
- Biopsia Testicolare: In casi selezionati, per valutare direttamente la spermatogenesi a livello tissutale.
SPERMIOGRAMMA: come eseguire correttamente la raccolta del liquido seminale?
Trattamento dell'Ipogonadismo: Strategie Personalizzate
Il trattamento dell'ipogonadismo è mirato alla causa sottostante e agli obiettivi del paziente.
Terapia Ormonale Sostitutiva (TRT)
Per le forme permanenti di ipogonadismo, la TRT è il trattamento d'elezione per ripristinare livelli adeguati di testosterone. Può essere somministrata tramite:
- Gel Transdermici: Applicati quotidianamente sulla pelle.
- Iniezioni Intramuscolari: Periodiche (settimanali o mensili).
- Cerotti Transdermici: Applicati sulla pelle e cambiati regolarmente.
- Impianti Sottocutanei: A rilascio prolungato.
La TRT migliora la libido, la funzione erettile, la massa muscolare, la densità ossea e l'umore. Tuttavia, può sopprimere la spermatogenesi, rendendola inadatta a chi desidera procreare.
Stimolazione della Spermatogenesi
Nei casi di ipogonadismo centrale con desiderio di fertilità, si può ricorrere a terapie con farmaci analoghi di LH e FSH per stimolare la funzione testicolare e la produzione di sperma.
Gestione della Fertilità
Per le forme di ipogonadismo che causano infertilità, esistono diverse opzioni:
- Tecniche di Procreazione Medicalmente Assistita (PMA): In alcuni casi di ipogonadismo primario (es. sindrome di Klinefelter), si può tentare il recupero chirurgico di spermatozoi (TESE, testicular sperm extraction) direttamente dai testicoli, da utilizzare poi in tecniche come l'ICSI (iniezione intracitoplasmatica dello spermatozoo).
- Terapie Ormonali per la Fertilità: Nei casi di ipogonadismo centrale, la terapia con gonadotropine può ripristinare la spermatogenesi.
Approcci Naturali e Stile di Vita
Alcune strategie possono supportare i livelli di testosterone e la salute generale:
- Dieta Equilibrata: Una dieta ricca di proteine magre, grassi sani (omega-3) e micronutrienti è fondamentale. Evitare zuccheri raffinati, carboidrati processati e grassi trans.
- Esercizio Fisico Regolare: L'allenamento con i pesi e l'attività ad alta intensità possono stimolare la produzione di testosterone.
- Controllo del Peso: Mantenere un peso corporeo sano è cruciale, poiché obesità e magrezza eccessiva possono influire negativamente sui livelli ormonali.
- Esposizione Solare e Vitamina D: La vitamina D, prodotta con l'esposizione al sole, è associata a livelli ottimali di testosterone.
- Gestione dello Stress: Tecniche di rilassamento e mindfulness possono aiutare a mitigare gli effetti negativi dello stress cronico.
- Sonno Adeguato: Un riposo sufficiente è essenziale per la regolazione ormonale.

Ipogonadismo e Diidrotestosterone (DHT): Un Legame Complesso
Il diidrotestosterone (DHT) è un derivato del testosterone, considerato l'ormone androgeno più potente e strettamente implicato in diverse condizioni, tra cui l'alopecia androgenetica (calvizie maschile) e l'iperplasia prostatica benigna. Il DHT si forma quando il testosterone viene convertito dall'enzima 5-alfa-reduttasi.
DHT e Calvizie
Nel cuoio capelluto, il DHT può attaccarsi ai recettori dei follicoli piliferi, innescando un processo di miniaturizzazione. I follicoli si atrofizzano, riducendo il flusso sanguigno e portando alla produzione di capelli sempre più sottili, deboli e infine alla loro caduta.
DHT e Salute Prostatica
L'eccesso di DHT è anche associato all'iperplasia prostatica benigna (IPB), una condizione comune negli uomini anziani caratterizzata dall'ingrossamento della prostata.
Gestione del DHT
Farmaci come la finasteride agiscono inibendo l'enzima 5-alfa-reduttasi, riducendo così la conversione del testosterone in DHT. Tuttavia, questi trattamenti possono avere effetti collaterali sulla sfera sessuale e sulla fertilità, rendendo necessaria un'attenta valutazione medica, specialmente in caso di desiderio procreativo. Erbe come la Serenoa Repens mostrano un potenziale nel contrastare la produzione di DHT e sono studiate per il trattamento della calvizie e dell'IPB.
Ipogonadismo e Fertilità Maschile
È importante chiarire che il testosterone basso non è sempre sinonimo di infertilità. La produzione di sperma è principalmente stimolata da LH e FSH, ormoni che possono essere normali o elevati in alcune forme di ipogonadismo. Tuttavia, una carenza prolungata di testosterone può compromettere la spermatogenesi a lungo termine.
Gli uomini con ipogonadismo possono comunque produrre spermatozoi sani, ma la fertilità può essere compromessa. In questi casi, le tecniche di PMA, come l'ICSI e la TESE, possono offrire speranza.
L'Importanza della Consulenza Specialistica
Di fronte al sospetto di ipogonadismo o a sintomi correlati, è fondamentale consultare un medico specialista, come un andrologo o un endocrinologo. Questi professionisti possono effettuare una diagnosi accurata, identificare la causa sottostante e impostare un piano terapeutico personalizzato, che può includere terapie ormonali, gestione della fertilità, modifiche dello stile di vita o altre strategie, garantendo così il miglioramento della salute e del benessere del paziente.


