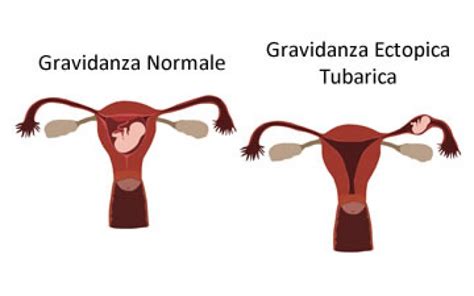
La gravidanza ectopica, nota anche come gravidanza extrauterina, rappresenta una condizione medica seria e potenzialmente letale in cui l'ovulo fecondato si impianta al di fuori della cavità uterina. La sede più comune di questo impianto anomalo è la tuba di Falloppio, ma può verificarsi anche nei corni uterini, nella cervice, nelle ovaie o nelle cavità addominale o pelvica. Questa condizione impedisce il normale sviluppo della gravidanza e, se non trattata tempestivamente, può portare a gravi complicazioni emorragiche e mettere a repentaglio la vita della donna.
Etiologia: Fattori di Rischio per l'Impianto Ectopico
La maggior parte delle gravidanze ectopiche si localizza nelle tube di Falloppio. Qualsiasi condizione che possa causare aderenze tubariche o alterazioni nella loro struttura aumenta significativamente il rischio. Tra i fattori di rischio più rilevanti per lo sviluppo di una gravidanza ectopica figurano:
- Precedente gravidanza ectopica: Aver già sperimentato una gravidanza ectopica aumenta la probabilità di recidiva.
- Chirurgia pelvica pregressa: Interventi chirurgici sull'area pelvica, in particolare quelli che coinvolgono le tube (come la sterilizzazione tubarica), possono creare tessuto cicatriziale e alterare la normale anatomia tubarica, ostacolando il passaggio dell'ovulo fecondato verso l'utero.
- Anomalie o danni tubarici: Infezioni ascendenti, come la malattia infiammatoria pelvica (PID) causata da agenti patogeni come la Chlamydia trachomatis, o danni pregressi dovuti a interventi chirurgici, possono compromettere la funzionalità delle tube.
- Tecniche di Riproduzione Assistita (TRA): Procedure come la fecondazione in vitro (FIV) o il trasferimento di gameti nelle tube (GIFT) sono associate a un aumento del rischio, specialmente in donne con una storia di infertilità tubarica o sottoposte a trasferimento di embrioni multipli.
- Infertilità: Le donne che affrontano problemi di infertilità possono avere un rischio maggiore di gravidanza ectopica, potenzialmente a causa di cause sottostanti che influenzano la fertilità e la mobilità tubarica.
- Fumo di sigaretta: Il fumo è stato identificato come un fattore di rischio, sebbene i meccanismi esatti non siano completamente compresi, si ipotizza che possa influenzare la motilità tubarica e la funzione ciliare.
- Dispositivi Intrauterini (IUD): Sebbene l'uso di IUD riduca significativamente la probabilità di gravidanza in generale, quando una gravidanza si verifica in presenza di un IUD, il rischio che sia ectopica aumenta notevolmente (circa il 53% delle gravidanze in utilizzatrici attuali di IUD). Questo è dovuto al fatto che l'IUD previene l'impianto uterino, ma se la fecondazione avviene, la tuba può diventare la sede di impianto.
- Malattia Infiammatoria Pelvica (PID) e Infezioni a Trasmissione Sessuale (IST): Le PID, in particolare quelle causate da Chlamydia trachomatis, possono danneggiare le tube di Falloppio, aumentando il rischio di gravidanza ectopica.
È interessante notare come, in generale, la probabilità di concepire sia significativamente ridotta nelle donne che utilizzano metodi contraccettivi efficaci come la sterilizzazione tubarica o l'IUD. Tuttavia, quando la gravidanza avviene in queste circostanze, la localizzazione ectopica diventa una possibilità più concreta.
Fisiopatologia: Dove e Come Avviene l'Impianto Anomalo
La sede più frequente di impianto ectopico è la tuba di Falloppio (circa il 95% dei casi). Le gravidanze che si verificano nei corni uterini, definite come gravidanze cornuali o interstiziali, sono meno comuni ma presentano rischi specifici. Le gravidanze cervicali, ovariche o addominali sono invece rare.
Un fenomeno meno comune ma clinicamente rilevante è la gravidanza eterotopica, una condizione in cui coesistono una gravidanza intrauterina e una gravidanza ectopica. Questa eventualità, che si verifica con una frequenza stimata tra 1 su 10.000 e 30.000 gravidanze, è più probabile nelle donne sottoposte a tecniche di riproduzione assistita, in particolare con induzione dell'ovulazione o trasferimento di embrioni multipli.
La struttura anatomica che ospita la gravidanza ectopica, generalmente la tuba, ha una capacità limitata di espansione e un apporto sanguigno inadeguato per sostenere la crescita fetale. Pertanto, la rottura della tuba è un evento quasi inevitabile, che solitamente si verifica tra la 6ª e la 16ª settimana di gestazione. La rottura è seguita da un sanguinamento che può essere graduale o estremamente rapido, portando a uno shock emorragico. L'entità della perdita ematica e la rapidità con cui si instaura lo shock dipendono dalla settimana di gestazione al momento della rottura: più tardiva è la rottura, maggiore è il rischio di emorragia massiva e di esito fatale.
Sintomatologia: Segnali d'Allarme da Non Ignorare
I sintomi della gravidanza ectopica possono variare notevolmente e, in alcuni casi, possono essere assenti fino al momento della rottura. Tuttavia, la presenza di specifici segnali dovrebbe indurre a un immediato sospetto clinico:
- Dolore Pelvico: Questo è uno dei sintomi più comuni e può manifestarsi come un dolore sordo, acuto, crampiforme o intermittente. Può essere localizzato in una singola area o diffuso nella regione pelvica.
- Sanguinamento Vaginale: Si presenta spesso come spotting o perdite ematiche di colore scuro, che possono essere scambiate per una mestruazione irregolare, soprattutto nelle donne con cicli mestruali non regolari che potrebbero non essere consapevoli della gravidanza.
- Amenorrea: L'assenza di mestruazioni è un segno precoce di gravidanza, ma in presenza di altri sintomi sospetti, non deve portare a escludere una gravidanza ectopica.
- Dolore alla Spalla: In caso di rottura della tuba e conseguente emorragia intra-addominale, il sangue può irritare il diaframma, causando un dolore riflesso alla spalla, un sintomo che richiede un'immediata valutazione medica.
- Sintomi di Shock Emorragico: Con la rottura della tuba e la conseguente emorragia interna, possono manifestarsi sintomi gravi quali vertigini, sincope (svenimento), pallore, sudorazione fredda, tachicardia, ipotensione e senso di malessere generale. Questi sono segnali di emergenza medica.
- Dolore Addominale Improvviso e Intenso: La rottura tubarica può manifestarsi con un dolore acuto e improvviso, spesso localizzato in uno dei quadranti inferiori dell'addome.
All'esame obiettivo, possono essere riscontrati:
- Dolorabilità alla mobilizzazione del collo dell'utero: Un segno che indica irritazione peritoneale.
- Dolorabilità annessiale: Sensibilità alla palpazione di una o entrambe le ovaie e tube.
- Massa annessiale palpabile: Un rigonfiamento o una massa nell'area annessiale.
È fondamentale che l'esame pelvico venga eseguito con estrema cautela, poiché una pressione eccessiva potrebbe indurre la rottura di una tuba già compromessa. L'utero può apparire leggermente aumentato di volume, ma spesso meno di quanto ci si aspetterebbe in base all'epoca gestazionale.
Gravidanza Extrauterina (o Ectopica): cos'è, come si presenta e come si cura
Diagnosi: Un Percorso Multistep per la Certezza
La diagnosi di gravidanza ectopica richiede un approccio integrato che combina la storia clinica, l'esame obiettivo, i test di laboratorio e le indagini strumentali.
È essenziale sospettare una gravidanza ectopica in ogni donna in età fertile che presenti dolore pelvico, sanguinamento vaginale o una sincope di causa inspiegata o shock emorragico, indipendentemente dall'uso di contraccettivi o dalla storia mestruale.
I passaggi diagnostici chiave includono:
- Test di Gravidanza: Il primo passo è un test di gravidanza, solitamente su urine, che ha un'elevata sensibilità (99%) per la rilevazione della gravidanza. Se il test è negativo e i sintomi non sono fortemente suggestivi di gravidanza ectopica, ulteriori indagini possono essere posticipate, a meno che i sintomi non persistano o peggiorino.
- Dosaggio della Beta-hCG Sierica Quantitativa: Se il test di gravidanza è positivo, o se i segni clinici suggeriscono fortemente una gravidanza ectopica e la gravidanza è troppo precoce per essere visualizzata all'ecografia, si procede con il dosaggio quantitativo della beta-gonadotropina corionica umana (beta-hCG) nel sangue. Questo ormone, prodotto dalla placenta, aumenta durante la gravidanza. Nella gravidanza normale, i livelli di beta-hCG tendono a raddoppiare ogni 48-72 ore nelle prime settimane. Nella gravidanza ectopica, o in caso di aborto spontaneo, questo raddoppio può essere assente o più lento.
- Ecografia Pelvica (Transvaginale e Transaddominale): L'ecografia è lo strumento diagnostico cruciale per visualizzare la localizzazione della gravidanza.
- Gravidanza Intrauterina: L'ecografia transvaginale è in grado di identificare una camera gestazionale (sacco gestazionale con sacco vitellino ed eventualmente embrione e battito cardiaco) all'interno della cavità uterina. La presenza di una gravidanza intrauterina visibile generalmente esclude una gravidanza ectopica, salvo nei rari casi di gravidanza eterotopica, più probabili in donne sottoposte a TRA.
- Segni di Gravidanza Ectopica: L'assenza di una gravidanza intrauterina visibile, in concomitanza con livelli di beta-hCG elevati, è altamente sospetta per gravidanza ectopica. Altri reperti ecografici suggestivi includono una massa pelvica complessa (mista solida e cistica), in particolare nelle aree annessiali, e la presenza di liquido libero ecogeno nel cul-de-sac (spazio di Douglas), indicativo di sanguinamento.
- Zona Discriminatoria dell'hCG: Esiste un livello di beta-hCG sierica (la "zona discriminatoria") al di sopra del quale una gravidanza intrauterina dovrebbe essere visibile all'ecografia. Attualmente, questa soglia è stata rivalutata a circa 3500 mUI/mL per ridurre il rischio di diagnosi errate di gravidanza ectopica e preservare gravidanze intrauterine desiderate. Se i livelli di beta-hCG sono al di sopra di questa soglia e l'ecografia non mostra una gravidanza intrauterina, il sospetto di ectopica è molto elevato. Se i livelli sono inferiori e l'ecografia non è conclusiva, la situazione viene monitorata con dosaggi seriali di beta-hCG e ripetute ecografie.
- Laparoscopia Diagnostica: Nei casi in cui la diagnosi rimanga incerta nonostante i precedenti accertamenti, o in presenza di instabilità emodinamica con sospetto di rottura, la laparoscopia diagnostica può essere necessaria. Questa procedura minimamente invasiva permette la visualizzazione diretta degli organi pelvici e la conferma della diagnosi, potendo spesso procedere contestualmente al trattamento.
Gestione Terapeutica: Intervento Tempestivo per Salvare la Vita
La gravidanza ectopica è un'emergenza medica che richiede un intervento rapido per prevenire emorragie potenzialmente fatali. La scelta del trattamento dipende da diversi fattori, tra cui la stabilità emodinamica della paziente, le dimensioni della gravidanza ectopica, i livelli di beta-hCG e la presenza di battito cardiaco fetale.
Le principali opzioni terapeutiche includono:
- Trattamento Medico con Metotrexato: Il metotrexato è un farmaco chemioterapico antifolato, efficace nell'inibire la crescita delle cellule trofoblastiche. È indicato per gravidanze ectopiche piccole (< 3,5-4 cm), non rotte, senza battito cardiaco fetale, e in pazienti emodinamicamente stabili, in assenza di controindicazioni assolute (come gravidanza intrauterina, rottura della gravidanza, instabilità emodinamica, ipersensibilità al farmaco, immunodeficienze, anemia grave, malattie polmonari attive, ulcere gastro-duodenali, disfunzione epatica o renale, allattamento, incapacità di seguire il follow-up). Il trattamento prevede la somministrazione di una singola dose intramuscolare di metotrexato (50 mg/m²), seguita da un attento monitoraggio dei livelli di beta-hCG. Le percentuali di successo con il metotrexato si attestano intorno al 90%, ma circa il 9% delle donne può sviluppare complicanze che richiedono il ricovero.
- Resezione Chirurgica: L'intervento chirurgico è indicato in caso di sospetta rottura della gravidanza, instabilità emodinamica, fallimento del trattamento medico, o quando i criteri per la terapia con metotrexato non sono soddisfatti.
- Laparoscopia: Nella maggior parte dei casi, si opta per la chirurgia laparoscopica, una tecnica minimamente invasiva che consente un recupero più rapido.
- Salpingotomia: In questa procedura, la tuba viene incisa e la gravidanza ectopica viene rimossa, preservando la tuba. La tuba può essere successivamente riparata.
- Salpingectomia: La rimozione chirurgica della tuba (salpingectomia) è indicata se la tuba è gravemente danneggiata, se l'emorragia persiste dopo la salpingotomia, o se la tuba è stata precedentemente ricostruita.
- Laparotomia: In caso di emorragia massiva e instabilità emodinamica, può essere necessaria una laparotomia, un intervento chirurgico a cielo aperto, per un accesso più rapido e un controllo più efficace dell'emorragia.
- Gestione "Vigile Attesa": In una piccola percentuale di casi, specialmente nelle prime fasi della gravidanza ectopica e in assenza di sintomi significativi, può essere considerata una "vigile attesa" con monitoraggio stretto. Tuttavia, questa opzione è riservata a casi selezionati e comporta un rischio intrinseco di rottura.
Immunoglobuline Anti-Rho(D): A tutte le pazienti Rh-negative che ricevono un trattamento (medico o chirurgico) per gravidanza ectopica, vengono somministrate immunoglobuline anti-Rho(D) per prevenire l'aloimmunizzazione materna.
Prognosi: Recupero e Futura Fertilità
La gravidanza ectopica è fatale per il feto. Tuttavia, con una diagnosi e un trattamento tempestivi, prima della rottura, il decesso materno è raro. Negli Stati Uniti, il tasso di mortalità materna dovuto a gravidanze ectopiche nel 2018 era di circa 0,8 decessi per 100.000 nati vivi.
Dopo una gravidanza ectopica, la possibilità di future gravidanze dipende da diversi fattori, tra cui la causa sottostante, il tipo di trattamento ricevuto e le condizioni delle tube rimanenti. In molti casi, le donne possono concepire nuovamente con successo. Tuttavia, è fondamentale un follow-up medico e, in gravidanze future, un monitoraggio ecografico precoce per confermare la sede dell'impianto e escludere recidive.
In sintesi, la gravidanza ectopica è una condizione che richiede un alto indice di sospetto clinico, una diagnosi tempestiva attraverso un approccio integrato e un trattamento immediato per salvaguardare la salute e la vita della donna. La consapevolezza dei fattori di rischio e dei sintomi d'allarme è cruciale per garantire che le pazienti ricevano le cure necessarie il più rapidamente possibile.

