L'avvio di una gravidanza, sia essa naturale o ottenuta tramite fecondazione assistita, dipende da una complessa interazione tra embrione e utero. Al centro di questo processo si trova l'endometrio, il tessuto mucoso che riveste la cavità uterina e che gioca un ruolo insostituibile nell'impianto embrionale e nel mantenimento della gestazione. Comprendere le sue caratteristiche, il suo sviluppo ciclico e le patologie che possono comprometterne la funzionalità è fondamentale per affrontare con successo i percorsi di procreazione medicalmente assistita (PMA).
L'Endometrio: Struttura e Funzione
L'endometrio è un tessuto dinamico, altamente vascolarizzato, la cui struttura e composizione cambiano significativamente nel corso del ciclo mestruale sotto l'influenza degli ormoni sessuali femminili.
Ruolo degli Ormoni: All'inizio del ciclo mestruale, gli estrogeni, prodotti dal follicolo ovarico in crescita, stimolano la proliferazione dell'endometrio, aumentandone lo spessore. Questa fase proliferativa prepara l'utero ad accogliere un potenziale embrione. Successivamente, nella fase luteale, il progesterone, rilasciato dopo l'ovulazione, trasforma l'endometrio in un tessuto secretorio, ricco di nutrienti, rendendolo ricettivo all'impianto.
La Finestra di Impianto: Il momento in cui l'endometrio è più ricettivo all'impianto dell'embrione è noto come "finestra di impianto". Questo periodo si verifica generalmente tra il 19° e il 21° giorno del ciclo mestruale, corrispondente a circa 5-7 giorni dopo l'ovulazione. La perfetta sincronizzazione tra lo stadio di sviluppo dell'embrione (tipicamente una blastocisti) e la recettività endometriale è cruciale per un impianto riuscito.
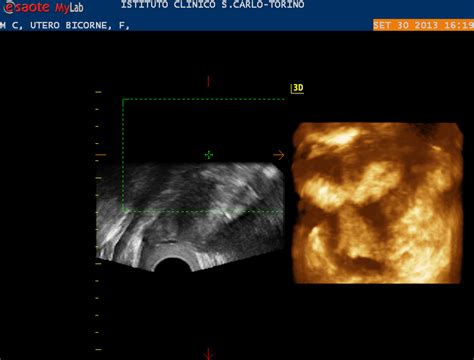
Dimensioni e Struttura Ideali: Per favorire l'impianto, l'endometrio dovrebbe raggiungere uno spessore ottimale, solitamente compreso tra 7 e 12 mm, sebbene questo valore possa variare individualmente. Oltre allo spessore, anche la sua struttura è importante. Un endometrio "trilaminare" all'ecografia è considerato ideale, indicando una preparazione adeguata per l'impianto.
La Preparazione Endometriale nella Fecondazione Assistita
Nelle tecniche di PMA, la preparazione dell'endometrio assume un'importanza pari, se non superiore, a quella della qualità dell'embrione. Molte cliniche di riproduzione assistita riconoscono la necessità di un approccio personalizzato, poiché un endometrio non ottimale può compromettere l'esito di un ciclo di trattamento, anche con embrioni di alta qualità.
Approcci Personalizzati: La preparazione endometriale viene trattata in modo individualizzato, considerando le specifiche condizioni della paziente. Se l'endometrio non è considerato in condizioni ottimali, il trasferimento embrionale potrebbe essere posticipato a un ciclo successivo, per massimizzare le possibilità di successo e non rischiare di perdere embrioni preziosi.
Monitoraggio Ecografico: Attorno al 10° giorno della preparazione endometriale, la paziente viene sottoposta a un'ecografia transvaginale 2-3D per monitorare l'evoluzione del tessuto. Oltre a misurare lo spessore, si valuta la sua compattazione e struttura per confermare che soddisfi i requisiti necessari per il trasferimento embrionale.
Ciclo Naturale vs. Ciclo Sostitutivo: Esistono diverse strategie per la preparazione endometriale:
- Ciclo Naturale: Questo metodo sfrutta il ciclo mestruale naturale della donna. La fase proliferativa, fino all'ovulazione, è guidata dagli estrogeni endogeni, seguita dalla fase secretoria sotto l'azione del progesterone. Questo approccio è ideale per donne con cicli regolari.
- Ciclo Sostitutivo: In questo caso, vengono somministrati farmaci (estrogeni e progesterone) per mimare le fasi del ciclo mestruale. Questo metodo è particolarmente indicato per donne con cicli irregolari, assenti, o per quelle che provengono da lontano e necessitano di una maggiore prevedibilità. A volte, può essere preceduto da una soppressione ovarica con antagonisti del GnRH per prevenire un'ovulazione spontanea prematura.
Trasferimento in Fresco vs. Differito:
- Trasferimento in Fresco: L'embrione viene trasferito da 3 a 5 giorni dopo il prelievo ovocitario, senza essere stato crioconservato. Questa opzione è meno comune nelle cliniche specializzate in pazienti con problematiche uterine, poiché spesso è necessario un trattamento preparatorio dell'utero. È riservata a casi specifici, come giovani donne senza fattori uterini di sterilità.
- Trasferimento Differito: Gli embrioni vengono prima crioconservati (vetrificati) e poi trasferiti in un ciclo successivo, durante il quale l'utero è stato preparato appositamente. Presso alcune cliniche, come l'Equipo Juana Crespo, il 90% dei trasferimenti avviene in cicli differiti, permettendo una preparazione endometriale ottimale.
Diagnosi e Trattamento dei Problemi Uterini
Le cause di infertilità legate al fattore uterino possono essere congenite o acquisite e includono malformazioni uterine, sinechie (aderenze), tumori e alterazioni endometriali.
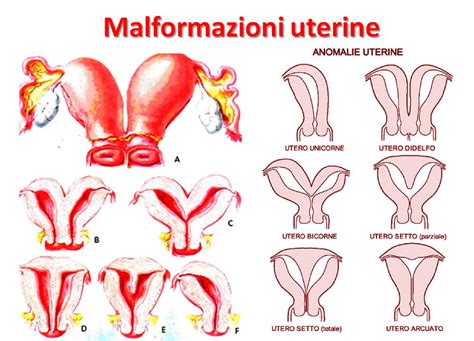
Malformazioni Uterine: Queste alterazioni si verificano durante lo sviluppo embrionale e includono utero settato, arcuato, bicorne, unicorne o didelfo. Possono impedire l'impianto o causare aborti ripetuti.
Sinechie Uterine (Sindrome di Asherman): Aderenze all'interno dell'utero, spesso causate da interventi chirurgici (come raschiamenti), infezioni o parti complessi. Possono alterare la morfologia uterina e ostacolare l'impianto.
Tumori Uterini: Fibromi (miomi), adenomiosi e polipi uterini possono deformare la cavità uterina o interferire con l'impianto.
Cause Endometriali: Infiammazioni (endometrite), assottigliamento (atrofia) o ispessimento eccessivo (iperplasia) dell'endometrio possono compromettere la capacità dell'utero di accogliere l'embrione.
Tecniche Diagnostiche e Terapeutiche
Lo studio dell'infertilità da fattore uterino inizia generalmente con un'ecografia ginecologica. Altri esami come l'isterosalpingografia, l'isterosonografia e l'isteroscopia possono fornire informazioni più dettagliate.
Trattamento Farmacologico: In caso di endometrite, si utilizzano antibiotici. Per alterazioni trofiche dell'endometrio, può essere efficace una terapia ormonale con estrogeni, progesterone o FSH per ripristinare lo spessore endometriale.
Intervento Chirurgico: Le malformazioni uterine, le sinechie e alcuni tipi di fibromi possono essere corretti chirurgicamente tramite isteroscopia o laparoscopia. Queste procedure mirano a ripristinare una cavità uterina funzionale.
Test Specifici per la Recettività Endometriale: Il test ERA (Endometrial Receptivity Analysis) è una tecnica innovativa che analizza l'espressione genica dell'endometrio per determinare il momento ottimale per il trasferimento embrionale. Se l'endometrio non risulta ricettivo nel giorno previsto, il test aiuta a identificare una "finestra di impianto" spostata, permettendo di personalizzare il ciclo di trasferimento.
Cos'è il test ERA? Vera testimonianza di un paziente
Tecniche di Procreazione Medicalmente Assistita (PMA)
Quando i problemi uterini rendono difficile il concepimento naturale, la PMA offre diverse soluzioni.
Inseminazione Intrauterina (IUI): Consiste nell'introduzione di spermatozoi preparati direttamente nell'utero, in prossimità del momento ovulatorio. L'incontro tra ovulo e spermatozoo avviene poi come in un rapporto naturale. Può essere effettuata in ciclo spontaneo o con stimolazione ovarica controllata.
Fecondazione In Vitro (FIVET): Prevede la stimolazione ovarica per ottenere più ovociti, il cui recupero avviene tramite puntura ecoguidata. Gli ovociti vengono poi fecondati in laboratorio con gli spermatozoi. Gli embrioni ottenuti vengono coltivati per alcuni giorni prima di essere trasferiti nell'utero.
Diagnosi Genetica Preimpianto (PGD): Una tecnica utilizzata in coppie a rischio di trasmettere malattie genetiche. Gli embrioni vengono analizzati geneticamente prima del trasferimento per selezionare quelli sani.
Ovodonazione e Donazione di Gameti: Per coppie con problemi di sterilità assoluta (ad esempio, carenza di ovociti o spermatozoi), è possibile ricorrere a gameti donati. La carenza di donatrici in Italia spesso porta a rivolgersi a banche di gameti estere.
Fertility Preservation: Tecniche di crioconservazione di ovociti, spermatozoi ed embrioni permettono di preservare la fertilità per il futuro, sia per motivi medici (es. chemioterapia) che personali.
La Legislazione e le Linee Guida in Italia
La Legge n. 40/2004 disciplina le tecniche di PMA in Italia, pur essendo stata oggetto di dibattiti etici e legislativi che hanno portato all'abolizione di alcuni divieti, come quello sulla fecondazione eterologa. Il Registro Nazionale di PMA, gestito dall'Istituto Superiore di Sanità, monitora l'attività dei centri autorizzati. Le linee guida per le procedure di PMA vengono aggiornate periodicamente.
Considerazioni sulla Fertilità e l'Età Biologica
L'età biologica di una donna, in relazione alla sua fertilità, è determinata dalla riserva ovarica residua. Il numero e la qualità degli ovociti diminuiscono progressivamente con l'età. Ormoni come l'AMH (ormone anti-mulleriano) e l'FSH (ormone follicolo-stimolante), insieme a valutazioni ecografiche, aiutano a stimare la fertilità residua. La farmacogenomica studia come le varianti genetiche individuali possano influenzare la risposta alla stimolazione ovarica, aprendo la strada a trattamenti ancora più personalizzati.
Endometriosi e Fertilità
L'endometriosi, una condizione in cui tessuto simile all'endometrio cresce al di fuori dell'utero, può avere un impatto significativo sulla fertilità. Può causare infiammazione, formazione di tessuto cicatriziale (aderenze) e alterazioni anatomiche che ostacolano il concepimento. L'endometriosi ovarica, in particolare, può portare a una riduzione della riserva ovarica a causa delle tecniche chirurgiche di rimozione delle cisti. Sebbene i trattamenti farmacologici mirino a gestire i sintomi, la FIVET e l'ICSI sono spesso le opzioni più efficaci per ottenere una gravidanza in presenza di endometriosi severa.
La Maternità Surrogata
Per donne che non hanno un utero o presentano malformazioni incompatibili con la gravidanza, la maternità surrogata rappresenta l'unica opzione riproduttiva. Questa pratica, vietata in Spagna, prevede che un'altra donna porti avanti la gravidanza per conto dei genitori intenzionati.
La ricerca e la tecnologia continuano a fare passi da gigante nel campo della riproduzione assistita, offrendo speranza e soluzioni sempre più personalizzate a coppie e individui che desiderano realizzare il sogno di una famiglia. La comprensione approfondita del ruolo dell'endometrio e delle possibili problematiche ad esso correlate è un pilastro fondamentale per il successo di questi percorsi.

