La sindrome da trasfusione feto-fetale (TTTS), nota anche come sindrome da trasfusione gemellare, è una complicanza rara ma potenzialmente grave che può insorgere nelle gravidanze monocoriali, ovvero quelle in cui i gemelli identici condividono la stessa placenta. Questa condizione si verifica a causa di un passaggio anomalo di sangue tra i feti attraverso connessioni vascolari anomale all'interno della placenta condivisa. La TTTS può avere conseguenze significative per la salute dei feti e richiede un monitoraggio attento e, in alcuni casi, interventi terapeutici specifici.
Comprendere la TTTS: Cause e Meccanismi
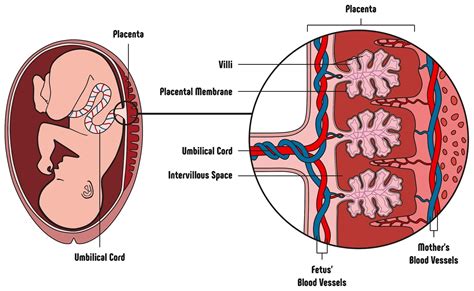
La TTTS si manifesta in circa il 10-15% delle gravidanze gemellari monocoriali. In queste gravidanze, a differenza di quelle bicoriali dove ogni feto ha la propria placenta e il proprio sacco amniotico, i gemelli identici condividono un'unica placenta (nel 70% dei casi). I cordoni ombelicali possono attaccarsi alla placenta in posizioni casuali, portando allo sviluppo di connessioni vascolari anomale, note come anastomosi, che mettono in comunicazione le circolazioni sanguigne dei due feti.
Generalmente, questo sistema di interscambio ematico è in equilibrio grazie a un flusso bidirezionale delle anastomosi. Tuttavia, in caso di TTTS, si verifica uno squilibrio nel passaggio di sangue da un gemello (donatore) all'altro (ricevente). Le cause esatte di questo squilibrio non sono ancora completamente comprese, ma si ritiene che un'alterazione nella formazione o nella funzione di queste anastomosi vascolari sia il fattore scatenante.
Le Conseguenze della TTTS: Due Feti, Destini Diversi
Le conseguenze della TTTS sono drastiche e si manifestano in modo opposto nei due gemelli:
Gemello Ricevente: Questo feto riceve un eccesso di sangue. L'eccesso di liquidi si traduce in una vescica sovradistesa e un aumento del liquido nel suo sacco amniotico (polidramnios). In sostanza, il feto produce una quantità eccessiva di urina, contribuendo all'eccesso di liquido amniotico. Questo sovraccarico di liquidi può portare a problemi cardiaci e a un'eccessiva crescita fetale.
Gemello Donatore: Al contrario, questo feto riceve una quantità insufficiente di sangue. Il suo sistema circolatorio interno cerca di compensare dirigendo il poco sangue disponibile verso gli organi vitali, come il cervello. Gli organi secondari, in particolare i reni, ricevono meno sangue. Di conseguenza, il gemello donatore è a rischio di insufficienza renale e di grave anemia. La produzione di urina da parte del gemello donatore diminuisce drasticamente, portando a una riduzione della quantità di liquido amniotico nella sua sacca fino alla sua totale assenza (oligo-anidramnios).
La sindrome può esporre il gemello donatore a un rischio molto serio di insufficienza renale e di altri problemi potenzialmente letali, con un'alta probabilità di morte fetale se non trattata.
Diagnosi e Monitoraggio: L'Importanza dell'Ecografia
La diagnosi precoce della TTTS è fondamentale per migliorare la prognosi. L'ecografia ostetrica, in particolare quella del primo trimestre (entro la 14ª settimana di gestazione), gioca un ruolo cruciale nella definizione della corialità (numero delle placente).
Durante la gravidanza, il monitoraggio ecografico regolare è essenziale per identificare i segni precoci della TTTS. Questi includono:
- Differenza significativa nel volume del liquido amniotico: Polidramnios nel sacco del gemello ricevente e oligo-anidramnios nel sacco del gemello donatore.
- Dimensioni fetali discordanti: Una differenza significativa nella crescita tra i due gemelli.
- Vesciche fetali di dimensioni diverse: Vescica sovradistesa nel gemello ricevente e vescica scarsamente riempita o non visualizzabile nel gemello donatore.
- Anomalie cardiache: Alterazioni nel ritmo cardiaco o nello sviluppo cardiaco di uno o entrambi i feti.
Ad oggi, non esistono terapie o modificazioni del comportamento in gravidanza che possano prevenire l'insorgenza della TTTS.
Opzioni di Trattamento per la TTTS
Fino a poco tempo fa, la TTTS rappresentava spesso una condanna a morte per entrambi i gemelli. Tuttavia, i progressi della medicina moderna hanno reso questa condizione molto più gestibile, offrendo diverse opzioni di trattamento:
1. Amniocentesi Terapeutica
L'amniocentesi è una procedura in cui i medici inseriscono un piccolo ago nel sacco amniotico per estrarre del liquido. In caso di TTTS, questa procedura può essere utilizzata anche per drenare o rimuovere i volumi eccessivi di liquido amniotico dal sacco del gemello ricevente. È stato dimostrato che l'esecuzione dell'amniocentesi migliora notevolmente la circolazione sanguigna nella placenta, riducendo la probabilità che la TTTS risulti in un parto prematuro con tutti i rischi a esso correlati.
2. Chirurgia Laser Fetoscopica
Questa tecnica rappresenta un passo avanti significativo nella gestione della TTTS. Prevede l'inserimento di una telecamera a fibre ottiche (fetoscopio) attraverso la parete addominale della madre e nell'utero. La telecamera consente ai medici di osservare con precisione la presenza di eventuali connessioni anomale dei vasi sanguigni all'interno della placenta. Una volta identificate le anastomosi, queste vengono chiuse tramite coagulazione laser.
L'intervento viene eseguito in anestesia locale materna e sedazione, in regime di ricovero. La scelta del punto di introduzione del fetoscopio è basata sulla migliore visualizzazione del piatto coriale, sulla posizione delle placente e dei cordoni.
I rischi associati alla chirurgia laser includono la prematurità, come per tutte le tecniche di intervento intrauterine. Studi di follow-up a medio-lungo termine hanno evidenziato che i nati da gravidanze monocoriali trattate con laser endoscopico hanno un'incidenza di problematiche neuro-comportamentali di circa il 10%. I rischi materni sono invece molto rari e trattabili.
TTTS Video 11- laser treatment- risks to mother
3. Gestione in base all'Epoca Gestazionale
La decisione sul tipo di trattamento dipende anche dall'epoca gestazionale:
- Intervento intrauterino (laser o amniocentesi): Può essere preso in considerazione a partire dalle 12 settimane di gestazione fino a circa 26 settimane.
- Parto prematuro: Nei rari casi in cui la diagnosi venga effettuata nel terzo trimestre di gravidanza, i rischi di un intervento intrauterino devono essere bilanciati con quelli legati all'espletamento di un parto pretermine, che variano a seconda dell'epoca gestazionale alla diagnosi.
I dati presenti in letteratura indicano che il trattamento intrauterino è associato a una sopravvivenza del feto sano in circa l'80% dei casi.
TTTS e il Rischio di Aborto: Una Relazione Complessa
La TTTS, essendo una condizione che compromette gravemente la salute fetale, aumenta intrinsecamente il rischio di interruzione della gravidanza, sia spontanea che indotta. La perdita delle piccole alla 18ª settimana a causa di un acuto aggravamento causato da TTTS, come riportato nel caso clinico di Michela, sottolinea la gravità di questa sindrome.
Dopo un evento come la TTTS, l'attività ovarica e il ciclo mestruale possono impiegare del tempo per riprendere regolarmente. La presenza di residui placentari in utero, come nel caso di Michela, può ulteriormente complicare il recupero post-aborto. La gestione di questi residui è cruciale per prevenire infezioni e garantire la futura fertilità.
Nel caso specifico di Michela, la ginecologa ha optato per un approccio conservativo, prescrivendo il dosaggio delle beta-hCG e un controllo ecografico a distanza di due mesi. L'obiettivo è monitorare la regressione dei residui placentari e la normalizzazione dei livelli ormonali, sperando in una "pulizia" naturale dell'utero con la ripresa del ciclo mestruale.
Le beta-hCG ancora presenti, anche a un mese dall'aborto spontaneo, sono quasi di certo ancora in relazione con la precedente gravidanza. Se i livelli dovessero rimanere elevati a distanza di due mesi, la ripresa del ciclo mestruale potrebbe essere ritardata, mantenendo la paziente in una situazione di incertezza.
Gestione dei Residui Placentari Post-Aborto
La gestione dei residui placentari dopo un aborto è un aspetto importante per la salute riproduttiva della donna. Nel caso di Michela, la presenza di residui disomogenei scarsamente vascolarizzati in utero, sebbene di dimensioni ridotte (massimo 15 mm), necessita di attenta valutazione.
Le opzioni di gestione includono:
- Condotta d'attesa: Come nel caso di Michela, si può optare per un monitoraggio ecografico e ormonale, attendendo la ripresa del ciclo mestruale che, in alcuni casi, può favorire l'espulsione spontanea dei residui. Questo approccio è più probabile che abbia successo se i residui sono di piccole dimensioni e scarsamente vascolarizzati.
- Terapia Farmacologica: In alcuni casi, possono essere prescritti farmaci uterotonici per favorire le contrazioni uterine e l'espulsione del materiale residuo.
- Intervento Chirurgico (Raschiamento o Revisione Uterina): Se la condotta d'attesa non porta alla completa risoluzione o se vi sono segni di infezione o sanguinamento persistente, può essere necessario un intervento chirurgico. Il raschiamento, o più modernamente l'isterosuzione, è una procedura ambulatoriale eseguita in sedazione che permette di aspirare il materiale residuo dall'utero. Sebbene sia una procedura invasiva, è generalmente sicura e minimamente fastidiosa, soprattutto in assenza di complicazioni.
La ginecologa di Michela sta seguendo un percorso impeccabile, puntando inizialmente alla risoluzione spontanea per evitare procedure invasive. La speranza è che i residui placentari completino il loro ciclo produttivo di beta-hCG e che il corpo si "ripulisca" naturalmente.
Altre Condizioni Correlate alle Gravidanze Gemellari Monocoriali
Oltre alla TTTS, le gravidanze gemellari monocoriali possono essere associate ad altre sindromi complesse:
Sindrome da Trasfusione Arteria-Arteria (ATAS)
La TAPS è una complicanza dei gemelli monocoriali, causata dal passaggio di sangue da un gemello all'altro tramite vasi comunicanti molto sottili. L'intervento intrauterino di laser coagulazione endoscopica delle anastomosi placentari è un'opzione di gestione della TAPS che ha dimostrato migliori risultati rispetto all'atteggiamento di attesa.
Sindrome del Feto Acardico (TRAP)
La diagnosi di TRAP si esegue mediante ecografia ostetrica, tramite la visualizzazione di una gravidanza gemellare monocoriale in cui uno dei due feti (con vari tipi di anomalie morfologiche) ha un'attività cardiaca assente ma viene perfuso da un flusso ematico proveniente dal gemello sano attraverso un vaso anomalo. L'approccio più utilizzato prevede la coagulazione dei vasi anomali, mediante fibra laser o con dispositivi a radiofrequenza. L'opzione di un intervento intrauterino può essere presa in considerazione a partire dalle 12 settimane di gestazione fino a circa 26 settimane.
Fattori di Rischio e Prevenzione nelle Gravidanze
Sebbene la TTTS sia una condizione specifica delle gravidanze gemellari monocoriali, è utile considerare i fattori di rischio generali che possono complicare una gravidanza, anche singola:
- Condizioni mediche materne preesistenti: Diabete, ipertensione, disturbi tiroidei.
- Fattori di rischio modificabili: Fumo, uso di sostanze.
- Precedenti complicanze ostetriche: Anamnesi di preeclampsia, aborti ricorrenti.
- Infezioni a trasmissione sessuale: Possono aumentare il rischio di travaglio pretermine.
- Anomalie uterine: Utero setto, utero bicorne, fibromi.
- Uso di sostanze: Alcol, tabacco, droghe illecite.
È fondamentale un attento monitoraggio prenatale e una stretta collaborazione tra i diversi specialisti coinvolti nella cura della gravidanza per identificare e gestire tempestivamente eventuali complicanze.
Considerazioni sulla Fertilità Post-Aborto
La domanda di Michela riguardo la ripresa del ciclo mestruale e la possibilità di evitare interventi invasivi è comprensibile. È importante sottolineare che, in assenza di complicazioni significative come infezioni o persistenza di un'attività ormonale elevata che possa indicare un residuo di gravidanza patologica, la maggior parte delle donne recupera la normale funzionalità ovarica e il ciclo mestruale entro pochi mesi dall'aborto.
La presenza di residui placentari, anche se di piccole dimensioni, può interferire con la ripresa ciclica, ma l'approccio conservativo adottato dalla ginecologa di Michela è appropriato in questa fase. La speranza è che, con il tempo e l'eventuale ripresa del ciclo, l'utero si "ripulisca" in modo naturale, evitando la necessità di procedure più invasive.
La Fertilità dopo TTTS
Nel caso di una gravidanza gemellare che si interrompe a causa di TTTS, come nel caso di Michela, le considerazioni sulla fertilità futura sono simili a quelle di altri tipi di aborto. La TTTS in sé non compromette direttamente la fertilità futura, ma le conseguenze dell'aborto e la gestione dei residui placentari sono fattori da considerare.
Se la gravidanza è insorta spontaneamente, la fertilità di base della donna non è stata alterata dalla sindrome. Se invece la gravidanza era frutto di una fecondazione in vitro (FIVET), la possibilità di future gravidanze dipenderà anche dalla causa sottostante che ha reso necessaria la FIVET e dalla risposta della donna a eventuali trattamenti successivi.
L'isteroscopia di controllo, suggerita da uno degli specialisti, può essere un utile strumento diagnostico per valutare la cavità uterina dopo un aborto, soprattutto se ci sono preoccupazioni riguardo la presenza di aderenze o altri problemi che potrebbero influire sulla fertilità futura. Questa procedura, eseguita in ambito ambulatoriale, può fornire informazioni preziose e rassicuranti.
Conclusioni Provvisorie
La sindrome da trasfusione feto-fetale rappresenta una sfida significativa nelle gravidanze monocoriali, con un elevato rischio di complicazioni per i feti. La gestione tempestiva e appropriata, che include un attento monitoraggio ecografico e, quando necessario, interventi terapeutici come l'amniocentesi o la chirurgia laser, è fondamentale per migliorare gli esiti.
Nel contesto post-aborto, la gestione dei residui placentari è cruciale per la salute riproduttiva della donna. Un approccio graduale, che privilegia la risoluzione spontanea quando possibile, è spesso la strategia più indicata, riservando le procedure invasive a casi selezionati o in presenza di complicazioni. La pazienza e il monitoraggio medico sono essenziali in queste delicate fasi della vita riproduttiva.

