Le fratture vertebrali, sebbene meno comuni rispetto a quelle delle ossa lunghe degli arti a causa della minore esposizione a traumi diretti, rappresentano una condizione medica che incide significativamente sulla qualità della vita. La colonna vertebrale, asse portante del corpo umano, svolge funzioni vitali quali il sostegno, la protezione degli organi interni e del midollo spinale, e la permettenza del movimento. La sua intrinseca stabilità richiede forze considerevoli per causare una frattura, ma traumi severi come incidenti stradali, cadute da altezze elevate, o impatti violenti durante attività sportive possono superare la capacità di assorbimento dello stress da parte del sistema muscolo-legamentoso, portando al cedimento osseo.
Comprendere la Natura delle Fratture Vertebrali
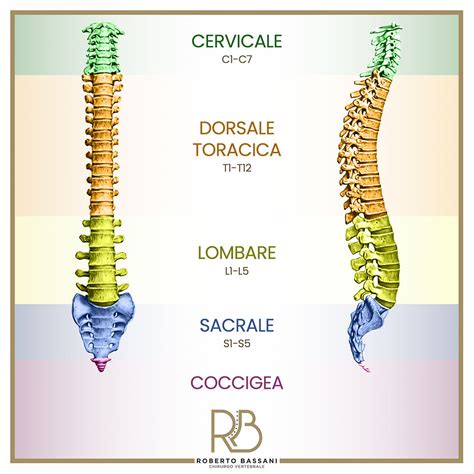
La colonna vertebrale è una struttura complessa, composta da sette vertebre cervicali, dodici toraciche, cinque lombari, cinque sacrali fuse e quattro o cinque coccige. Insieme a un intricato sistema di legamenti e muscoli, forma un'unità funzionale ed elastica. Le fratture vertebrali possono interessare diverse parti della vertebra, tra cui il processo spinoso, il corpo vertebrale o l'arco vertebrale. La classificazione di Magerl del 1994, introdotta dal chirurgo spinale austriaco Friedrich Paul Magerl, distingue le lesioni in tre tipi principali:
- Tipo A (Lesioni da compressione): La vertebra viene compressa, solitamente nella sua porzione antero-laterale. Queste sono le fratture più frequenti e spesso presentano una prognosi più rapida.
- Tipo B (Lesioni da distrazione): Causate da movimenti di torsione o trasversali del corpo, rompono le vertebre in una direzione trasversale, interessando prevalentemente la parte posteriore dell'area vertebrale.
- Tipo C (Lesioni da rotazione/traslazione): Si verificano durante movimenti di rotazione o con applicazione di forze verticali e orizzontali combinate. Queste lesioni sono spesso più complesse e possono coinvolgere più strutture.
È fondamentale distinguere tra fratture stabili, trattabili conservativamente, e fratture instabili, che richiedono un intervento chirurgico. Un criterio di stabilità è definito dalla compressione dell'osso spugnoso del corpo vertebrale con legamenti e articolazioni intatti, e al massimo un disco intervertebrale leggermente lesionato. Le lesioni instabili, invece, compromettono almeno due dei tre pilastri vertebrali (corpo vertebrale anteriore, corpo vertebrale posteriore, complesso del legamento spinale posteriore), rendendo necessaria una stabilizzazione meccanica (spondilodesi) o procedure come la cifoplastica.
Il Fenomeno del Crollo Vertebrale: Cause e Conseguenze
Il "crollo vertebrale" è un evento caratterizzato dal cedimento di una o più vertebre, spesso sotto il peso corporeo o a seguito di traumi lievi. Questo fenomeno è frequentemente associato a condizioni di fragilità ossea come l'osteoporosi, ma può anche essere sintomo di disturbi scheletrici sistemici o patologie tumorali.
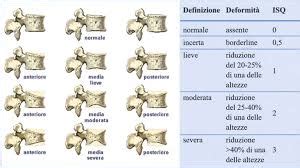
Il crollo vertebrale si manifesta tipicamente con un dolore acuto e localizzato nella zona interessata, accompagnato da una marcata impossibilità di movimento. Una volta superata la fase acuta, il dolore può variare a seconda della postura assunta dal paziente. La modifica dell'anatomia vertebrale, che passa dalla classica forma a rocchetto a una forma a cuneo, può portare a un peggioramento della stabilità della colonna.
La diagnosi di un crollo vertebrale si avvale di esami radiologici avanzati, tra cui radiografie, risonanza magnetica (RM) e tomografia computerizzata (TC). Questi strumenti diagnostici permettono di visualizzare il danno alle vertebre e di valutare l'eventuale compressione del midollo spinale.
Percorsi Terapeutici: Dal Conservativo al Chirurgico
La gestione delle fratture vertebrali è altamente personalizzata e dipende da molteplici fattori, tra cui l'età del paziente, l'entità del danno e la presenza di instabilità.
Trattamenti Conservativi:
Per le fratture considerate stabili e a prognosi favorevole, il trattamento conservativo è spesso la scelta primaria. Questo può includere:
- Immobilizzazione: L'uso di bustini ortopedici, come il corsetto C35, è una pratica comune. Questo tipo di ortesi, a tre punti di pressione (bacino, sterno, schiena), mira a mantenere la colonna vertebrale in una posizione corretta, facilitando il recupero e riducendo il rischio di ulteriori danni alla gabbia toracica rispetto ai busti in gesso.
- Riposo a letto: Sebbene un riposo a letto prolungato sia generalmente sconsigliato, periodi limitati possono essere prescritti nella fase acuta per alleviare il dolore e permettere una prima stabilizzazione.
- Farmacoterapia: L'uso di antidolorifici e anti-infiammatori, come il cortisone, può aiutare a gestire il dolore e l'infiammazione ossea, facilitando la ripresa delle attività.
Trattamenti Chirurgici:
Nei casi di fratture instabili, o quando il trattamento conservativo non è sufficiente, l'intervento chirurgico diventa necessario. Le opzioni chirurgiche includono:
- Vertebroplastica e Cifoplastica: Questi sono interventi mini-invasivi eseguiti in anestesia locale. Consistono nell'iniezione di cemento osseo all'interno del corpo vertebrale fratturato per stabilizzarlo e ripristinarne parzialmente l'altezza.
- Stabilizzazione Meccanica (Spondilodesi): Questa procedura prevede l'utilizzo di barre e viti per saldare e stabilizzare la sezione interessata della colonna vertebrale, ripristinando l'integrità strutturale.
Cifoplastica e vertebroplastica: il parere dell’ortopedico
La scelta del trattamento più appropriato spetta sempre al medico specialista, che valuterà attentamente le condizioni cliniche del paziente e le specifiche caratteristiche della frattura.
La Riabilitazione: Un Percorso Graduale verso il Recupero Funzionale
La riabilitazione gioca un ruolo cruciale nel recupero dopo una frattura vertebrale, mirando a migliorare la funzionalità, ripristinare le capacità iniziali e facilitare il reinserimento sociale, familiare e professionale.
Tempistiche e Modalità di Riabilitazione:
Le raccomandazioni riguardo all'inizio della riabilitazione variano. Alcune linee guida suggeriscono un inizio precoce, parallelamente al trattamento acuto, per consentire una riabilitazione personalizzata anche per i pazienti più compromessi. Altri studi prospettici, tuttavia, indicano che un inizio differito (circa 6 settimane dopo la fine delle cure acute) potrebbe favorire un ritorno al lavoro più rapido per un numero maggiore di pazienti.
Indipendentemente dall'approccio, la riabilitazione post-frattura vertebrale include generalmente:
- Mobilizzazione: Esercizi di mobilizzazione passiva, assistita e attiva sono fondamentali. In base all'età del paziente e alla specifica frattura, possono essere introdotti esercizi di propriocezione e rinforzo degli arti inferiori.
- Educazione Posturale e Movimento: È essenziale promuovere il movimento il più rapidamente possibile, evitando il riposo a letto prolungato. Attività come il cammino e il movimento in generale sono benefiche per il recupero osseo e il mantenimento della funzionalità. Le attività della vita quotidiana (mangiare, vestirsi, lavarsi) dovrebbero essere mantenute, per quanto possibile, secondo le abitudini pre-frattura.
- Supporto Psicologico: Le fratture vertebrali, specialmente se occorse in seguito a traumi gravi, possono avere un impatto psicologico significativo. Il supporto nell'elaborazione dell'evento traumatico, nel ripristino dell'integrità sociale e professionale, e nel recupero dell'autostima è un obiettivo altrettanto importante della riabilitazione.
Lo Svezzamento dal Busto: Un Processo Graduale
Lo "svezzamento" dal busto ortopedico è una fase delicata del processo di recupero, che avviene generalmente dopo che la frattura ha mostrato segni di consolidazione e il dolore si è significativamente ridotto. Questo processo è strettamente monitorato dall'ortopedico e dall'équipe riabilitativa.

In linea generale, il busto viene indossato in permanenza per circa tre mesi, eccezion fatta per i momenti di riposo a letto. Controlli radiografici a 45 giorni e a tre mesi sono fondamentali per valutare la guarigione ossea.
Una volta che la frattura è considerata consolidata e il dolore è scomparso, inizia gradualmente lo svezzamento dal busto. Questo avviene attraverso la rimozione progressiva e a intervalli sempre più lunghi del busto durante il giorno. Il protocollo tipico prevede:
- Fase Iniziale: Rimozione del busto per circa 15 minuti prima e dopo i pasti, per 3-4 giorni.
- Progressione: Aumento graduale del tempo di rimozione (es. mezz'ora prima e dopo i pasti, poi un'ora, e così via) ogni 2-3 giorni, a seconda della tolleranza del paziente e delle indicazioni mediche.
- Obiettivo Finale: L'obiettivo è arrivare a un punto in cui il tempo di rimozione del busto si sovrappone all'intervallo tra i pasti, fino alla sua completa eliminazione.
Questo processo, che può durare dalle 3 alle 4 settimane, è strettamente legato alla costituzione del paziente e, soprattutto, alle condizioni di stabilità delle vertebre. È importante sottolineare che durante questa fase, e anche prima, se il medico lo ritiene opportuno, è possibile e incoraggiato uscire di casa per brevi passeggiate, ovviamente accompagnati, per favorire la mobilità e il benessere generale. La ripresa graduale delle attività quotidiane e sociali è parte integrante del percorso di guarigione e reintegrazione.

