La ricerca della genitorialità è un viaggio che, per molte coppie e individui, può presentare sfide inaspettate. L'infertilità, sia maschile che femminile, è una realtà che tocca milioni di persone in tutto il mondo, spingendole a esplorare diverse opzioni mediche per realizzare il sogno di avere un figlio. Tra le tecniche di riproduzione assistita più comuni e accessibili figura l'inseminazione artificiale (IA), una procedura che mira a facilitare l'incontro tra spermatozoo e ovulo in modo mirato e controllato. Questo articolo si propone di esplorare in profondità il ruolo dello sperma nella fecondazione, concentrandosi sull'inseminazione artificiale, sui requisiti per una gravidanza di successo e sui fattori che influenzano la fertilità maschile.
Comprendere l'Inseminazione Artificiale (IA)
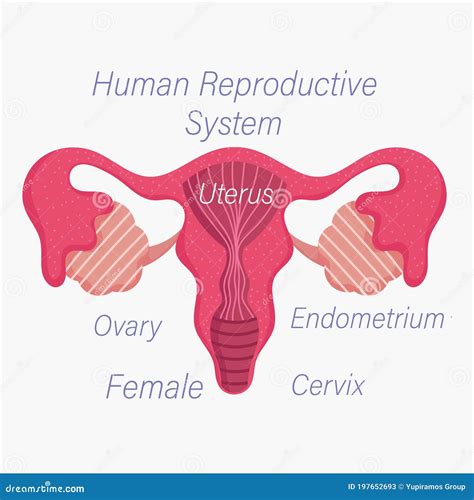
L'inseminazione artificiale (IA) è un trattamento medico che consiste nell'inserire lo sperma direttamente nell'utero della donna durante il periodo ovulatorio, al fine di facilitare la fecondazione dell'ovulo. La procedura viene eseguita con lo scopo di aumentare le probabilità di gravidanza, specialmente quando lo sperma ha difficoltà a raggiungere l’ovulo in modo naturale. Per eseguire questa procedura, viene utilizzata una cannula sottile che viene inserita attraverso la vagina, guidata da un’ecografia, per garantire che gli spermatozoi raggiungano il luogo giusto.
IA vs. Gravidanza Naturale: Le Differenze Chiave
La differenza principale tra l'IA e la gravidanza naturale risiede nel metodo di deposizione dello sperma. Nell'IA, gli spermatozoi vengono depositati direttamente nell'utero, mentre nella concezione naturale essi vengono eiaculati nella vagina. La fecondazione, che avviene nelle tube di Falloppio, si svolge in modo simile in entrambe le procedure. Tuttavia, nell'IA vengono selezionati gli spermatozoi più vitali e viene controllato il momento dell'ovulazione per aumentare le probabilità di successo. Questa selezione e sincronizzazione mirata sono elementi cruciali che distinguono l'IA dalla casualità del processo naturale.
Il Percorso dell'Inseminazione Artificiale: Un Processo Passo Dopo Passo
Il trattamento dell'IA è un processo meticoloso che si articola in diverse fasi, ognuna progettata per ottimizzare le possibilità di concepimento:
- Stimolazione Folicolare: Vengono somministrati ormoni per stimolare le ovaie e consentire lo sviluppo adeguato di diversi ovuli. Questo passaggio è fondamentale per aumentare la quantità di ovuli disponibili per la potenziale fecondazione.
- Induzione dell'Ovulazione: Una volta che gli ovuli sono maturi, viene somministrata un'iniezione di ormone hCG (gonadotropina corionica umana) per innescare l'ovulazione e programmare il momento preciso per l'inseminazione.
- Capacitazione dello Sperma: Lo sperma, raccolto dal partner o da un donatore, viene trattato in laboratorio. Questo processo di "capacitazione" serve a concentrare gli spermatozoi, rimuovere il liquido seminale e selezionare quelli più sani e mobili, preparandoli così per il viaggio verso l'ovulo.
- Inseminazione: Gli spermatozoi selezionati e capacitati vengono depositati direttamente nell'utero della donna attraverso una sottile cannula, nel momento ottimale dell'ovulazione, massimizzando le probabilità di incontro con l'ovulo.
- Supporto della Fase Luteale: Dopo l'inseminazione, viene somministrato progesterone per preparare l'endometrio (il rivestimento interno dell'utero) all'eventuale impianto dell'embrione, favorendo così l'instaurarsi della gravidanza.
Tipologie di Inseminazione Artificiale: Origine dello Sperma
La scelta del tipo di inseminazione artificiale dipende principalmente dall'origine dello sperma utilizzato:
3.1 Inseminazione Artificiale Coniugale (IAC)
Nell'IAC, viene utilizzato lo sperma del partner maschile. Questa è la tecnica più comune e rappresenta la prima opzione per molte coppie che affrontano problemi di fertilità. Il tasso di successo dell'IAC varia generalmente tra il 15% e il 25% per ciclo.
3.2 Inseminazione Artificiale con Donatore (IAD)
Nella IAD, lo sperma proviene da una banca del seme, da un donatore anonimo. Questa opzione è indicata in diverse circostanze, come l'assenza di un partner maschile, la sterilità maschile grave o il rischio di trasmissione di malattie genetiche. Il tasso di successo della IAD è generalmente leggermente superiore, attestandosi tra il 20% e il 30% per ciclo.
Quando Considerare l'Inseminazione Artificiale? Indicazioni Specifiche
L'IA viene presa in considerazione per diverse cause di infertilità, sia femminili che maschili. La decisione di procedere con questa tecnica viene presa dopo un'attenta valutazione diagnostica della coppia.
4.1 Indicazioni per l'IAC
Le indicazioni più comuni per l'inseminazione artificiale coniugale includono:
- Alterazioni del ciclo ovulatorio: Condizioni come l'anovulazione (mancanza di ovulazione) o la sindrome dell'ovaio policistico (SOP), che rendono difficile o impossibile il rilascio dell'ovulo.
- Impossibilità di depositare lo sperma nella vagina: Situazioni come l'eiaculazione retrograda (in cui lo sperma viene eiaculato nella vescica anziché all'esterno) o il vaginismo (contrazione involontaria dei muscoli vaginali che impedisce la penetrazione).
- Fattore maschile lieve: Lievi alterazioni nel seminogramma, come una ridotta motilità o morfologia degli spermatozoi, che possono essere compensate dalla selezione e concentrazione degli spermatozoi durante la procedura di IA.
4.2 Indicazioni per la IAD
L'inseminazione artificiale con donatore è la soluzione indicata in casi specifici:
- Assenza di un partner maschile: Per donne single o coppie lesbiche che desiderano avere un figlio.
- Fattore maschile grave: Quando l'infertilità maschile è così severa da rendere impossibile il concepimento con lo sperma del partner, come nell'azoospermia secretiva (assenza totale di spermatozoi nel liquido seminale).
- Malattie genetiche: Quando esiste il rischio di trasmissione di una patologia genetica dal partner maschile, e la diagnosi genetica preimpianto non è fattibile o sufficiente.
Requisiti Fondamentali per l'Inseminazione Artificiale
Perché un trattamento di inseminazione artificiale possa avere successo, è necessario che vengano soddisfatti alcuni requisiti fondamentali, sia nella donna che nell'uomo:
- Permeabilità Tubarica: È essenziale verificare che le tube di Falloppio della donna siano aperte e funzionali. La fecondazione avviene solitamente nelle tube, quindi la loro pervietà è cruciale per il successo della procedura.
- Qualità Seminale Adeguata: Il campione di sperma, sia esso del partner o di un donatore, deve possedere una qualità adeguata. Ciò significa che il numero di spermatozoi, la loro motilità e morfologia devono essere sufficienti per poter eseguire l'inseminazione e aumentare le probabilità di fecondazione.
- Salute Riproduttiva della Donna: L'età della donna e la sua salute ovarica giocano un ruolo determinante nel successo del trattamento. Le donne più giovani, con una riserva ovarica più ampia, tendono ad avere tassi di successo più elevati.
Organizzazione per un Trattamento di IA: I Primi Passi
Prima di intraprendere un percorso di inseminazione artificiale, è essenziale eseguire una serie di test diagnostici per valutare la fertilità di entrambi i partner. Questi controlli includono:
- Ecografie: Per valutare la morfologia dell'utero e delle ovaie, monitorare la crescita dei follicoli e identificare eventuali anomalie.
- Analisi del liquido seminale (Spermiogramma): Un esame fondamentale per valutare la quantità, la motilità e la morfologia degli spermatozoi.
- Studi Ormonali: Per valutare i livelli ormonali della donna e dell'uomo, identificando eventuali squilibri che potrebbero influenzare la fertilità.
- Test di permeabilità tubarica (Isterosalpingografia o Laparoscopia): Per confermare che le tube di Falloppio siano aperte.
Questi esami preliminari sono cruciali per assicurare che la procedura di IA sia la scelta più appropriata e per personalizzare il trattamento in base alle specifiche esigenze della coppia.
Risultati e Probabilità di Gravidanza con l'IA
I tassi di successo dell'inseminazione artificiale variano significativamente in base a diversi fattori, tra cui l'età della donna, la qualità dello sperma, la causa dell'infertilità e la tecnica specifica utilizzata. In generale, nelle donne di età inferiore ai 35 anni, le probabilità di gravidanza con l'IA utilizzando lo sperma del partner variano dal 13% al 25%. Se si utilizza sperma di un donatore, questa percentuale può aumentare leggermente, attestandosi tra il 18% e il 29%.
È importante notare che i tassi di successo sono cumulativi. Ciò significa che la probabilità di ottenere una gravidanza aumenta con il numero di cicli di trattamento tentati. Ad esempio, la probabilità cumulativa in 3 cicli di IA con seme del partner è del 60%, mentre con seme di donatore può essere ancora più alta.
IVI Riproduzione assistita: Inseminazione Artificiale - UE, 2014
Vantaggi dell'IA Rispetto alla Fecondazione in Vitro (FIV)
L'inseminazione artificiale presenta diversi vantaggi rispetto alla fecondazione in vitro (FIV), rendendola una scelta preferibile in determinate circostanze:
- Minore Invasività: L'IA è una procedura meno invasiva rispetto alla FIV. Non richiede interventi chirurgici, anestesia generale o la manipolazione diretta degli ovociti e degli embrioni in laboratorio.
- Costo Inferiore: Grazie alla semplicità della procedura, l'IA è generalmente meno costosa della FIV. Questo la rende una soluzione più accessibile per molte coppie.
- Simulazione della Gravidanza Naturale: L'IA mira a replicare il più possibile il processo naturale di concepimento, con la fecondazione che avviene all'interno delle tube di Falloppio.
Tuttavia, è fondamentale sottolineare che, sebbene l'IA sia meno invasiva e più economica, la fecondazione in vitro (FIV) presenta un tasso di successo significativamente più elevato, specialmente nei casi di infertilità più complessa o quando sono coinvolti più fattori. La scelta tra IA e FIV dipende dalla diagnosi specifica e dalle raccomandazioni mediche.
Problemi, Rischi ed Effetti Collaterali dell'IA
Sebbene l'inseminazione artificiale sia generalmente considerata una procedura sicura, esistono alcuni potenziali rischi ed effetti collaterali da considerare:
- Sindrome da Iperstimolazione Ovarica (SHO): In alcuni casi, la stimolazione ovarica con farmaci può portare a una risposta eccessiva delle ovaie, causando gonfiore, dolore addominale e, in rari casi, complicanze più serie. Tuttavia, il rischio di SHO è basso e viene attentamente monitorato attraverso controlli ecografici regolari.
- Gravidanze Multiple: La stimolazione ovarica può aumentare la probabilità di sviluppare più follicoli, portando a gravidanze gemellari, trigemellari o multiple. Sebbene le gravidanze multiple possano sembrare desiderabili, comportano rischi maggiori sia per la madre che per i bambini. I protocolli di stimolazione sono spesso ottimizzati per minimizzare questo rischio.
- Infezioni: Come in qualsiasi procedura medica invasiva, esiste un piccolo rischio di infezione, sebbene sia molto raro grazie alle rigorose norme igieniche.
È importante discutere apertamente con il proprio medico di tutti i potenziali rischi e benefici prima di iniziare un trattamento di IA.
Costi dell'Inseminazione Artificiale
Il costo dell'inseminazione artificiale può variare significativamente a seconda di diversi fattori, tra cui la clinica scelta, il tipo di sperma utilizzato (partner o donatore) e l'eventuale necessità di farmaci per la stimolazione ovarica.
- Inseminazione Artificiale Coniugale (IAC): Il prezzo per un ciclo di IA con sperma del partner varia solitamente tra 600€ e 1.000€.
- Inseminazione Artificiale con Donatore (IAD): Se si utilizza sperma di un donatore, il costo può aumentare, variando tra 900€ e 1.400€. Questo importo include generalmente il costo del seme crioconservato dalla banca.
È importante notare che questi costi potrebbero non includere la spesa per i farmaci ormonali necessari per la stimolazione ovarica, che possono aggiungere circa 300€ al costo totale del trattamento.
Inseminazione Artificiale Domiciliare: Un'Alternativa da Valutare con Cautela
L'inseminazione artificiale domiciliare si riferisce a tentativi di concepimento che utilizzano tecniche simili all'IA ma eseguiti al di fuori di un ambiente clinico controllato. È fondamentale comprendere che l'inseminazione artificiale domiciliare non viene effettuata sotto controllo medico e, pertanto, non garantisce gli stessi risultati o la stessa sicurezza di un trattamento clinico. Le probabilità di successo sono generalmente paragonabili a quelle dei rapporti sessuali, con un rischio maggiore di non individuare tempestivamente eventuali problemi o complicazioni. Per questi motivi, è sempre consigliabile rivolgersi a strutture mediche specializzate per qualsiasi trattamento di fertilità.
Lo Sperma: Com'è Fatto, Durata e Fattori di Salute
La comprensione della natura dello sperma è fondamentale per apprezzare i processi di fertilità, sia naturale che assistita.
La Composizione dello Sperma
Milioni di cellule spermatiche vengono prodotte quotidianamente nei testicoli, all'interno di strutture chiamate tubuli seminiferi. Qui, le cellule germinali vengono trasformate in sperma grazie all'azione degli ormoni, in particolare il testosterone. Una volta dotate di coda, le cellule spermatiche si spostano nell'epididimo, un tubo situato dietro ai testicoli, dove completano il loro sviluppo per circa cinque settimane.
Durante l'eccitazione sessuale maschile, lo sperma si mescola con il liquido seminale, una secrezione prodotta dalla ghiandola prostatica e dalle vescicole seminali. Questa miscela, costituita da circa 200-400 milioni di spermatozoi per eiaculazione, prende il nome di sperma. Il processo completo di maturazione di una cellula germinale in uno spermatozoo fecondante richiede circa 2,5 mesi.
Durata dello Sperma: Sopravvivenza e Vitalità
La durata dello sperma dipende fortemente dalle condizioni ambientali:
- Fuori dal corpo: Lo sperma esposto all'aria aperta tende a morire in pochi minuti. Di conseguenza, è altamente improbabile che una donna possa rimanere incinta con lo sperma presente nell'acqua (ad esempio, in una piscina).
- All'interno del corpo femminile: All'interno del tratto riproduttivo femminile, in condizioni ottimali, gli spermatozoi possono sopravvivere fino a cinque giorni. Questa finestra di sopravvivenza è cruciale per la fertilità, poiché permette agli spermatozoi di attendere l'ovulazione.
- Crioconservazione: Quando lo sperma viene congelato utilizzando azoto liquido a -196°C, può sopravvivere per decenni, potenzialmente indefinitamente, in una banca del seme. Le normative legali stabiliscono periodi di conservazione (ad esempio, 10 anni nel Regno Unito), ma questi sono più legati a motivazioni legali che a una reale scadenza biologica dello sperma congelato.
Fattori che Influenzano la Qualità dello Sperma
La salute riproduttiva maschile è influenzata da una complessa interazione di fattori biologici, ambientali e di stile di vita.
- Produzione Continua: Poiché il corpo maschile produce continuamente cellule spermatiche, un uomo sano avrà sempre spermatozoi nel suo sperma, anche con eiaculazioni frequenti. Tuttavia, con l'avanzare dell'età, la conta e la qualità spermatica tendono a diminuire, e possono aumentare le mutazioni genetiche.
- Fattori di Stile di Vita: Infezioni sessualmente trasmissibili, febbre elevata, esposizione a sostanze tossiche (come pesticidi o metalli pesanti), fumo e consumo eccessivo di alcol possono ridurre significativamente la qualità dello sperma.
- Temperatura Testicolare: Mantenere i testicoli a una temperatura leggermente inferiore a quella corporea è essenziale per una produzione ottimale di sperma. Indumenti troppo stretti o esposizioni prolungate al calore possono influire negativamente.
- Farmaci e Sostanze: Alcuni farmaci, sia da prescrizione che da banco, così come l'uso di stupefacenti, possono avere un impatto sulla fertilità maschile. È importante consultare il medico riguardo a qualsiasi farmaco assunto.
- Stress: Lo stress acuto o cronico può influenzare negativamente la produzione di sperma.
Mantenere uno Sperma Sano
Per ottimizzare la salute dello sperma, si raccomanda di:
- Mantenere una temperatura fresca dei testicoli.
- Smettere di fumare.
- Limitare il consumo di alcol.
- Evitare droghe e sostanze illecite.
- Seguire uno stile di vita sano, con una dieta equilibrata e attività fisica regolare.
- Cercare di ridurre lo stress.
Lo Spermiogramma: L'Analisi Chiave della Fertilità Maschile
Lo spermiogramma, o esame del liquido seminale, è un'indagine diagnostica fondamentale per valutare la fertilità maschile. L'Organizzazione Mondiale della Sanità (OMS) stabilisce linee guida precise per la sua esecuzione:
- Astinenza Sessuale: L'esame deve essere eseguito dopo un periodo di astinenza dall'attività sessuale che va dai 2 ai 7 giorni.
- Conservazione del Campione: Il liquido seminale deve essere conservato a temperatura ambiente e portato al laboratorio per l'analisi entro un'ora dalla raccolta. Idealmente, il campione dovrebbe essere prodotto direttamente nel centro dove verrà esaminato.
Parametri Analizzati nello Spermiogramma
Lo spermiogramma valuta sia parametri macroscopici che microscopici:
Parametri Macroscopici:
- Colore e Aspetto: Il liquido seminale normale è trasparente o lattescente, di colore grigiastro. Un liquido troppo trasparente può indicare un basso numero di spermatozoi, mentre un colore giallastro o rossastro può suggerire la presenza di leucociti o sangue.
- Volume: Il volume normale di un'eiaculazione varia tra 1,5 e 5 ml. È il risultato della combinazione dei secreti delle ghiandole dell'apparato genitale maschile.
- pH: Generalmente basico, oscilla tra 7,5 e 8.
- Liquefazione e Viscosità: Dopo l'eiaculazione, lo sperma coagula per aderire alla vagina, ma entro 5-25 minuti deve liquefarsi grazie agli enzimi prostatici. L'assenza di coaguli o una liquefazione anomala possono indicare problemi.
Parametri Microscopici:
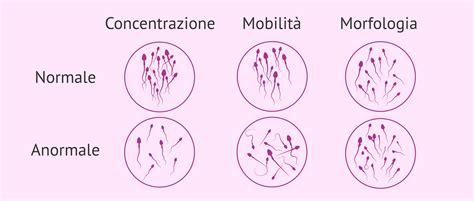
- Concentrazione: Si riferisce al numero di spermatozoi presenti in un millilitro di liquido seminale. La soglia considerata "normale" dall'OMS è di almeno 15 milioni di spermatozoi per millilitro.
- Motilità: Valuta la capacità degli spermatozoi di muoversi efficacemente. Si considera buona una motilità progressiva di almeno il 40% degli spermatozoi.
- Morfologia: Analizza la forma e la struttura degli spermatozoi. Spermatozoi con forma "normale" (testa ovale e coda ben definita) hanno maggiori probabilità di fecondare l'ovulo. Anomalie nella forma possono ostacolare il movimento e la penetrazione.
- Vitalità: Distingue tra spermatozoi vivi e morti, anche se questi ultimi sono immobili.
- Presenza di Anticorpi Anti-spermatozoi: Valuta se il sistema immunitario maschile attacca gli spermatozoi.
Se lo spermiogramma rileva parametri alterati, è consigliabile ripeterlo dopo circa un mese per confermare i risultati.
La Selezione degli Spermatozoi: Tecniche Avanzate per una Migliore Qualità
Nel contesto della riproduzione assistita, la selezione di spermatozoi di alta qualità è un passaggio cruciale per migliorare i tassi di fecondazione e ottenere embrioni sani. Diverse tecniche sono impiegate a questo scopo:
- Tecniche di Base: Il "swim-up" (in cui gli spermatozoi mobili risalgono verso la superficie del mezzo di coltura) e la centrifugazione con gradiente di densità sono metodi standard per separare gli spermatozoi migliori.
- Tecniche Avanzate:
- MACS (Magnetic Activated Cell Sorting): Utilizza una proteina chiamata Annessina V che si lega agli spermatozoi apoptotici (danneggiati). Il campione di sperma trattato passa attraverso una colonna speciale con un campo magnetico, trattenendo gli spermatozoi danneggiati e permettendo il passaggio di quelli sani.
- Selezione tramite Microfluidi: Si basa sul passaggio degli spermatozoi attraverso micro-canali che simulano le condizioni fisiologiche del tratto riproduttivo femminile, selezionando così quelli con maggiore capacità di movimento e integrità.
La scelta della tecnica di selezione più appropriata viene determinata dal medico in base all'analisi del seme e alla storia clinica del paziente. Sebbene queste tecniche possano aumentare il costo complessivo del trattamento, offrono benefici significativi nel migliorare le probabilità di successo.
Donazione di Sperma: Un Atto di Solidarietà e Opportunità
La donazione di sperma è un atto di grande solidarietà che permette a molte persone di realizzare il desiderio di genitorialità attraverso l'inseminazione artificiale o la fecondazione in vitro.
Chi ha Bisogno di un Donatore di Sperma?
L'uso dello sperma conservato nelle banche del seme è aumentato notevolmente negli ultimi anni, a causa della crescente domanda di tecniche di riproduzione assistita. Le principali indicazioni per l'uso di sperma da donatore includono:
- Sterilità Maschile Grave: Quando lo sperma del partner non è utilizzabile, come nel caso di azoospermia secretiva o severa oligozoospermia (basso numero di spermatozoi).
- Prevenzione di Malattie Genetiche: Per evitare la trasmissione di patologie genetiche ereditarie dal partner maschile.
- Assenza di un Partner Maschile: Per donne single o coppie lesbiche che desiderano avere figli.
Il Processo di Donazione
La donazione di sperma è un processo relativamente semplice che non richiede interventi chirurgici. Lo sperma viene raccolto e poi congelato in una banca del seme. Prima di poter essere utilizzato, il campione viene sottoposto a rigorosi test per garantire l'assenza di malattie sessualmente trasmissibili, almeno 6 mesi dopo la donazione.
In Italia, la donazione di sperma è anonima e altruista. Il donatore non può conoscere l'identità dei riceventi, né i riceventi possono scegliere le caratteristiche del donatore. Questa anonimità è garantita per legge, salvo casi eccezionali legati a gravi malattie o motivi legali, che richiedono un'ordinanza del tribunale.
Requisiti per Essere un Donatore in Italia
Per poter donare sperma in Italia, un uomo deve soddisfare determinati requisiti:
- Età: Essere compreso tra i 18 e i 35 anni (sebbene la legge consenta fino ai 50 anni, le cliniche hanno accordi per limiti di età inferiori).
- Consenso Informato: Donare volontariamente e essere pienamente consapevoli dell'atto.
- Assenza di Malattie Infettive: Non avere malattie trasmissibili come HIV, epatite B e C, sifilide.
- Assenza di Malattie Genetiche: Non presentare malattie genetiche o storia familiare di alterazioni ereditarie.
- Buona Salute Fisica e Mentale: Dimostrata da test medici e psicologici.
- Qualità Seminale Ottimale: Elevata conta, motilità e morfologia degli spermatozoi.
- Limite di Figli: Non aver già contribuito alla nascita di più di 6 figli sul territorio nazionale per evitare problemi di consanguineità.
Come Avviene la Donazione
Il processo di donazione richiede di recarsi presso un centro di Procreazione Medicalmente Assistita (PMA). I test preliminari includono:
- Seminogramma.
- Prova di congelamento dello sperma.
- Studio genetico.
- Studio delle malattie infettive.
- Test psicologico.
Una volta accettato, il donatore deve mantenere un periodo di astinenza sessuale di 3-5 giorni prima di ogni donazione. Il campione viene raccolto in una stanza privata e consegnato al laboratorio. Vengono effettuati esami del sangue e delle urine. Il processo di donazione può durare dai 3 ai 9 mesi, con depositi settimanali di campioni.
Compensazione Finanziaria per i Donatori
La donazione di sperma non è una vendita, ma un atto altruistico. Il denaro fornito al donatore è una compensazione per il disagio, gli esami medici e il tempo impiegato. L'importo è solitamente di circa 30-50 euro per ogni donazione, portando a una somma totale di circa 1.200 euro per l'intero processo (circa 25 donazioni).
Come Viene Scelto il Donatore
In Italia, i genitori non possono scegliere direttamente il donatore. La clinica di PMA assegna un donatore basandosi sulla massima somiglianza possibile con le caratteristiche fisiche (razza, colore della pelle, occhi, capelli, altezza) e immunologiche (gruppo sanguigno) della donna o della coppia ricevente.
Tecniche di Riproduzione Assistita con Sperma del Donatore
Lo sperma del donatore può essere utilizzato in due principali tecniche di riproduzione assistita:
- Inseminazione Artificiale (IA): La tecnica più semplice, che prevede l'introduzione dello sperma del donatore direttamente nell'utero della donna tramite una cannula, al momento dell'ovulazione.
- Fecondazione in Vitro (FIVET): Richiede l'estrazione degli ovuli dalla donna per fecondarli in laboratorio con lo sperma del donatore.
Tassi di Successo con Sperma del Donatore
Grazie ai rigorosi controlli sui donatori e alla qualità ottimale dei campioni, i tassi di successo con sperma di donatore tendono ad essere più elevati rispetto all'uso dello sperma del partner, soprattutto nei casi di infertilità maschile grave. La probabilità di gravidanza varia a seconda dell'età della paziente e della tecnica utilizzata, potendo raggiungere il 13-22% per ciclo di IA e il 40-45% per ciclo di FIVET.
Conclusione
Lo sperma gioca un ruolo centrale nel processo di fecondazione, sia naturale che assistita. L'inseminazione artificiale offre una valida opzione per molte persone che affrontano difficoltà nel concepimento, fornendo un approccio mirato e controllato. La comprensione dei requisiti per la fertilità maschile, l'importanza della qualità dello sperma e le diverse opzioni disponibili, come la donazione di sperma, sono passi fondamentali per intraprendere con successo il percorso verso la genitorialità. La medicina riproduttiva continua a evolversi, offrendo speranza e soluzioni a un numero sempre maggiore di individui e coppie.
tags: #sperma #per #fecondazione

