La capacità riproduttiva umana è un processo affascinante e complesso, che inizia con l'interazione tra le cellule sessuali maschili e femminili e si sviluppa attraverso una serie di tappe biologicamente precise. Al centro di questo processo, per quanto riguarda la donna, si trovano le ovaie, organi fondamentali che, con il passare del tempo, subiscono naturali cambiamenti che influenzano sia le loro dimensioni che la loro funzione. Comprendere il funzionamento delle ovaie, la loro relazione con l'utero e le tube di Falloppio, e le dinamiche della fecondazione, è cruciale per affrontare temi legati alla fertilità e alla gravidanza.
Le Ovaie: Dimensione, Funzione e Invecchiamento
Le ovaie, situate tra l'utero e le tube, sono due organi dalle dimensioni contenute ma di cruciale importanza. Al momento della nascita, una neonata presenta due ovaie, ognuna con un diametro di circa 1 cm e un peso approssimativo di 250-350 mg. Queste contengono tutte le cellule che, negli anni successivi, matureranno e verranno rilasciate durante i cicli mestruali, in un numero che varia da 400 a 500 ovulazioni distribuite su 35-40 anni. È importante sottolineare un aspetto fondamentale: l'ovulo che matura ogni mese, ovula e viene raccolto nella tuba, ha la stessa età della donna. Non vengono prodotte nuove cellule uovo.
Durante l'infanzia, le dimensioni delle ovaie aumentano progressivamente, e il loro peso si moltiplica per dieci. Durante la pubertà, complessi cambiamenti ormonali segnano l'inizio delle prime ovulazioni. In età adulta, un'ovaia raggiunge una dimensione media di 3,5 x 2 x 1 cm, equivalente a un volume compreso tra 3 e 6 ml. La dimensione media delle ovaie nelle donne adulte, misurata tramite ecografia vaginale tridimensionale (lunghezza, larghezza, spessore), è di circa 40 x 30 x 20 mm, corrispondente a un volume di circa 4-6 ml.
Con il progredire dell'età, le ovaie subiscono un progressivo declino nel numero di ovuli disponibili, fino alla cessazione delle ovulazioni e l'ingresso nella fase della menopausa. Questo processo di invecchiamento ovarico si manifesta con una diminuzione delle dimensioni ovariche, accompagnata dall'intero quadro clinico della peri-menopausa fino alla completa cessazione delle mestruazioni.
È interessante notare come le dimensioni delle ovaie possano variare fisiologicamente durante ogni ciclo ovarico. Questa variazione è dovuta alla crescita del follicolo dominante. Questo follicolo, al raggiungimento di una dimensione media di circa 22-24 mm a metà ciclo mestruale, si rompe, provocando l'ovulazione. Le dimensioni di un'ovaia hanno un rapporto direttamente proporzionale al numero di ovuli potenziali disponibili durante la fase fertile della vita. Tuttavia, è importante sfatare un mito: avere le ovaie grandi non significa necessariamente essere più fertili. Le dimensioni possono aumentare anche a causa della presenza di cisti o tumori. Pertanto, sia le dimensioni che la funzione ovarica sono importanti indicatori della salute riproduttiva.
Il Percorso della Fecondazione: Dalla Tuba all'Utero
La gravidanza inizia quando, in seguito a un rapporto sessuale, uno spermatozoo penetra e feconda un ovocita. La data di inizio della gravidanza viene convenzionalmente calcolata a partire dal primo giorno dell'ultimo ciclo mestruale.
Dopo l'ovulazione, l'ovocita viene rilasciato da un'ovaia (destra o sinistra) e transita nelle tube di Falloppio. È all'interno delle tube che avviene l'incontro tra l'ovulo e gli spermatozoi, e dove si realizza la fecondazione. Se la tuba è pervia, cioè aperta e libera, essa può muoversi dalla sua sede abituale e allungarsi per "captare" l'ovocita, anche se questo proviene dall'ovaio controlaterale.
Una volta che uno spermatozoo ha fecondato l'ovulo, si forma lo zigote. Le cellule dello zigote iniziano a dividersi ripetutamente mentre l'ovulo fecondato (ora chiamato embrione) si sposta lungo la tuba di Falloppio verso la cavità uterina. Questo viaggio dura circa 3-5 giorni.
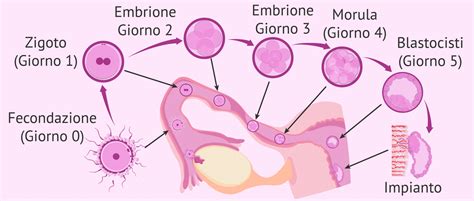
L'Impianto Uterino e le Prime Fasi dello Sviluppo Embrionale
Entro 3-5 giorni dalla fecondazione, l'embrione, che continua a dividersi e si trasforma in una blastocisti (una struttura sferica cava), raggiunge l'utero. Qui, la blastocisti si impianta sulla parete uterina, un processo che avviene circa 6 giorni dopo la fecondazione e si completa entro 9-10 giorni. L'impianto, ovvero l'adesione e la penetrazione della blastocisti nella mucosa uterina, può talvolta causare lievi dolori o crampi addominali, noti come "dolori da impianto". Questi dolori sono generalmente di intensità inferiore e di minore durata rispetto ai crampi mestruali, e si manifestano con fitte più rade.
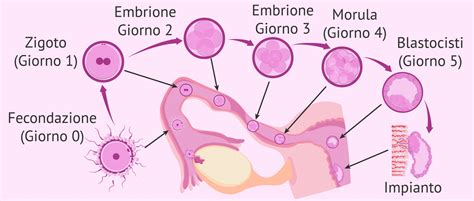
L'impianto è un passaggio fondamentale perché permette la formazione della placenta, l'organo vitale che connetterà il futuro bambino alla madre, fornendo nutrimento e ossigeno. La placenta si sviluppa a partire dall'ovulo fecondato e si attacca all'interno dell'utero. Successivamente, si forma il cordone ombelicale, che collega l'embrione alla placenta.
Contemporaneamente all'impianto, si sviluppa il sacco amniotico, che racchiude l'embrione in un liquido protettivo, il liquido amniotico. Questo liquido aiuta a proteggere l'embrione da traumi esterni e gli consente di crescere liberamente.
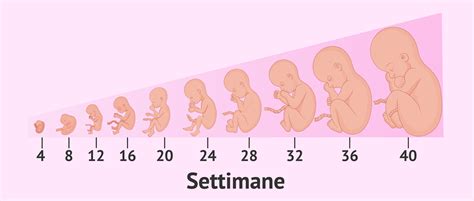
Tappe Fondamentali dello Sviluppo Fetale
Il processo di sviluppo del nascituro attraversa diverse fasi cruciali:
- Prime settimane: Nelle prime 4 settimane di gravidanza, l'embrione cresce e si sviluppa attraverso successive divisioni cellulari, stabilendo un legame con i tessuti materni e i suoi vasi sanguigni per ottenere il nutrimento necessario. Già a 5 settimane, il cuore inizia a battere e la maggior parte degli altri organi, seguiti da cervello e midollo spinale, iniziano il loro sviluppo.
- Ottava settimana: A questo punto, gli organi cominciano a formarsi in modo più definito, e la struttura del feto diventa evidente, con una testa prominente. L'embrione è ora considerato un feto.
- Dodicesima settimana: La maggior parte degli organi fetali è ormai formata.
- Quattordicesima settimana: Grazie ai progressi delle tecniche di ecografia, è possibile determinare il sesso del feto.
- Sedicesima-Ventesima settimana: La futura mamma può iniziare a percepire i primi movimenti del nascituro in grembo. Le donne che hanno già avuto gravidanze tendono a percepire questi movimenti con qualche settimana di anticipo rispetto alle primigravide.
- Ventiquattresima settimana: A questo stadio, il feto ha una probabilità di sopravvivere al di fuori dell'utero, sebbene con necessità di cure intensive.
- Progressione della gravidanza: Con il proseguire della gestazione, il feto continua a crescere e a muoversi sempre più frequentemente. Il cervello continua il suo sviluppo per tutta la gravidanza e per il primo anno di vita dopo la nascita.
- Dalla 32esima settimana: Il nascituro tende a posizionarsi con la testa verso il basso, assumendo la posizione ottimale per il parto.
- Dalla 36esima settimana: I polmoni sono formati e il parto naturale diventa una possibilità concreta. In questa fase, alcune donne possono sperimentare contrazioni di Braxton Hicks, utili "esercitazioni" dell'utero in vista del parto.
- Dalla 37esima settimana: La gravidanza è considerata a termine e il parto può avvenire in qualsiasi momento.
Diagnosi Prenatale e Monitoraggio della Gravidanza
Il sistema sanitario nazionale (SSN) offre un servizio di monitoraggio della gravidanza e dell'accrescimento fetale per garantire la salute di madre e bambino. La prima visita ostetrico-ginecologica è raccomandata entro le prime 10 settimane di gravidanza e include una serie di esami, tra cui misurazione del peso e della pressione arteriosa, esami delle urine e del sangue, ecografia per datare la gravidanza, PAP test e test per la ricerca di infezioni come HIV, epatite C, rosolia, toxoplasmosi e malattie veneree.
IVI - Gravidanza: cosa accade in 9 mesi?
Durante la gravidanza, vengono proposte diverse ecografie di controllo:
- Prima ecografia: Effettuata entro le prime 10 settimane, serve a datare la gravidanza e valutare la presenza di eventuali gravidanze multiple. Attraverso un'ecografia endovaginale, è possibile visualizzare il sacco gestazionale già alla quinta settimana di amenorrea e la piccola immagine dell'embrione alla sesta.
- Seconda ecografia (morfologica): Intorno alla 20esima settimana, questa ecografia è fondamentale per valutare le strutture anatomiche fetali, identificare possibili malformazioni e misurare l'accrescimento del feto confrontandolo con le curve di riferimento.
- Ecografia del terzo trimestre: Generalmente intorno alla 30esima settimana, valuta lo stato di salute e l'accrescimento del feto.
Altri esami importanti durante la gestazione includono:
- Curva glicemica: Solitamente effettuata nel secondo trimestre per diagnosticare il diabete gestazionale.
- Tri-test: Un esame del sangue tra la 15esima e la 20esima settimana che valuta i livelli di tre sostanze (alfa-fetoproteina, estriolo non coniugato, gonadotropina corionica) per stimare il rischio di anomalie cromosomiche come la sindrome di Down.
- Amniocentesi: Un esame invasivo effettuato dopo la 15esima settimana, che prevede il prelievo di liquido amniotico per analizzare il corredo genetico del feto. È consigliata in caso di gravidanza tardiva (dopo i 35 anni) o in presenza di sospette malformazioni o anomalie genetiche.
- Villocentesi: Un esame invasivo effettuato tra la 9a e la 13a settimana di gravidanza, che preleva tessuto dai villi coriali (parte del feto che contribuisce alla formazione della placenta) per l'analisi genetica. È utile per identificare precocemente anomalie cromosomiche e malattie genetiche.
Il monitoraggio del battito cardiaco fetale, noto come cardiotocografia, è un esame non invasivo che registra la frequenza cardiaca del bambino e le contrazioni uterine, particolarmente utile durante il travaglio per valutare il benessere fetale.
La Riproduzione Medicalmente Assistita (PMA)
Non sempre la gravidanza avviene secondo le modalità naturali e nei tempi desiderati. Le coppie che affrontano problemi di infertilità possono ricorrere alle tecniche di Procreazione Medicalmente Assistita (PMA). Queste procedure, che includono tecniche come l'inseminazione intrauterina e la fecondazione in vitro (FIVET), sono volte a facilitare il concepimento attraverso il trattamento dei gameti umani. L'accesso a questi servizi è garantito a tutte le coppie che dimostrino la loro incapacità riproduttiva.
Considerazioni sulla Fertilità e il Percorso Riproduttivo
La domanda di Giada, che dopo aver avuto figli desidera il terzo ma incontra difficoltà a causa di una tuba sinistra "morta" da salpingite e la rimozione di un ovaio destro per un borderline, solleva questioni importanti sulla fertilità residua. La risposta della Dottoressa Elisa Valmori evidenzia come, nonostante queste problematiche, la presenza dell'ovaio sinistro e della tuba destra pervia (aperta) offra ancora una possibilità. La capacità della tuba destra di "allungarsi" per captare un ovocita rilasciato dall'ovaio sinistro, sebbene non sia la situazione ideale, rappresenta un meccanismo naturale che può portare al concepimento.
La Dottoressa Valmori sottolinea anche l'importanza dei metodi naturali di regolazione della fertilità, come il metodo dell'ovulazione Billings e il metodo sintotermico, che possono essere utilizzati sia per ricercare che per evitare una gravidanza, senza effetti collaterali.
In generale, la comprensione del ciclo ovarico, della finestra fertile, e dei fattori che possono influenzare la fertilità, è essenziale per affrontare con consapevolezza il percorso riproduttivo. La consulenza genetica, specialmente prima del concepimento o in caso di gravidanze a rischio, offre un'ulteriore risorsa per valutare eventuali predisposizioni genetiche e pianificare una gravidanza in modo informato.
Il Parto: Dalla Fisiologia all'Intervento
Quando la gravidanza giunge al termine (dalla 37esima settimana in poi), il parto naturale può iniziare spontaneamente. L'utero si contrae con frequenza e intensità crescenti, l'utero si abbassa e possono verificarsi perdite di muco e liquido amniotico.
- Parto Spontaneo: Avviene naturalmente quando l'utero inizia a contrarsi e il bambino viene espulso senza interventi esterni.
- Parto Indotto: È necessario quando la gravidanza supera la durata normale o in presenza di complicazioni. Viene stimolato farmacologicamente per avviare le contrazioni.
- Taglio Cesareo: Una procedura chirurgica che comporta l'incisione dell'utero per estrarre il bambino. Può essere necessario per diverse ragioni mediche legate alla salute della madre o del feto.
Dopo il parto, il periodo di degenza per la madre è di circa 48 ore per un parto fisiologico e 72 ore per un cesareo senza complicazioni. Durante questo periodo, la neomamma riceve assistenza e ha la possibilità di entrare in contatto con il neonato, specialmente nelle strutture che offrono la modalità "rooming-in".
La gravidanza e il parto sono eventi fisiologici, ma la loro complessità richiede un monitoraggio attento e, in alcuni casi, l'intervento di specialisti e l'applicazione di tecniche mediche avanzate per garantire la salute e il benessere sia della madre che del nascituro.

