La fecondazione assistita rappresenta un insieme di procedure mediche sempre più sofisticate, volte a supportare il concepimento in coppie che affrontano difficoltà legate all'infertilità. Tra le tecniche più diffuse e dibattute vi sono la Fecondazione In Vitro con Embryo Transfer (FIVET) e l'Iniezione Intracitoplasmatica dello Spermatozoo (ICSI), affiancate in tempi recenti dallo Screening Genetico Preimpianto (PGT). Il Dott. Tocci, operante presso il Gruppo Donnamed, è stato uno dei pionieri nell'applicazione a Roma della tecnica di screening genetico preimpianto per la selezione degli embrioni prodotti durante un ciclo di fecondazione assistita. Tuttavia, l'evoluzione delle conoscenze scientifiche solleva interrogativi sull'efficacia e la sicurezza di queste metodiche, rendendo necessaria una rivalutazione critica.
Il Percorso della Fecondazione Assistita: Dalla Stimolazione alla Crioconservazione
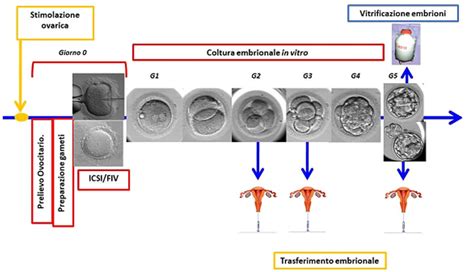
Il percorso della fecondazione assistita inizia con la stimolazione e il controllo delle ovaie. Questa fase, della durata di circa due o tre settimane, prevede la somministrazione quotidiana di ormoni con l'obiettivo di ottenere un numero adeguato di ovociti maturi. Monitoraggi ecografici e analisi del sangue permettono di valutare sia i livelli ormonali che lo sviluppo dei follicoli ovarici, le piccole strutture che contengono gli ovuli.
Successivamente, si procede al pick-up degli ovuli. Mediante una procedura minimamente invasiva, che prevede una puntura e aspirazione sotto anestesia o sedazione, gli ovociti vengono estratti dalla donna. Una volta raccolti, vengono posti in coltura per alcune ore, mentre parallelamente si prepara il campione seminale.
La fase di fecondazione differisce a seconda della tecnica impiegata. Nella FIVET classica, un numero elevato di spermatozoi (circa 100.000/ml) viene inoculato in ciascuna goccia di coltura contenente gli ovociti. Questi ultimi, al momento del recupero dal follicolo, sono circondati da cellule follicolari che, sia in vivo che in vitro, svolgono un ruolo nel favorire l'incontro con lo spermatozoo. Nella FIVET, queste cellule vengono lasciate attorno all'ovocita per replicare il processo naturale.
Al contrario, l'ICSI si distingue per un approccio più diretto e mirato. Questa tecnica è indispensabile quando il campione seminale presenta criteri inadeguati per una FIVET, come un numero insufficiente di spermatozoi o una scarsa mobilità. Nel caso dell'ICSI, le cellule follicolari vengono rimosse dall'ovocita. Questo avviene trattando il cumulo ooforo (l'ovocita con le cellule follicolari associate) con ialuronidasi, un enzima che digerisce la matrice extracellulare che lega le cellule. Le cellule residue vengono poi eliminate meccanicamente facendo passare l'ovocita attraverso un capillare di calibro adeguato. Gli ovociti, così liberati e rivestiti dalla sola zona pellucida (un guscio proteico protettivo), sono pronti per la microiniezione.
L'esecuzione dell'ICSI richiede un sofisticato apparato di micromanipolazione collegato a un microscopio. Attraverso questo sistema, l'operatore utilizza microstrumenti per eseguire movimenti di pochi micron. L'intero processo si svolge in microgocce di mezzo di coltura all'interno di una piastra Petri. Per ogni ovocita, viene selezionato uno spermatozoo idoneo per forma e mobilità, indicatori di vitalità. Lo spermatozoo scelto viene poi manipolato per rompere delicatamente la sua membrana cellulare, facilitando il rilascio del suo patrimonio genetico una volta iniettato nell'ovocita. Successivamente, lo spermatozoo viene aspirato in un micro-ago che attraversa la zona pellucida e viene inserito nell'ovocita, rilasciando il suo contenuto nell'ambiente intracellulare. Questo passaggio innesca la fecondazione, bypassando le barriere naturali presenti nel concepimento spontaneo o nella FIVET. L'intera procedura di microiniezione, in mani esperte, è rapida ed efficiente, richiedendo solo 1-2 minuti per ovocita.
L'ICSI è stata originariamente sviluppata per affrontare casi di severa compromissione della qualità dello sperma (oligoastenozoospermia severa). È altresì essenziale quando gli spermatozoi sono assenti nell'eiaculato ma recuperati in numero limitato o con scarsa motilità dall'epididimo o dai testicoli. Anche in casi di eiaculazione retrograda, dove gli spermatozoi si ritrovano nelle urine, l'ICSI si rivela una soluzione necessaria.
Infine, si giunge al trasferimento degli embrioni. Il giorno successivo alla fecondazione (o alla microiniezione), si verifica la corretta avvenuta fecondazione. Nei giorni successivi, gli ovuli fecondati iniziano le divisioni cellulari, dando origine alle prime forme embrionali. A questo punto, gli embrioni con le caratteristiche migliori vengono selezionati e trasferiti nell'utero della donna tramite un catetere.
Gli embrioni non trasferiti, ma comunque vitali, possono essere sottoposti a crioconservazione in azoto liquido. Questi embrioni possono essere utilizzati in cicli successivi qualora il primo tentativo non abbia successo o la coppia desideri una seconda gravidanza.
Il Ruolo e le Controversie dello Screening Genetico Preimpianto (PGT)
La diagnosi genetico-cromosomica preimpianto, nota anche come PGT (Preimplantation Genetic Testing), è una metodica che mira a selezionare gli embrioni ritenuti geneticamente e cromosomicamente sani prima del loro trasferimento nell'utero. Questa tecnica, pur essendo ampiamente utilizzata, specialmente nei centri privati, presenta costi elevati e solleva questioni relative alla sua efficacia e sicurezza.
Recenti dati emersi dalla ricerca scientifica indicano che l'efficacia e la sicurezza del PGT non sono ancora pienamente accertate, rendendo necessaria una revisione critica della sua applicazione. In molti casi, la diagnosi risulta incerta, portando alla selezione di embrioni a mosaico, ovvero embrioni che presentano sia cellule sane che cellule con anomalie genetiche.
Un aspetto cruciale nella valutazione del PGT riguarda la biopsia dell'embrione allo stadio di blastocisti. La blastocisti è una struttura complessa composta da diverse componenti, tra cui il blastocele (una cavità piena di liquido), il trofectoderma (che darà origine alla placenta) e la zona pellucida. La biopsia per il PGT solitamente coinvolge il prelievo di alcune cellule dal trofectoderma.
Tuttavia, la comprensione biologica del trofectoderma umano è limitata. Restrizioni etiche nello studio sull'embrione umano hanno reso difficile condurre ricerche approfondite. La maggior parte degli studi sono stati effettuati in vitro, utilizzando linee cellulari di coriocarcinoma, cellule staminali embrionali e pluripotenti, o su modelli murini, che tuttavia riflettono solo parzialmente la biologia umana. Inoltre, la funzione specifica del trofectoderma è ancora scarsamente conosciuta. Studi suggeriscono che la sua origine e le sue funzioni nell'essere umano non sono state ancora sufficientemente accertate. Questa incertezza solleva interrogativi sul potenziale impatto della biopsia trofectodermica sullo sviluppo futuro dell'embrione e sulla sua capacità di dare origine a una gravidanza sana.
🇮🇹 PGT: Diagnosi Preimpianto per Pazienti Fecondazione in Vitro
Esami Propedeutici e Diagnostici nella Procreazione Medicalmente Assistita
Prima di intraprendere un percorso di fecondazione assistita, è fondamentale che entrambi i partner si sottopongano a una serie di esami per valutare la loro salute riproduttiva e identificare eventuali problematiche. Alcuni esami sono considerati sempre validi e vengono effettuati sia sul partner maschile che femminile.
Tra questi rientrano il gruppo sanguigno, il cariotipo (una mappa completa dei cromosomi per identificare eventuali anomalie strutturali o numeriche), la microcitemia (tramite elettroforesi dell'emoglobina, per escludere talassemie e altre emoglobinopatie), la ricerca del favismo (difetto dell'enzima Glucosio-6-Fosfato Deidrogenasi, G6PDH) e l'analisi delle mutazioni del DNA per la fibrosi cistica.
Ulteriori esami, considerati sempre validi, includono lo screening trombofilico, che valuta fattori della coagulazione come fibrinogeno, antitrombina III, omocisteina, APCR, LAC, proteina C e S, nonché la ricerca di mutazioni del Fattore V e del Fattore II (G20210A), particolarmente importanti per la donna per ridurre il rischio di trombosi durante la gravidanza.
Accanto a questi esami "sempre validi", vi sono esami necessari con una validità limitata nel tempo (generalmente 3-6 mesi) a causa della possibile evoluzione delle condizioni di salute. Questi includono test per infezioni come HIV, HCV, Markers Epatite B (HBcAb, HBsAg), VDRL/TPHA (sifilide), Toxoplasma (IgG-IgM), Citomegalovirus (IgG-IgM), Rosolia (IgG-IgM) e Herpes Virus (IgG-IgM). Per la donna, si aggiungono test per Toxoplasma, Rosolia e Herpes Virus.
Esistono poi esami su richiesta specifica, che vengono eseguiti in base alla storia clinica del paziente o a indicazioni mediche particolari. Questi possono includere il dosaggio di AMH (Ormone Anti-Mulleriano, indicatore della riserva ovarica), LH, Prolattina, Progesterone, TSH e FT4 (funzionalità tiroidea), ECG (elettrocardiogramma), Emocromo, PT, PTT, FISH su spermatozoi (per valutare la presenza di anomalie cromosomiche negli spermatozoi), FSH (dosato al 3° giorno del ciclo), HTLV-1 (per pazienti provenienti da aree ad alta incidenza), Isteroscopia (esame visivo della cavità uterina), Microdelezione Y (per valutare la presenza di geni legati alla fertilità maschile sul cromosoma Y), PAP Test (screening per il cancro del collo dell'utero) e Tampone Cervicale / Uretrale (per la ricerca di infezioni). Infine, è possibile richiedere esami per la ricerca di X-Fragile, una sindrome genetica associata a disabilità intellettiva.
Presso laboratori specializzati, come Altamedica, è possibile eseguire una vasta gamma di esami per rispondere a qualsiasi necessità diagnostica richiesta dal team medico.

FIVET e ICSI: Due Vie Diverse alla Fecondazione
La fecondazione in vitro (FIVET) e l'iniezione intracitoplasmatica dello spermatozoo (ICSI) rappresentano le due principali tecniche di laboratorio impiegate nella procreazione medicalmente assistita (PMA). Sebbene entrambe mirino a ottenere la fecondazione dell'ovocita, differiscono significativamente nella modalità con cui questa viene indotta.
La FIVET è un trattamento di fecondazione in vitro che può essere impiegato sia in casi di infertilità che quando una coppia fertile presenta problematiche di natura genetica. In genere, per le coppie infertili, si tende a privilegiare approcci meno invasivi prima di ricorrere alla FIVET. Tuttavia, in determinate circostanze, come in presenza di un'età materna avanzata, la FIVET può essere considerata il trattamento di prima scelta.
Le principali indicazioni per la FIVET includono:
- Tube danneggiate o chiuse: Quando esami come l'isterosalpingografia diagnosticano occlusioni tubariche, l'incontro naturale tra ovocita e spermatozoo diventa impossibile, rendendo necessario il ricorso alla PMA.
- Infertilità maschile di grado moderato: Nei casi in cui l'analisi del liquido seminale riveli una ridotta concentrazione, motilità o morfologia degli spermatozoi, il concepimento naturale può risultare difficoltoso. Se dopo un periodo di tentativi naturali la gravidanza non sopraggiunge, la FIVET può essere indicata.
- Endometriosi: Questa condizione, caratterizzata dalla presenza di tessuto uterino al di fuori dell'utero, può compromettere la fertilità e rendere necessaria la FIVET.
Nella FIVET, l'ovocita maturo, recuperato dal follicolo e ancora circondato dalle sue cellule follicolari, viene posto in una coltura con un numero elevato di spermatozoi. L'interazione tra ovocita e spermatozoo avviene spontaneamente all'interno del mezzo di coltura, replicando in laboratorio il processo naturale.
L'ICSI, come precedentemente descritto, interviene in modo più diretto. Invece di esporre l'ovocita a una popolazione di spermatozoi, un singolo spermatozoo viene selezionato e iniettato direttamente nel citoplasma dell'ovocita. Questa tecnica è particolarmente indicata in casi di:
- Severa compromissione della qualità dello sperma: Quando il numero, la motilità o la morfologia degli spermatozoi sono estremamente ridotti.
- Assenza di spermatozoi nell'eiaculato: Nei casi di azoospermia, dove gli spermatozoi vengono recuperati chirurgicamente dai testicoli o dall'epididimo.
- Scarsa fecondazione in precedenti cicli di FIVET.
- Eiaculazione retrograda.
La scelta tra FIVET e ICSI dipende dalla specifica situazione clinica della coppia e dalle cause dell'infertilità. Entrambe le tecniche, se eseguite in centri qualificati e da personale esperto, offrono elevate possibilità di successo, sebbene le percentuali di riuscita siano influenzate da numerosi fattori, primo fra tutti l'età della donna e le cause sottostanti dell'infertilità.
È inoltre importante considerare che, in caso di impianto di più embrioni, aumenta la probabilità di una gravidanza gemellare. In situazioni dove la coppia non può utilizzare i propri gameti, sono disponibili trattamenti basati sulla donazione, come la donazione di spermatozoi, la donazione di ovociti o la doppia donazione.

