L'emergenza pediatrica, in particolare l'arresto cardiopolmonare in lattanti e bambini, rappresenta un evento clinicamente raro ma ad alto rischio, carico di una notevole componente emotiva per tutti i soggetti coinvolti, dagli operatori sanitari ai genitori o insegnanti presenti. La capacità di intervenire tempestivamente ed efficacemente in tali situazioni può fare la differenza tra la vita e la morte, o tra un recupero completo e danni cerebrali permanenti. La rianimazione cardiopolmonare (RCP) pediatrica è una serie di manovre salvavita che mirano a garantire un adeguato apporto di ossigeno a tutti gli organi e tessuti quando il cuore non è più in grado di farlo autonomamente.
Comprendere l'Arresto Cardiaco nei Piccoli: Cause e Differenze Anatomiche
A differenza degli adulti, dove l'arresto cardiaco è spesso primariamente di natura cardiaca, nei lattanti e nei bambini le cause più frequenti sono legate a crisi respiratorie o shock. Le crisi respiratorie possono derivare da svariate origini, tra cui:
- Malattie polmonari: Condizioni come l'asma bronchiale possono compromettere la funzione respiratoria.
- Traumi: Lesioni alla testa o alla zona toracica possono influire sulla capacità di respirare.
- Occlusione delle vie aeree: L'inalazione di corpi estranei rappresenta un rischio significativo.
- Inalazione di sostanze nocive: L'esposizione a gas tossici può danneggiare il sistema respiratorio.
- Malattie del sistema nervoso centrale: Patologie che colpiscono il cervello possono alterare i normali meccanismi respiratori.
Gli shock, d'altra parte, possono essere scatenati da:
- Eventi traumatici con ipovolemia: Una significativa perdita di sangue o fluidi corporei riduce il volume circolante.
- Gastroenteriti: Infezioni gastrointestinali severe possono portare a disidratazione e shock.
- Sepsi: Una risposta infiammatoria sistemica grave a un'infezione può causare uno stato di shock.
Le caratteristiche anatomiche dei lattanti e dei bambini influenzano notevolmente le tecniche di RCP. La testa è proporzionalmente più grande rispetto al corpo, il che può richiedere un aggiustamento della posizione del collo per garantire vie aeree aperte. La lingua è anch'essa più grande in relazione alla cavità orale, e le vie aeree sono di diametro ridotto, aumentando il rischio di ostruzioni. Queste differenze anatomiche impongono un approccio specifico e attento durante le manovre di rianimazione.
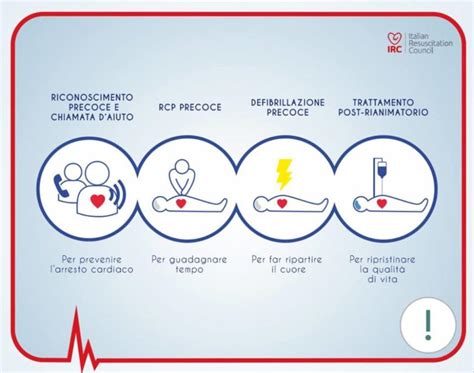
La Catena della Sopravvivenza Pediatrica: Un Percorso Critico
La rianimazione cardiopolmonare è un anello fondamentale della cosiddetta "Catena della Sopravvivenza", un concetto che descrive una sequenza di azioni interconnesse, essenziali per aumentare le probabilità di sopravvivenza dopo un arresto cardiopolmonare. I sei anelli della catena sono:
- Prevenzione e Sorveglianza: Identificare precocemente i segni di allarme e prevenire l'arresto cardiaco, specialmente nei lattanti e bambini a rischio.
- Riconoscimento e Chiamata di Emergenza: Riconoscere rapidamente i sintomi di un arresto e allertare immediatamente il Sistema di Soccorsi di Urgenza ed Emergenza (come il 112 o il 118).
- RCP Precoce: Iniziare tempestivamente le compressioni toraciche (massaggio cardiaco) e le ventilazioni (respirazione artificiale). Questo anello può essere gestito anche da personale non sanitario adeguatamente formato.
- Defibrillazione Precoce: Utilizzare un defibrillatore automatico o semiautomatico esterno (DAE) il prima possibile, se indicato.
- Cure Avanzate: Somministrazione di farmaci e procedure mediche/infermieristiche da parte di personale qualificato.
- Supporto Vitale e Assistenza Post-Arresto: Gestione a lungo termine del paziente, inclusa la terapia intensiva e la riabilitazione.
I primi tre anelli sono cruciali e possono essere eseguiti da soccorritori laici o formati. Gli anelli successivi richiedono l'intervento di professionisti sanitari.

Esecuzione della RCP nei Lattanti e nei Bambini: Passaggi Chiave
L'esecuzione della RCP pediatrica richiede calma, precisione e un'attenta considerazione delle specificità anatomiche del paziente.
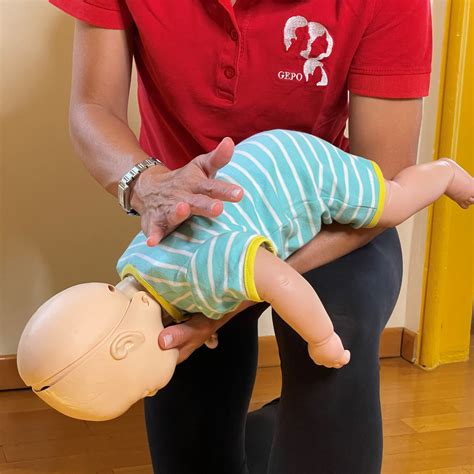
1. Sicurezza e Valutazione Iniziale:Assicurarsi che l'ambiente sia sicuro per il soccorritore e per il bambino. Posizionare il lattante o il bambino su una superficie piana e rigida, in posizione supina. Verificare la pervietà delle vie aeree con un leggero iperestensione del collo, utilizzando un supporto sotto le spalle se necessario per compensare la maggiore proporzione della testa.
2. Verifica della Respirazione (Manovra GAS: Guardare, Ascoltare, Sentire):Avvicinarsi delicatamente al viso del bambino e osservare se il torace si espande e si contrae. Ascoltare eventuali rumori respiratori e sentire il respiro sulla propria guancia. Questa valutazione deve durare al massimo 10 secondi.
3. Chiamata di Emergenza:Se il bambino è incosciente e non respira, è fondamentale allertare immediatamente i soccorsi. Se si è soli, è consigliabile effettuare questa chiamata prima di iniziare le manovre di RCP, soprattutto se si deve lasciare il bambino per raggiungere un telefono.
4. Ventilazioni di Soccorso:Se il bambino non respira, iniziare con cinque ventilazioni di soccorso.
- Per lattanti, si può coprire sia la bocca che il naso con la propria bocca.
- Per bambini più grandi, si copre la bocca e si chiude il naso con le dita.Ogni insufflazione deve durare circa 1 secondo, osservando il sollevamento del torace. Dopo ogni insufflazione, staccare la propria bocca e permettere al torace di abbassarsi completamente.
5. Verifica del Ripristino Respiratorio (Schema MO-TO-RE):Dopo le ventilazioni iniziali, verificare se il bambino mostra segni di ripresa: Movimento spontaneo, Tosse o Respirazione normale.
6. Compressione Toraciche (Massaggio Cardiaco):Se il bambino non respira spontaneamente, iniziare le compressioni toraciche. Il rapporto raccomandato è di 15 compressioni ogni 2 ventilazioni.
- Nei lattanti (0-12 mesi): Utilizzare due dita (indice e medio) posizionate al centro del torace, sulla metà inferiore dello sterno (appena sotto la linea intermammillare). Comprimere il torace per circa 4 cm di profondità, rilasciando completamente dopo ogni compressione.
- Nei bambini (oltre 1 anno): Utilizzare il palmo di una mano, con le dita sollevate, posizionando la spalla del soccorritore allineata con il gomito. Comprimere il torace fino a 5 cm di profondità, con una frequenza di 100-120 compressioni al minuto. Rilasciare completamente dopo ogni compressione. Se il soccorritore è particolarmente esile o il bambino è di dimensioni maggiori, si può utilizzare la tecnica a due mani come negli adulti.
Video tutorial BLS-D (Basic Life Support and Defibrillation) - Croce Rossa Italiana
7. Defibrillazione (se disponibile e indicato):Se è disponibile un DAE e il bambino ha più di un anno, utilizzarlo seguendo le istruzioni vocali e visive. Se la defibrillazione è indicata, procedere con gli shock raccomandati. In caso contrario, continuare con le compressioni e le ventilazioni fino all'arrivo dei soccorsi qualificati.
Considerazioni Specifiche per la RCP Pediatrica
Le linee guida internazionali, come quelle dell'American Heart Association (AHA) e dell'Italian Resuscitation Council (IRC), forniscono protocolli dettagliati che differiscono leggermente tra neonati (fino a 1 anno), bambini (fino alla pubertà o 55 kg) e adolescenti.
- Frequenza Cardiaca e Respiratoria: Nei lattanti e bambini, la frequenza cardiaca e respiratoria è fisiologicamente più elevata rispetto agli adulti. La bradicardia (frequenza cardiaca lenta) in un bambino in sofferenza è spesso un segno di imminente arresto cardiaco, frequentemente associata a ipossiemia.
- Profondità delle Compressioni: La profondità delle compressioni toraciche nei bambini è generalmente un terzo del diametro antero-posteriore del torace, corrispondente a circa 4-5 cm. Negli adolescenti o bambini sopra i 55 kg, si applicano le profondità raccomandate per gli adulti (5-6 cm).
- Tecniche di Compressione: Nei neonati e bambini piccoli, la tecnica a due pollici (circondando il torace con le mani) è spesso preferita quando sono presenti due soccorritori, per garantire una compressione più efficace e uniforme. Un soccorritore solitario può utilizzare la tecnica a due dita.
- Farmaci: In caso di ritmi non defibrillabili, l'adrenalina è il farmaco di prima scelta, da somministrare il prima possibile tramite accesso endovenoso (EV) o intraosseo (IO). La dose è di 0,01 mg/kg EV, ripetibile ogni 3-5 minuti. Per ritmi defibrillabili inefficaci, si può considerare l'amiodarone o la lidocaina.
- Pressione Arteriosa: La misurazione della pressione arteriosa nei bambini richiede bracciali di dimensioni appropriate. I valori di riferimento variano con l'età, ma è fondamentale riconoscere i segni precoci di shock (tachicardia, estremità fredde, tempo di riempimento capillare prolungato) prima che si sviluppi ipotensione.
- Gestione della Temperatura: Lattanti e bambini sono più vulnerabili alla perdita di calore. Mantenere un ambiente termicamente neutro è cruciale durante la rianimazione. L'ipotermia può peggiorare l'esito. In alcuni casi selezionati di arresto cardiaco, può essere considerata l'ipotermia terapeutica.
- Vie Aeree e Ventilazione: L'anatomia delle vie aeree pediatriche richiede tecniche specifiche. Le linee guida attuali raccomandano un rapporto di compressione:ventilazione di 30:2 per un singolo soccorritore e 15:2 per più soccorritori, in assenza di vie aeree avanzate. Con una via aerea avanzata, la frequenza di ventilazione raccomandata varia, ma è essenziale evitare l'iperventilazione.
- Defibrillazione: L'energia per la defibrillazione nei bambini è inferiore a quella degli adulti (2 joule/kg per il primo shock, 4 joule/kg per i successivi, fino a un massimo di 10 joule/kg o la dose per adulti). Sono preferibili i DAE con cavi pediatrici per bambini fino a 8 anni.
Formazione Continua e Consapevolezza
Le informazioni contenute in questo articolo hanno scopo illustrativo e non sostituiscono in alcun modo i corsi di formazione specifici per la rianimazione cardiopolmonare pediatrica. La pratica regolare e l'aggiornamento delle competenze sono essenziali per garantire un intervento efficace in situazioni di emergenza. La consapevolezza dei genitori e del personale che si occupa di bambini riguardo a queste procedure può salvare vite.
Sebbene i tassi di sopravvivenza dopo arresto cardiaco extraospedaliero nei lattanti e bambini rimangano una sfida, con mortalità che può variare dal 20-25% per arresto respiratorio isolato fino al 90% per arresto cardiaco extraospedaliero, ogni intervento tempestivo e corretto aumenta significativamente le probabilità di un esito positivo. La formazione, la preparazione e la prontezza d'azione sono le armi più potenti a nostra disposizione per affrontare queste emergenze critiche.

