L'ovocita secondario rappresenta una tappa cruciale nel complesso processo della riproduzione umana. Questa cellula, che porta con sé il potenziale per dare origine a una nuova vita, è il risultato di una serie di trasformazioni biologiche finemente regolate. Comprendere la sua natura, la sua sopravvivenza e le sfide che possono influenzarne la fecondazione è fondamentale per affrontare le problematiche legate all'infertilità e alle tecniche di procreazione medicalmente assistita (PMA).
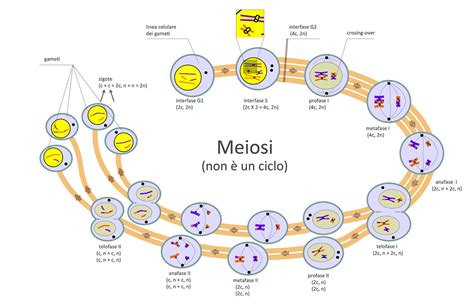
Dagli Oogoni all'Ovocita Secondario: Un Viaggio Meiotico
Il viaggio dell'ovocita inizia molto prima della sua maturazione in cellula secondaria. Durante la vita intrauterina, da cellule primitive germinali chiamate oogoni, si formano gli ovociti primari. Questo processo avviene nelle ovaie, i piccoli organi situati ai lati dell'utero, e gli oogoni sono cellule a rapida moltiplicazione che danno origine agli ovociti primari. Questi ovociti primari sono contenuti in piccole cavità chiamate follicoli primordiali, circondati da un sottile strato di cellule piatte.
Con l'avvento della pubertà, un periodo di passaggio dall'età infantile a quella adulta che va dai 9 ai 13 anni circa, gli ovociti contenuti nell'ovaio non si attivano tutti contemporaneamente. Invece, ogni mese, un gruppo di 15-20 follicoli viene reclutato. Questi follicoli evolvono da uno stadio quiescente verso stadi più avanzati, diventando in sequenza ovociti primari, secondari e poi terziari. Tuttavia, solo uno di questi è destinato a maturare completamente, realizzando il fenomeno dell'ovulazione.
Il processo di maturazione meiotica è un meccanismo di divisione cellulare che prevede due fasi distinte. Nella prima divisione meiotica, la cellula duplica il suo DNA, portando a un raddoppio dei cromosomi. Questi cromosomi si appaiano ai propri omologhi, e il processo si arresta. Successivamente, grazie all'azione di glicoproteine chiamate gonadotropine, prodotte dall'ipofisi, l'ovocita primario riprende il suo percorso maturativo. Questa ripresa comporta uno scambio di parti di cromosomi tra gli omologhi appaiati (crossing-over) e una prima divisione cellulare. Questa divisione porta alla formazione di una cellula uovo matura e di una seconda piccola cellula inerte, chiamata primo corpo polare, che contiene lo stesso quantitativo di DNA dell'altra ma una quantità di citoplasma significativamente inferiore.
Contestualmente, l'ovocita primario, ora diventato ovocita secondario, completa la seconda divisione meiotica, producendo un secondo globulo polare. È in questo stadio che l'ovocita secondario è pronto per essere potenzialmente fecondato. I due pronuclei, quello dell'ovocita secondario e quello dello spermatozoo, ciascuno contenente 23 cromosomi, si congiungeranno per ricostituire il corretto numero di cromosomi della cellula, dando origine allo zigote.
Caratteristiche e Dimensioni dell'Ovocita
L'ovocita è una cellula di dimensioni notevoli all'interno dell'organismo umano. Misura circa 100 micron di diametro, equivalenti a un decimo di millimetro, rendendola la cellula di maggiori dimensioni del corpo. Questa grandezza è dovuta alla ricchezza di citoplasma, che contiene materiali fosfolipidici di riserva, simili al tuorlo dell'uovo. Questa abbondanza di nutrienti è essenziale per sostenere le prime fasi dello sviluppo embrionale dopo la fecondazione.
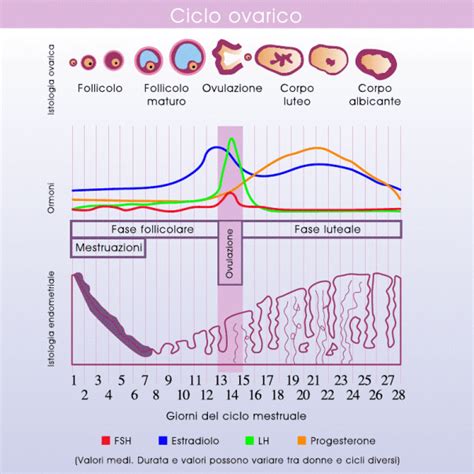
L'ovocita, nel suo percorso di crescita, è contenuto all'interno del follicolo, una piccola cavità circondata da cellule specializzate (cellule della teca e della granulosa). Queste cellule supportano attivamente l'ovocita e producono gli ormoni femminili, estradiolo e progesterone, che regolano il ciclo mestruale e preparano l'utero all'impianto dell'embrione.
La Sopravvivenza dell'Ovocita e il Finestra Fertile
La sopravvivenza dell'ovocita secondario dopo l'ovulazione è limitata nel tempo. Una volta rilasciato dall'ovaio, viene catturato dalle fimbrie della tuba di Falloppio, dove ha luogo la fecondazione. L'ovocita ha una vita massima di 12-24 ore. Questo lasso di tempo ristretto, unito alla sopravvivenza degli spermatozoi all'interno delle vie genitali femminili (che può variare dai 2 ai 4 giorni), definisce la cosiddetta "finestra fertile" del ciclo mestruale.
L'ovulazione coincide generalmente con il quattordicesimo giorno del ciclo, contando dall'inizio dell'ultima mestruazione. Tuttavia, mentre il tempo tra l'ovulazione e l'inizio della mestruazione successiva è relativamente costante (circa 14 giorni), la durata della fase di maturazione dell'ovulo può variare significativamente. Questo significa che la finestra fertile può spostarsi leggermente da un ciclo all'altro.
Affinché avvenga la fecondazione, uno spermatozoo deve penetrare la complessa struttura dell'ovocita. Questo include le cellule della corona radiata e la zona pellucida, membrane che oppongono resistenza all'ingresso dello spermatozoo. Solo lo spermatozoo più "forte" e meglio equipaggiato, capace di rilasciare gli enzimi necessari, riuscirà a superare questi ostacoli e a fecondare l'ovocita.
Riserva Ovarica: Quantità e Qualità nel Tempo
La riserva ovarica, intesa come la quantità di ovociti vitali contenuti nelle ovaie in un dato momento, è un fattore determinante per la fertilità di una donna. Alla nascita, ogni donna possiede tutti gli ovociti che avrà nel corso della sua vita. Si stima che alla nascita ci siano circa un milione di ovociti, numero che si riduce drasticamente nel tempo. A 30 anni, ne rimangono circa dai 10.000 ai 100.000, a 40 anni circa 1.000-10.000, e meno di 1.000 verso la menopausa.
Oltre alla diminuzione del numero, con l'avanzare dell'età si assiste anche a una progressiva riduzione della qualità degli ovociti. Questo fenomeno, unito al calo numerico, rende più difficoltoso ottenere una gravidanza dopo i 35 anni. Purtroppo, non esistono trattamenti che possano migliorare la qualità intrinseca degli ovociti una volta che questa è diminuita.
Sfide alla Fertilità e Tecniche di PMA
Le sfide alla fertilità possono derivare da una ridotta riserva ovarica, ma anche da una scarsa qualità degli ovociti o degli spermatozoi, o da problemi legati ai processi meiotici o alla fecondazione stessa. In questi casi, le tecniche di Procreazione Medicalmente Assistita (PMA) offrono soluzioni concrete.
Il Centro di Procreazione Medicalmente Assistita (PMA) mette a disposizione un team multidisciplinare di specialisti - ginecologi, andrologi, biologi, genetisti, endocrinologi e ostetriche - per individuare i percorsi diagnostico-terapeutici più adeguati a ogni singolo caso. L'obiettivo è promuovere un'assistenza di altissima qualità, utilizzando tecniche di ultima generazione per ottimizzare le possibilità di gravidanza e minimizzare i rischi.
Tra le tecniche di PMA più comuni vi sono:
- Stimolazione Ovarica Controllata: Viene indotta una blanda crescita follicolare multipla (massimo 2-3 follicoli) attraverso l'iniezione sottocutanea di basse dosi di gonadotropine (ormone follicolostimolante) o, in casi selezionati, mediante l'assunzione orale di citrato di clomifene.
- Prelievo Ovocitario (Pick-up Ovocitario): Il prelievo degli ovociti dalla partner femminile viene effettuato in sedazione profonda.
- Fecondazione In Vitro (FIVET) e ICSI:
- Nella FIVET omologa, l'incontro tra ovocita e spermatozoo avviene in laboratorio.
- L'ICSI (iniezione intracitoplasmatica dello spermatozoo) prevede la microiniezione di un singolo spermatozoo direttamente all'interno della cellula uovo. Questa tecnica è considerata di III livello e viene impiegata soprattutto quando sono necessari spermatozoi prelevati chirurgicamente dal testicolo.
- Crioconservazione: La crioconservazione degli ovociti, nota anche come "Social Freezing", permette di preservare il potenziale di fertilità, prevenendo il deterioramento ovocitario legato all'età o a specifiche condizioni mediche. È consigliabile eseguirla preferibilmente entro i 35 anni per garantire maggiori tassi di successo. Anche il liquido seminale può essere crioconservato per un tempo indefinito, rappresentando un utile strumento di preservazione della fertilità maschile.
FASI DI UN TRATTAMENTO FIVET (Fecondazione In Vitro). Coltura embrionale
Recupero Chirurgico di Spermatozoi e Tecniche Avanzate
Nei casi di azoospermia (assenza di spermatozoi nel liquido seminale), vi è spesso indicazione a ricorrere a un recupero chirurgico di spermatozoi testicolari. Le tecniche più comuni includono l'agoaspirato testicolare (Testicular Fine Needle Aspiration - TeFNA) o l'estrazione chirurgica standard di spermatozoi testicolari (Conventional Testicular Sperm Extraction - cTESE).
La TESE (Testicular Sperm Extraction) è una procedura chirurgica "a cielo aperto" eseguita in anestesia locale e sedazione. Prevede una piccola incisione scrotale per accedere alla tunica albuginea del testicolo e prelevare spermatozoi, che vengono poi crioconservati.
La MicroTESE (Microsurgical Testicular Sperm Extraction) rappresenta il gold-standard nei casi di azoospermia non ostruttiva. Eseguita in anestesia generale, utilizza un microscopio operatore per esaminare il tessuto testicolare e prelevare selettivamente le aree che più probabilmente contengono spermatozoi. Questa tecnica offre percentuali di recupero positivo di spermatozoi significativamente più elevate rispetto alla TESE convenzionale (45-58% contro 30-35%).
In casi selezionati, è possibile proporre un prelievo testicolare "a fresco", in cui spermatozoi e ovociti vengono prelevati nella stessa giornata per una fecondazione in vitro immediata. Questa strategia mira a massimizzare la vitalità e la qualità dei gameti, evitando i potenziali danni legati alla crioconservazione e scongelamento degli spermatozoi, che possono comportare una perdita di vitalità del 30-50% e un possibile danno al DNA spermatico.
Diagnosi e Trattamenti Innovativi per la Scarsa Risposta Ovarica
L'Unità di Scarsa Risposta Ovarica gioca un ruolo fondamentale nell'affrontare le sfide legate a una ridotta riserva ovarica. Le strategie per migliorare la prognosi includono:
- Accumulo di Embrioni: Si raccolgono embrioni da diversi cicli di stimolazione per ottenere un numero simile a quello di una paziente normo-responder, aumentando le possibilità di successo. Questo approccio riduce la durata complessiva del trattamento e il carico psicologico.
- Doppia FIVET: Consiste nell'effettuare due cicli di fecondazione in vitro nello stesso ciclo mestruale, con due prelievi ovocitari e successiva vitrificazione degli embrioni ottenuti. Questa tecnica, sebbene non consentita dalla legislazione italiana, è stata studiata per incrementare le possibilità di ottenere una gravidanza con ovociti propri.
- Stimolazione Ovarica Continua: Protocolli di stimolazione ovarica consecutiva, come il "DuoStim", utilizzano l'ormone follicolo-stimolante (FSH) in modo continuativo per potenziare l'efficienza del trattamento.
- Somministrazione di Plasma Ricco di Piastrine (PRP) Intraovarico: Questa procedura sperimentale prevede l'infiltrazione di plasma ricco di piastrine della paziente stessa nelle ovaie. Le piastrine rilasciano fattori di crescita che potrebbero stimolare l'attivazione di follicoli "dormienti" e aumentare la produzione di ovuli in pazienti con bassa riserva ovarica. Studi preliminari hanno mostrato un miglioramento nella risposta alla stimolazione ovarica, in particolare nelle donne di età inferiore ai 40 anni, sebbene non siano emersi cambiamenti nella qualità degli ovociti.
- Frammentazione della Corteccia Ovarica e Autotrapianto (OFFA): Questa tecnica sperimentale mira ad attivare l'ovaio mediante un "danneggiamento" meccanico della sua struttura, con l'obiettivo di ottenere una risposta ovarica in pazienti con menopausa precoce o aumentare il numero di ovuli in pazienti con bassa risposta ovarica. I risultati positivi sono stati osservati principalmente in pazienti al di sotto dei 36 anni.
È importante sottolineare che queste tecniche di "ringiovanimento ovarico" sono considerate sperimentali. Sebbene abbiano dimostrato sicurezza e abbiano portato a gravidanze e a un miglioramento del numero di ovuli ottenuti, sono necessari ulteriori studi per confermare la loro efficacia e definire protocolli applicativi standardizzati.
Quando la riserva ovarica si esaurisce definitivamente, la probabilità di gravidanza con ovuli propri è quasi nulla, e il trattamento consigliato diventa l'ovodonazione.
La comprensione approfondita dell'ovocita secondario, dalla sua formazione alle sfide che ne influenzano la sopravvivenza e la fecondazione, è essenziale per guidare le coppie nel loro percorso verso la genitorialità, offrendo le migliori strategie diagnostiche e terapeutiche disponibili.
tags: #ovocita #secondario #quanto #vive

