La ptosi cerebellare, una condizione in cui parti del cervelletto scivolano dalla loro posizione naturale attraverso il forame magno, può presentare un quadro clinico complesso con potenziali implicazioni sulla fertilità e sul concepimento. Sebbene non sia direttamente correlata a difficoltà di concepimento nella maggior parte dei casi, le sindromi associate alla ptosi cerebellare, come la Sindrome di Chiari, possono influenzare la salute riproduttiva attraverso meccanismi indiretti e complessi. Questo articolo esplorerà le varie sfaccettature della ptosi cerebellare, le condizioni ad essa correlate e le loro possibili ripercussioni sulla capacità di concepimento, analizzando anche altre patologie neurologiche e genetiche che potrebbero presentare sintomi simili o sovrapposti.
Comprendere la Ptosi Cerebellare: La Malformazione di Chiari
La malformazione di Chiari (MC) è un gruppo di anomalie congenite che interessano la fossa cranica posteriore, la regione del cranio che ospita il cervelletto e il tronco encefalico. La caratteristica distintiva di queste malformazioni è l'erniazione, ovvero lo scivolamento, di porzioni del cervelletto attraverso il forame magno, l'apertura alla base del cranio che collega l'encefalo con il midollo spinale. Questo spostamento può ostacolare il normale flusso del liquido cerebrospinale (LCS), il fluido che protegge e nutre il sistema nervoso centrale.
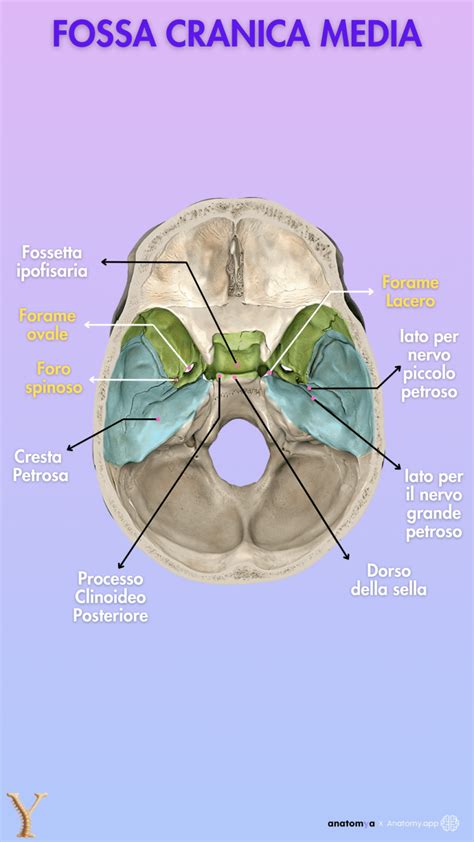
Esistono diversi tipi di malformazione di Chiari, classificati in base alle strutture coinvolte e alla gravità dell'erniazione:
- Chiari I (CMI): È la forma più comune e tipicamente diagnosticata in adolescenza o età adulta. Si verifica quando le tonsille cerebellari, piccole protuberanze alla base del cervelletto, scivolano nel canale spinale attraverso il forame magno. La CMI può rimanere asintomatica o manifestarsi con sintomi legati alla compressione nervosa o all'ostruzione del flusso del LCS.
- Chiari II: Una forma più complessa e solitamente sintomatica alla nascita. Coinvolge non solo le tonsille cerebellari, ma anche il verme cerebellare (la porzione centrale del cervelletto) e il tronco encefalico. È spesso associata a difetti del tubo neurale, come il mielomeningocele e l'encefalocele, e causa idrocefalo a causa del blocco del flusso del LCS.
- Chiari III: La forma più rara e grave, caratterizzata dalla presenza di encefalocele associato alle caratteristiche della Chiari II. Presenta un alto tasso di mortalità precoce e gravi deficit neurologici nei sopravvissuti.
- Chiari IV: La forma più grave e rara, in cui il cervelletto non si sviluppa correttamente o è assente. La maggior parte dei bambini nati con questa malformazione non sopravvive.
Le cause esatte delle malformazioni di Chiari non sono completamente comprese, ma si ipotizza un difetto nello sviluppo osseo della fossa cranica durante la fase embrionale, che la rende troppo piccola per ospitare il contenuto cerebrale. Esiste anche una possibile componente genetica e familiarità, sebbene non si tratti di una vera e propria ereditarietà mendeliana nei casi più comuni. La Chiari I può anche avere origini secondarie, causate da altre patologie che aumentano la pressione nella fossa cranica posteriore.
Sintomatologia Associata alla Malformazione di Chiari
I sintomi della malformazione di Chiari dipendono dal tipo e dalla gravità dell'erniazione, nonché dalla presenza di condizioni associate come la siringomielia (formazione di cavità piene di liquido all'interno del midollo spinale).
Nella Chiari I, i sintomi più comuni includono:
- Cefalea: Tipicamente localizzata nella regione occipitale o sub-occipitale, spesso esacerbata da sforzi fisici, tosse o starnuti. Può irradiarsi posteriormente.
- Disfunzioni del tronco encefalico e dei nervi cranici: Fotofobia, diplopia (visione doppia), vertigini, nistagmo (movimento involontario degli occhi), disfagia (difficoltà a deglutire), apnee notturne, ipoestesia facciale (ridotta sensibilità del volto), disartria (difficoltà a parlare) e atrofia linguale.
- Disfunzioni cerebellari: Incoordinazione motoria, dismetria (movimenti sproporzionati) e difficoltà nell'articolazione delle parole.
- Sintomi correlati alla siringomielia: Debolezza muscolare, parestesie (formicolii), analgesia (mancanza di sensazione dolorifica), spasticità agli arti inferiori, sensibilità dissociata (perdita di sensibilità al dolore e alla temperatura, ma mantenimento del tatto) e incontinenza urinaria.
Nella Chiari II, i sintomi sono spesso legati alle patologie associate, come il mielomeningocele (deficit motori e sensitivi agli arti inferiori, incontinenza fecale e urinaria), e ai danni del tronco encefalico e del cervelletto, con ritardo di crescita e ipotonia (ridotto tono muscolare).
Diagnosi e Trattamento della Malformazione di Chiari
La diagnosi di malformazione di Chiari si basa principalmente sulla Risonanza Magnetica (RM), che fornisce immagini dettagliate della fossa cranica posteriore, del cervelletto e del midollo spinale. L'esame RM è fondamentale per definire la morfologia della fossa cranica, misurare l'entità dell'erniazione e escludere altre anomalie. Altri esami come la Tomografia Computerizzata (TC) possono essere utili per valutare le anomalie ossee.
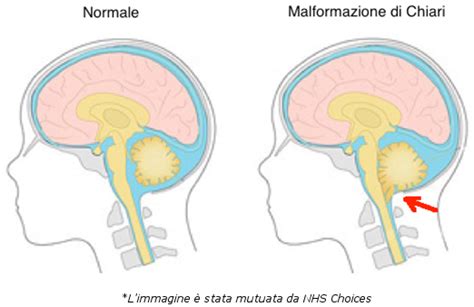
Il trattamento della malformazione di Chiari è prevalentemente chirurgico, con l'obiettivo di decomprimere le strutture nervose e ripristinare il normale flusso del LCS. L'intervento più comune per la Chiari I è la decompressione della fossa posteriore, che prevede la rimozione di una piccola porzione di osso alla base del cranio per ampliare lo spazio e ridurre la pressione. In casi più complessi, può essere necessaria una plastica durale o la coartazione delle tonsille cerebellari. Nei pazienti con idrocefalo associato, il trattamento iniziale può essere mirato alla risoluzione dell'idrocefalo stesso.
Condizioni Neurologiche Correlate e la Loro Influenza sulla Fertilità
Oltre alla malformazione di Chiari, altre condizioni neurologiche rare possono presentare sintomi simili o sovrapposti e avere implicazioni sulla fertilità.
Sindrome di Joubert (JS)
La Sindrome di Joubert è una rara malattia genetica che colpisce principalmente il cervelletto e il tronco encefalico, causando compromissione della funzione motoria. Il segno distintivo alla RM è il "segno del dente molare". La JS è causata da mutazioni in geni coinvolti nella funzione delle ciglia primarie, essenziali per la segnalazione cellulare e lo sviluppo.
La Sindrome di Joubert può presentare diversi sottotipi, con coinvolgimento di altri organi:
- Sottotipo con coinvolgimento retinico: Problemi visivi dovuti a degenerazione retinica.
- Sottotipo con coinvolgimento renale: Problemi renali come la nefronoftisi, che può portare a insufficienza renale.
- Sottotipo con coinvolgimento epatico: Anomalie epatiche, inclusa la fibrosi.
- Sottotipo con anomalie oro-facciali: Labiopalatoschisi, dita supplementari.
- Sottotipo combinato: Coinvolgimento di retina, reni ed fegato.
Sebbene la Sindrome di Joubert sia primariamente una condizione neurologica, la sua natura multisistemica e le potenziali complicazioni a carico di altri organi potrebbero indirettamente influenzare la salute riproduttiva. La gestione si concentra sul miglioramento della funzionalità e della qualità della vita attraverso un approccio multidisciplinare.
Sindrome di Noonan (SN)
La Sindrome di Noonan è una malattia multisistemica rara caratterizzata da bassa statura, dismorfismi facciali, cardiopatie congenite e un aumentato rischio di sviluppare tumori infantili. La SN è causata da mutazioni in geni associati alla via di segnale RAS/MAPK.
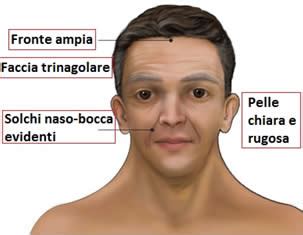
Le caratteristiche della SN includono:
- Bassa statura: Comune, raramente associata a deficit dell'ormone della crescita.
- Cardiopatie congenite: Stenosi della valvola polmonare, cardiomiopatia ipertrofica.
- Dismorfismi facciali: Fronte alta, ipertelorismo, ptosi palpebrale, orecchie a impianto basso.
- Problemi di alimentazione e crescita: Ritardo della crescita, difficoltà a guadagnare peso.
- Anomalie ortopediche: Scoliosi, deformità dello sterno, piedi equino-vari.
- Problemi oculari e uditivi: Strabismo, errori refrattivi, sordità.
- Ritardo del linguaggio e difficoltà di apprendimento: Disabilità intellettiva lieve in alcuni casi.
- Problemi comportamentali: Disprassia, deficit dell'attenzione, disturbi dell'umore.
- Pubertà ritardata.
- Criptorchidismo e ipofertilità maschile: Due terzi dei maschi presentano criptorchidismo; l'ipofertilità, se presente, interessa solo i maschi.
- Disfunzione tiroidea.
- Aumentato rischio di tumori infantili.
È importante notare che, nella Sindrome di Noonan, l'ipofertilità è una problematica che riguarda specificamente i maschi. Nelle femmine, sebbene la fertilità possa essere influenzata da altre complicazioni della sindrome, non vi è una disgenesia gonadica intrinseca come in altre condizioni genetiche.
Sindrome di Turner (ST)
La Sindrome di Turner è una condizione cromosomica che colpisce le femmine, causata dalla monosomia parziale o totale di uno dei cromosomi X. È caratterizzata da bassa statura, disgenesia gonadica (che porta a sterilità) e una serie di altre anomalie fisiche e mediche.
Le caratteristiche principali della Sindrome di Turner includono:
- Bassa statura: Con statura finale media di circa 145-150 cm.
- Amenorrea primaria e infertilità: Dovute all'involuzione delle ovaie.
- Anomalie cardiache: Valvola aortica bicuspide, coartazione dell'aorta.
- Anomalie renali.
- Ipoacusia.
- Difficoltà di apprendimento e deficit nelle prestazioni non verbali.
- Linfedema congenito: Edema delle mani e dei piedi alla nascita.
- Dismorfismi facciali e scheletrici.
- Aumentato rischio di malattie autoimmuni e diabete mellito tipo 2.
La Sindrome di Turner è una causa diretta di infertilità nelle donne a causa della disgenesia gonadica. Le donne con Sindrome di Turner che desiderano una gravidanza devono ricorrere a tecniche di riproduzione assistita che utilizzino ovociti donati.
La Ptosi Cerebellare e il Concepimento: Meccanismi Indiretti
La ptosi cerebellare in sé, come la malformazione di Chiari I, non causa direttamente problemi di fertilità o concepimento. Tuttavia, le sue conseguenze e le condizioni associate possono influenzare la salute riproduttiva in diversi modi:
- Sintomi che impattano la qualità della vita: Sintomi come cefalea cronica, vertigini, affaticamento e disturbi del sonno possono ridurre la qualità della vita generale, influenzando il benessere emotivo e fisico, fattori che possono indirettamente incidere sulla salute riproduttiva.
- Siringomielia: La presenza di siringomielia, spesso associata alla Chiari, può portare a disturbi del sistema nervoso autonomo che controllano funzioni corporee essenziali, inclusa la funzione sessuale e riproduttiva. In casi gravi, può causare disfunzione vescicale e sessuale, che potrebbero complicare il concepimento.
- Anomalie del tronco encefalico: Le disfunzioni del tronco encefalico, più comuni nelle forme più severe di Chiari, possono influenzare i centri nervosi che regolano la risposta sessuale e l'ovulazione.
- Condizioni genetiche associate: Se la ptosi cerebellare è parte di una sindrome genetica più ampia (come la Sindrome di Noonan o la Sindrome di Turner, sebbene queste ultime abbiano meccanismi di disfunzione gonadica intrinseci), le implicazioni sulla fertilità saranno dettate dalla sindrome specifica. Come menzionato, nella Sindrome di Noonan, l'ipofertilità è tipicamente maschile, mentre nella Sindrome di Turner è femminile.
- Impatto psicologico: La gestione di una condizione cronica come la malformazione di Chiari o altre sindromi neurologiche può comportare stress psicologico, ansia e depressione, che possono a loro volta influenzare la libido e la capacità di concepimento.
Lo stress è nemico della tua fertilità!
La Diagnosi e il Ruolo della Consulenza Genetica
La diagnosi di condizioni come la malformazione di Chiari, la Sindrome di Joubert, la Sindrome di Noonan e la Sindrome di Turner si basa su una combinazione di esame clinico, neuroimaging (RM) e test genetici. La consulenza genetica è fondamentale, soprattutto quando si sospetta una sindrome genetica, per comprendere il rischio di trasmissione alla prole, le opzioni di pianificazione familiare e la diagnosi prenatale, ove possibile.
Nel caso della Sindrome di Noonan, le mutazioni nei geni PTPN11, SOS1, RAF1, RIT1 e LZTR1 sono le cause più comuni. La diagnosi si basa sull'osservazione clinica, supportata da analisi molecolari.
La Sindrome di Joubert è causata da mutazioni in geni come AHI1, NPHP1 e CEP290. La diagnosi è confermata da test genetici che identificano le mutazioni specifiche.
La Sindrome di Turner è diagnosticata tramite analisi del cariotipo, che rivela l'assenza di uno dei cromosomi X.
Approccio Multidisciplinare e Gestione della Fertilità
La gestione delle condizioni neurologiche e genetiche che possono influenzare la fertilità richiede un approccio multidisciplinare che coinvolga neurologi, genetisti, endocrinologi, ginecologi e psicologi.
Per le coppie che affrontano difficoltà nel concepimento a causa di condizioni mediche sottostanti, esistono diverse opzioni:
- Valutazione della fertilità: Esami specifici per valutare la riserva ovarica nelle donne e la qualità dello sperma negli uomini.
- Trattamenti di supporto: Gestione dei sintomi che possono impattare la fertilità, come il controllo del dolore, la gestione dei disturbi del sonno e il supporto psicologico.
- Tecniche di Riproduzione Assistita (PMA): Inclusi l'inseminazione artificiale (IUI) e la fecondazione in vitro (FIV), che possono essere particolarmente utili in casi di infertilità maschile o femminile correlata a condizioni mediche.
- Donazione di gameti: In casi di grave infertilità primaria, come nella Sindrome di Turner, la donazione di ovociti può essere un'opzione.
È fondamentale che le persone affette da queste condizioni siano consapevoli delle potenziali implicazioni sulla fertilità e discutano apertamente le loro preoccupazioni con i professionisti sanitari per ricevere un'adeguata consulenza e supporto. La ricerca continua a fare progressi nella comprensione delle basi genetiche e dei meccanismi patologici di queste sindromi, aprendo la strada a migliori strategie diagnostiche e terapeutiche, e offrendo nuove speranze per la gestione della fertilità.
tags: #ptosi #cerebellare #difficolta #rimanere #incinta

