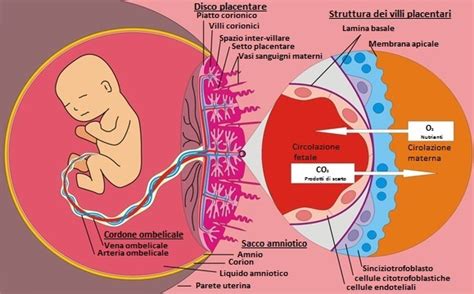
La placenta è un organo straordinario, di forma circolare, che si sviluppa durante la gravidanza, con origini sia embrionali che materne. La sua importanza è fondamentale per il corretto sviluppo del feto, condizionando processi nutritivi, metabolici ed endocrini essenziali. Essa agisce come un ponte vitale, permettendo il passaggio di sostanze cruciali dal sangue materno a quello fetale, tra cui principi nutritivi, ossigeno e ormoni, garantendo così il normale accrescimento del nascituro. Contemporaneamente, la placenta consente al feto di liberarsi dell'anidride carbonica, un prodotto di scarto del suo metabolismo.
Funzioni Essenziali della Placenta
La placenta non è semplicemente un organo di scambio, ma svolge una serie di funzioni complesse e vitali. Tra le sue capacità più notevoli vi è la funzione endocrina, che le permette di sintetizzare proteine a un ritmo superiore a quello di qualsiasi altro organo, persino del fegato. La gamma delle sue funzioni endocrine è paragonabile a quella svolta dall'ipofisi nell'adulto, evidenziando la sua importanza regolatoria.
Scambi Gassosi e Metabolici
La funzione primaria della placenta è la gestione degli scambi gassosi e metabolici tra il sangue materno e quello fetale. Attraverso il sottile strato cellulare che separa i villi coriali dal sangue materno, l'ossigeno viene ceduto al feto, mentre l'anidride carbonica viene allontanata. Questo processo è fondamentale per la respirazione e il metabolismo fetale.
Funzione Depurativa e Omeostasi
Durante la vita intrauterina, la placenta assume anche un ruolo depurativo, svolgendo funzioni che in un individuo nato spettano ai reni. Inoltre, contribuisce a mantenere l'omeostasi, ovvero la capacità dell'organismo di regolare il proprio ambiente interno nonostante le variazioni esterne.
Sostegno Immunitario
Attraverso un processo chiamato endocitosi, la placenta permette il passaggio di anticorpi dalla madre al feto, conferendogli un primo supporto immunitario. Tuttavia, è importante sottolineare che la placenta non costituisce una barriera impenetrabile a tutti gli agenti patogeni. Sebbene riesca a bloccare molti microrganismi e sostanze tossiche, alcuni virus e batteri possono attraversarla. Un esempio noto è il protozoo che causa la toxoplasmosi, che può superare questa barriera.
Passaggio di Nutrienti
La placenta è altamente permeabile a una vasta gamma di nutrienti presenti nel sangue materno, tra cui proteine, trigliceridi, glucosio e diverse vitamine. Questi elementi vengono efficacemente trasferiti al feto per sostenerne la crescita e lo sviluppo.
Funzioni Endocrine: L'Ormone della Gravidanza
Fin dalle prime fasi del suo sviluppo, la placenta inizia a secernere la gonadotropina corionica umana (hCG), il cui dosaggio nella frazione beta è alla base dei test di gravidanza. L'hCG svolge un ruolo cruciale nel sostenere la produzione di progesterone da parte del corpo luteo, ormone essenziale per il mantenimento della gravidanza. Intorno alla settima settimana di gestazione, la placenta assume autonomamente la sintesi del progesterone necessario per l'embrione, portando alla degenerazione del corpo luteo e alla riduzione dei livelli di hCG.
Barriera Protettiva (con Limiti)
Come accennato, la placenta agisce come una barriera protettiva contro diverse sostanze dannose. Tuttavia, questa protezione non è assoluta. Sostanze come la nicotina, le droghe e l'alcol possono attraversare la placenta e danneggiare il feto.
Origine e Formazione della Placenta
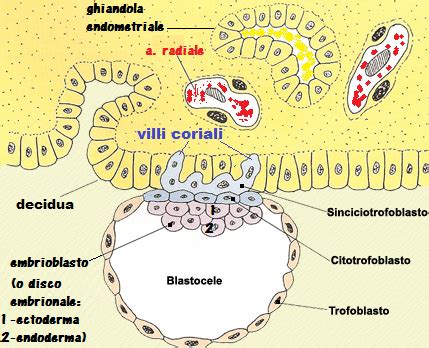
La placenta ha origine sia dall'endometrio materno, la mucosa che riveste la parete interna dell'utero, sia dall'embrione, attraverso i villi coriali. Circa sette giorni dopo il concepimento, la blastocisti, la forma più avanzata dello sviluppo embrionale, inizia a penetrare nell'endometrio. Questo processo, che può richiedere circa sei giorni, porta all'avvolgimento della blastocisti da parte dell'endometrio e al suo ulteriore sviluppo.
Le cellule embrionali danno origine ai villi coriali, che si ramificano progressivamente nell'endometrio, formando una complessa rete vascolare. Attorno alle dodici settimane di gravidanza, la placenta è pienamente sviluppata e in grado di gestire il nutrimento e la protezione del feto. In questa fase, il suo ruolo subentra a quello del sacco vitellino, una membrana extraembrionale fondamentale nelle prime settimane per la formazione delle cellule ematiche e germinali.
La Placenta nel Contesto Botanico
Il termine "placenta" trova applicazione anche in botanica, dove si riferisce alla disposizione degli ovuli all'interno della cavità dell'ovario delle angiosperme. Il numero di placente corrisponde generalmente al numero di carpelli che formano l'ovario. Esistono diverse tipologie di placentazione botanica:
- Placentazione ascellare: Comune in ovarî formati da carpelli saldati, dove ogni carpello porta la placenta nell'angolo centrale, formando una colonna all'interno dell'ovario.
- Placentazione marginale: Tipica dei ginecei unicarpellari o dialicarpellari, come nelle Leguminose o nelle Magnoliacee.
- Placentazione parietale: Si verifica in ovarî paracarpici dove le placente sono inserite sulla parete dell'ovario. Famiglie come le Orchidee, Violacee, Passifloracee e Cucurbitacee presentano questo tipo. In alcuni generi, si formano falsi divisori che aumentano la superficie placentale, dando origine alla placentazione laminare (es. Papavero). Nelle Crucifere, un replum separa la cavità in due loculi, con ovuli disposti su entrambi i fianchi.
- Placentazione centrale: In un gineceo uniloculare formato da carpelli uniti, gli ovuli sono fissi su una colonna centrale, senza divisori con la parete dell'ovario.
- Placentazione basale: Osservata in specie con ginecei pluricarpellari e uniloculari, dove l'ovulo si dispone nel centro basale della cavità ovarica.
Anomalie e Patologie Placentari
Nonostante la sua importanza, la placenta può essere interessata da diverse anomalie e patologie che possono complicare la gravidanza.
Placenta Previa
La placenta previa si verifica quando la placenta si impianta nella parte inferiore dell'utero, coprendo parzialmente o totalmente l'orifizio uterino interno, ovvero la parte superiore della cervice. Questa condizione viene diagnosticata abitualmente tramite ecografia, in particolare con la sonda transvaginale. La valutazione del rapporto tra la placenta e l'orifizio uterino interno è cruciale, soprattutto nelle donne a rischio o in presenza di perdite di sangue vaginali dopo il primo trimestre.
A seconda della copertura dell'orifizio uterino interno, si distinguono diverse forme di placenta previa:
- Placenta previa totale: La placenta copre completamente l'orifizio. In questi casi, è necessario un parto cesareo programmato tra le 36 e le 38 settimane di gestazione.
- Placenta previa marginale (o incompleta): La placenta copre parzialmente l'orifizio. Se la distanza tra il margine placentare e l'orifizio interno è inferiore a 2 cm, e specialmente se inferiore a 1 cm, si tende a proporre il parto cesareo.
- Placenta low-lying (o bassa): La distanza tra il margine placentare e l'orifizio interno va da 2,1 a 3,5 cm. In queste situazioni, è generalmente possibile procedere con un travaglio di parto naturale.
È importante notare che la placenta bassa, diagnosticata precocemente, tende a "risalire" con la crescita dell'utero e del feto, liberando il canale del parto. Tuttavia, se persiste dopo la 28esima settimana di gestazione, viene definita placenta previa e richiede un attento monitoraggio ecografico.
PLACENTA PREVIA, ANTERIORE, BASSA e POSTERIORE + DISTACCO DI PLACENTA - L' OSTETRICA RISPONDE
Placenta Accreta, Increta e Percreta
Queste condizioni rappresentano un'adesione patologica della placenta alla parete uterina, spesso associate a pregresso taglio cesareo. Si verificano quando i villi coriali penetrano eccessivamente nella parete uterina:
- Placenta accreta: I villi coriali aderiscono tenacemente all'endometrio, senza penetrare nel miometrio.
- Placenta increta: I villi coriali si approfondiscono nello strato muscolare dell'utero (miometrio).
- Placenta percreta: I villi coriali attraversano completamente il miometrio, potendo raggiungere la sierosa e gli organi adiacenti.
Il distacco di queste placente anomale è estremamente problematico e può comportare emorragie severe, richiedendo spesso l'isterectomia (rimozione dell'utero) per controllare il sanguinamento.
Distacco di Placenta (Abruptio Placentae)
Il distacco di placenta è un'emergenza ostetrica in cui la placenta si separa prematuramente dalla parete uterina prima dell'espulsione del feto. Questo evento, sebbene raro, può essere causato da fattori meccanici o traumatici (come cadute o traumi addominali), malattie degli annessi fetali (es. polidramnio), o cause fetali (gravidanza gemellare, presentazione podalica) o locali (alterazioni placentari, deciduali o miometriali).
I sintomi acuti includono dolore improvviso, costante e localizzato, differente dalle contrazioni, e talvolta perdite di sangue. In caso di sospetto distacco di placenta, è fondamentale recarsi immediatamente in pronto soccorso ostetrico.
Ritenzione di Placenta o Membrane
La ritenzione di placenta o delle membrane si verifica nel terzo stadio del travaglio, quando la placenta o parte di essa non viene espulsa spontaneamente entro 15-30 minuti dall'espulsione del neonato. La classificazione ICD-11 JB0B si riferisce specificamente ai casi in cui la placenta rimane all'interno della cavità uterina senza emorragia massiva immediata.
Le cause possono includere disfunzioni della contrattilità uterina o anomalie anatomiche uterine. La diagnosi è inizialmente clinica, supportata dall'ispezione della placenta espulsa (se parzialmente presente), dall'esame obiettivo e dall'ecografia pelvica. Il trattamento può prevedere il secondamento manuale, una manovra eseguita dal medico in anestesia. La gestione attiva del terzo stadio del travaglio, raccomandata dall'OMS, con somministrazione di ossitocina, trazione controllata del cordone e massaggio uterino, mira a prevenire questa complicanza.

L'Importanza del Monitoraggio e della Gestione
La corretta diagnosi e gestione delle anomalie placentari sono cruciali per la salute materna e fetale. La placenta bassa, ad esempio, richiede un monitoraggio ecografico regolare e, se persiste, può comportare modifiche nel piano del parto, con una maggiore probabilità di taglio cesareo.
In caso di placenta previa, soprattutto nelle forme più severe, e in presenza di sospetta placenta accreta, può essere raccomandato il ricovero ospedaliero dopo la 34esima settimana di gestazione. Il parto cesareo è spesso la modalità di scelta per evitare complicazioni legate al travaglio o al raggiungimento di un termine gestazionale in cui la placenta potrebbe non essere più ottimale.
La gestione attenta, basata su un'accurata valutazione ecografica e clinica, permette di affrontare queste condizioni con la dovuta preparazione, garantendo il miglior esito possibile per madre e bambino. Dopo la dimissione, è importante che la neomamma presti attenzione a eventuali segnali che potrebbero indicare la presenza di residui placentari non diagnosticati, consultando tempestivamente il proprio medico.
La placenta, dunque, è un organo di una complessità e importanza ineguagliabili, il cui corretto funzionamento è alla base di una gravidanza sana e di un esito felice.
tags: #placentazione #per #apposizione

