La placenta, organo effimero ma vitale, svolge un ruolo insostituibile nel sostenere la vita fetale durante la gestazione. La sua corretta formazione e posizionamento all'interno della cavità uterina sono fondamentali per garantire un'adeguata nutrizione, ossigenazione e protezione al nascituro. Tuttavia, in alcune circostanze, la placenta può impiantarsi in sedi non convenzionali, dando origine a condizioni che richiedono un'attenta valutazione e gestione medica. Tra queste, la placenta fundica, sebbene generalmente considerata fisiologica, merita un approfondimento per comprendere appieno le sue implicazioni, le possibili complicazioni e le strategie di monitoraggio.
Le Funzioni Indispensabili della Placenta
Prima di addentrarci nelle specificità della placenta fundica, è essenziale comprendere il ruolo primario di questo organo. La placenta si forma a partire dalla quarta settimana di sviluppo embrionale e rappresenta il principale tramite di comunicazione e scambio tra la madre e il feto. Essa non è semplicemente un "filtro", ma un organo metabolicamente attivo e complesso.
Le sue funzioni vitali includono:
- Nutrimento e Ossigenazione: La placenta trasferisce ossigeno e nutrienti essenziali (come glucosio, aminoacidi, vitamine e minerali) dal sangue materno a quello fetale, permettendo al feto di crescere e svilupparsi. Contemporaneamente, allontana l'anidride carbonica e i prodotti di scarto del metabolismo fetale, che vengono poi smaltiti dall'organismo materno.
- Scambio Ormonale: Produce ormoni cruciali per il mantenimento della gravidanza, come il progesterone e gli estrogeni, che supportano lo sviluppo dell'endometrio e prevengono contrazioni uterine premature.
- Difesa Immunitaria: Trasferisce anticorpi materni al feto, conferendogli un'immunità passiva contro diverse infezioni per i primi mesi di vita dopo la nascita. La placenta agisce anche come una barriera, impedendo l'accesso di molti agenti patogeni dal circolo materno a quello fetale.
- Supporto Circolatorio: Ospita una complessa rete di vasi sanguigni materni e fetali, tra cui le arterie e le vene ombelicali, che garantiscono il continuo scambio di sostanze. È importante notare che, in condizioni normali, non vi è un contatto diretto tra il sangue materno e quello fetale; il passaggio delle sostanze avviene attraverso una sottile membrana chiamata barriera placentare.
La struttura della placenta è tipicamente discoide, con un peso che varia tra i 400 e i 700 grammi a termine gravidanza. È composta dai villi coriali e da una superficie amnio-coriale, che creano una vasta area di scambio.
L'Impianto Embrionale e la Determinazione della Posizione Placentare
La posizione della placenta è determinata dal punto in cui l'embrione si impianta nell'endometrio, il rivestimento interno dell'utero. Durante il ciclo mestruale, il progesterone, prodotto dal corpo luteo, crea le condizioni ideali per l'adesione e l'impianto dell'embrione. Il luogo di questo primo contatto è cruciale, poiché definirà la sede di sviluppo della placenta per tutta la durata della gravidanza.
Le posizioni placentari sono generalmente classificate in base alla loro localizzazione sulla parete uterina:
- Placenta Fundica: Si sviluppa nella parte superiore dell'utero, comunemente definita fondo uterino. Questa posizione è opposta alla cervice uterina.
- Placenta Anteriore: Aderisce alla parete anteriore dell'utero, quella più vicina all'addome materno.
- Placenta Posteriore: Si impianta sulla parete posteriore dell'utero.
- Placenta Laterale: Si sviluppa sulla parete destra o sinistra dell'utero.
È fondamentale sottolineare che la posizione della placenta non è necessariamente statica. Come indicato da alcune fonti autorevoli, come la Cleveland Clinic, la placenta può migrare o spostarsi all'interno dell'utero fino a circa la trentaduesima settimana di gestazione, in risposta alla crescita progressiva dell'utero stesso. Questo fenomeno di migrazione placentare è spesso responsabile della risoluzione spontanea di condizioni come la placenta bassa o la placenta previa man mano che la gravidanza procede.
Placenta Fundica: Una Posizione Fisiologica e le Sue Implicazioni
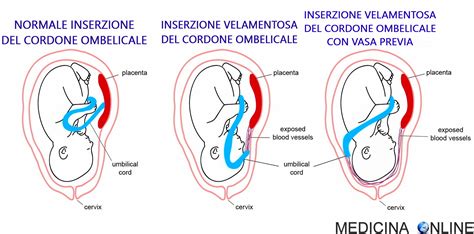
La placenta fundica, ovvero quella che si sviluppa nella parte superiore o apicale dell'utero, tra le aperture delle tube di Falloppio, è generalmente considerata una posizione fisiologica e normale. In sé, questa localizzazione non è di per sé una condizione pericolosa e solitamente non incide negativamente sullo sviluppo del feto o sulla qualità generale della gravidanza. Anzi, è una delle posizioni più comuni e meno problematiche.
Tuttavia, alcuni studi suggeriscono che la placenta fundica possa essere associata a un rischio leggermente aumentato di determinate complicazioni. Ad esempio, è stato riscontrato che le donne con placenta fundica potrebbero avere un rischio maggiore di rottura prematura delle membrane. Inoltre, la sua posizione nella parte superiore dell'utero è stata evidenziata come un potenziale indizio per comprendere le cause di alcuni episodi di presentazione podalica (quando il feto si presenta con i piedi o il sedere verso il canale del parto) nelle gravidanze a termine. Questo potrebbe essere dovuto al fatto che una placenta posizionata più in alto può influenzare, seppur minimamente, lo spazio disponibile e la dinamica di posizionamento del feto nelle fasi finali della gestazione.
Nonostante queste osservazioni, è cruciale ribadire che la placenta fundica, di per sé, non è una patologia. La sua identificazione durante le ecografie prenatali di routine rassicura generalmente i professionisti sanitari e le future mamme.
Placenta Anteriore: Una Condizione Comune con Specifiche Caratteristiche
La placenta anteriore, dove la placenta si attacca alla parete anteriore dell'utero, è un'altra posizione molto comune e solitamente non problematica. Tuttavia, presenta alcune caratteristiche che possono influenzare l'esperienza della gravidanza per la madre.
Una delle conseguenze più frequentemente riportate della placenta anteriore è la ridotta percezione dei movimenti fetali. Poiché la placenta si interpone tra il feto e la parete addominale materna, può attutire i calci e i movimenti del bambino, rendendo più difficile per la madre sentirli, specialmente nelle fasi iniziali della gravidanza o quando il feto è ancora di piccole dimensioni. Via via che il bambino cresce e i movimenti diventano più energici, la madre impara comunque a riconoscerne l'attività.
La placenta anteriore può anche rendere più complesso per i sanitari il monitoraggio dei battiti cardiaci fetali durante le visite di routine, poiché lo strato placentare può parzialmente ostacolare la trasmissione del suono.
Le cause di un impianto anteriore possono includere fattori come l'età materna avanzata, precedenti gravidanze, fumo e determinate condizioni mediche che possono influenzare il punto di adesione dell'embrione.
In generale, la placenta anteriore viene solitamente diagnosticata durante le ecografie prenatali di routine. Il trattamento, se necessario, si concentra sul monitoraggio attento della gravidanza, eventuali modifiche dello stile di vita e, in casi specifici, interventi medici mirati.
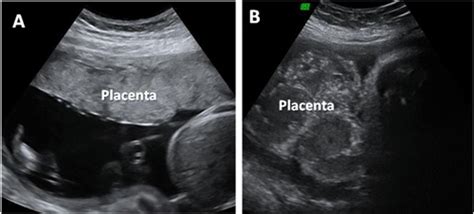
Placenta Previa: Una Condizione che Richiede Attenzione Specifica
Un discorso differente va fatto per la placenta bassa e, in particolare, per la placenta previa. Si parla di placenta previa quando l'impianto dell'embrione avviene nel segmento uterino inferiore, ovvero nella parte bassa dell'utero, tra il corpo dell'utero e l'orifizio uterino interno (la cervice). In questa condizione, la placenta raggiunge o ricopre, parzialmente o completamente, l'orifizio uterino interno.
La placenta previa è una delle anomalie placentari più serie e richiede un monitoraggio rigoroso e una gestione medica specifica.
Cause della Placenta Previa
Le cause esatte della placenta previa non sono sempre chiare, ma alcuni fattori di rischio sono stati identificati:
- Età Materna Avanzata: Le donne che affrontano una gravidanza dopo i 35 anni hanno un rischio maggiore.
- Precedenti Gravidanze e Parti: Un maggior numero di gravidanze e parti, specialmente se cesarei, aumenta la probabilità.
- Interventi Uterini Precedenti: Interventi chirurgici sull'utero, come raschiamenti o miomectomie, possono alterare l'endometrio e favorire un impianto anomalo.
- Gravidanze Multiple: La presenza di più feti può richiedere una maggiore superficie placentare, aumentando il rischio di un impianto nella parte bassa dell'utero.
- Fumo e Uso di Sostanze: Il fumo e l'uso di droghe sono stati associati a un aumento del rischio.
Sintomi della Placenta Previa
Il sintomo principale e più allarmante della placenta previa è il sanguinamento vaginale indolore. Questo sanguinamento, che di solito si manifesta nel secondo o terzo trimestre di gravidanza, può variare in quantità, da lievi perdite a emorragie abbondanti. Spesso, il sanguinamento non è associato a dolore pelvico o contrazioni, il che lo rende particolarmente insidioso.
Altri sintomi meno comuni possono includere dolori pelvici o addominali, ma il sanguinamento è il segnale d'allarme primario.
Conseguenze e Gestione della Placenta Previa
La placenta previa può portare a diverse complicazioni, sia per la madre che per il feto:
- Emorragia Materna: Il rischio maggiore è rappresentato da emorragie severe, che possono mettere a repentaglio la vita della madre e richiedere trasfusioni di sangue o, in casi estremi, l'isterectomia (rimozione dell'utero).
- Parto Prematuro: La placenta previa è una causa comune di parto prematuro, poiché il sanguinamento o il rischio di emorragia possono rendere necessario l'espletamento del parto prima della scadenza naturale.
- Anomalie di Presentazione Fetale: La placenta che copre la cervice può impedire al feto di assumere la presentazione cefalica (a testa in giù), portando a presentazioni anomale come la podalica o la trasversale. Questo rende il parto vaginale difficile o impossibile.
- Placenta Accreta, Increta, Percreta: Le donne con placenta previa hanno un rischio significativamente aumentato di sviluppare disturbi dell'adesione placentare, come la placenta accreta, increta o percreta.
La gestione della placenta previa dipende dall'età gestazionale, dalla gravità del sanguinamento e dalla completa o parziale copertura della cervice.
- Condotta di Attesa: In assenza di sanguinamento e con una placenta che copre solo parzialmente la cervice, e soprattutto nelle fasi precoci della gravidanza, può essere adottata una condotta di attesa, monitorando attentamente la paziente e verificando la possibile migrazione placentare.
- Ricovero Ospedaliero: Nel caso di placenta previa sintomatica (con sanguinamento) o a rischio, è opportuno il ricovero della gravida per garantire un monitoraggio costante e un intervento tempestivo in caso di emergenza.
- Espletamento del Parto: La decisione di espletare il parto viene presa in base all'età gestazionale e alla condizione clinica. Più ci si avvicina alle 36-37 settimane di gestazione, più l'espletamento del parto diventa la scelta preferenziale. Il parto cesareo è quasi sempre necessario, poiché il parto vaginale è rischioso o impossibile.
- Parto Cesareo: Il taglio cesareo viene programmato tra le 37 e 38 settimane di gestazione. Se la placenta è sulla parete uterina anteriore, l'incisione può essere eseguita sul corpo dell'utero o sul segmento uterino inferiore, con l'obiettivo di estrarre il feto il più rapidamente possibile per minimizzare la perdita ematica.
PLACENTA PREVIA, ANTERIORE, BASSA e POSTERIORE + DISTACCO DI PLACENTA - L' OSTETRICA RISPONDE
Disturbi dell'Aderenza Placentare: Un Rischio Associato
I disturbi dell'aderenza placentare si verificano quando la placenta, o parti di essa, penetrano troppo profondamente nella parete uterina. Questi disturbi sono più comuni nelle donne con precedenti parti cesarei o con placenta previa.
- Placenta Accreta: La placenta si attacca troppo in profondità all'endometrio. I vasi sanguigni e le altre parti della placenta crescono troppo profondamente nella parete uterina.
- Placenta Increta: La placenta cresce ancora più in profondità, fino a invadere il miometrio (il muscolo uterino).
- Placenta Percreta: La condizione più grave, in cui la placenta penetra completamente attraverso la parete uterina e può aderire ad altri organi vicini, come la vescica.
Queste condizioni complicano enormemente il distacco naturale della placenta dopo il parto, portando quasi sempre a emorragie vaginali severe nel terzo trimestre di gravidanza e spesso richiedendo un parto cesareo seguito da isterectomia per controllare l'emorragia. Circa 1 gravidanza su 2.500 comporta uno di questi tipi di posizionamenti anomali.
Altri Difetti Placentari da Monitorare
Oltre ai problemi di posizione e aderenza, la placenta può presentare altri difetti che meritano attenzione:
- Placenta Membranacea: In questo caso, la placenta si sviluppa in modo anomalo, con una circonferenza che si ingrandisce e occupa una porzione estesa, a volte l'intera parete uterina. Può essere associata a emorragie sia prima che dopo il parto.
- Insufficienza Utero-Placentare: Si verifica quando la placenta non è in grado di trasferire adeguatamente i nutrienti e l'ossigeno necessari al feto. Questa condizione può portare a ritardo di crescita intrauterina (IUGR), ipossia fetale e, nei casi più gravi, morte fetale. La diagnosi avviene tramite ecografie che valutano la crescita fetale e la funzionalità placentare, e monitoraggio Doppler.
Diagnosi e Monitoraggio
La diagnosi di anomalie placentari avviene principalmente attraverso le ecografie prenatali di routine. Queste tecniche di imaging permettono ai professionisti sanitari di visualizzare la posizione della placenta in relazione all'addome materno e alla cervice uterina.
È imperativo che le donne in gravidanza si sottopongano regolarmente a ecografie e che queste vengano interpretate con attenzione. Se una futura mamma nota segni o sintomi compatibili con anomalie placentari, come sanguinamento vaginale, è necessario eseguire ecografie aggiuntive in qualsiasi momento della gravidanza. La storia clinica della paziente e i sintomi riportati sono essenziali per formulare una diagnosi accurata.
Prevenzione e Stile di Vita
Sebbene non sia sempre possibile prevenire le anomalie placentari, uno stile di vita sano durante la gravidanza può contribuire a ridurre alcuni rischi.
- Dieta Equilibrata: Evitare eccessi di cibi e bevande non salutari e seguire una dieta corretta.
- Eliminazione dei Vizi: Smettere di fumare e astenersi dall'uso di droghe è fondamentale, poiché il "filtro placentare" non è infallibile e queste sostanze possono danneggiare la placenta e il feto.
- Gestione dello Stress: Evitare emozioni troppo forti e cercare di mantenere un equilibrio psicofisico.
- Controlli Medici Regolari: La prevenzione passa anche attraverso il rispetto dei controlli medici programmati e la comunicazione tempestiva di qualsiasi sintomo anomalo al proprio ginecologo.
Conoscere la posizione della placenta, ad esempio, può essere utile anche per decidere di effettuare esami come l'amniocentesi, che permette di diagnosticare infezioni fetali, patologie genetiche e anomalie cromosomiche.
In conclusione, la posizione della placenta, sebbene nella maggior parte dei casi sia fisiologica come nel caso della placenta fundica o anteriore, merita un'attenzione particolare. Condizioni come la placenta previa richiedono un monitoraggio rigoroso e una gestione medica specifica per garantire la salute e la sicurezza sia della madre che del bambino. La comunicazione aperta con il proprio team sanitario e l'aderenza ai controlli prenatali sono gli strumenti più efficaci per affrontare al meglio ogni possibile complicanza.

