La gestione delle gravidanze a rischio di disturbi dell'impianto placentare, in particolare la placenta accreta spectrum (AIP), è un'area di crescente importanza nella medicina ostetrica. Questa condizione, che comprende sia la placenta normalmente aderente che quella invasiva, presenta sfide significative sia per la madre che per il feto, rendendo la diagnosi prenatale un obiettivo fondamentale. L'ecografia, in particolare quando eseguita nelle prime fasi della gravidanza, si è dimostrata uno strumento prezioso per identificare queste complicanze.
Identificare i Fattori di Rischio per l'AIP
La placenta accreta spectrum è associata a un aumentato rischio di esiti avversi per la madre, soprattutto nel contesto di emorragie materne. Pertanto, uno screening mirato è essenziale per queste patologie. I fattori di rischio più significativi per l'AIP includono la presenza di una placenta previa, ovvero quando la placenta copre parzialmente o totalmente l'orifizio cervicale interno, e una storia di precedenti interventi chirurgici sull'utero, come il parto cesareo (CS). La combinazione di questi fattori aumenta considerevolmente la probabilità di sviluppare una forma di placenta accreta.
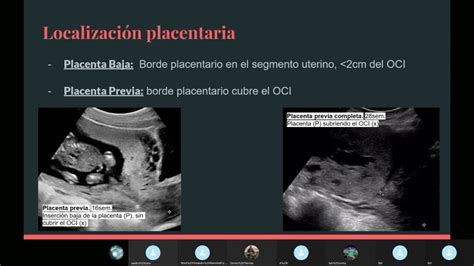
La placenta previa si verifica quando la placenta si sovrappone o è vicina alla cervice (il collo dell'utero), ostruendo il parto. La sua incidenza è di circa 5 su 1000 parti, e negli ultimi anni si è osservato un aumento significativo, in gran parte dovuto all'incremento dei parti cesarei. È importante distinguere tra placenta previa e placenta a inserzione bassa. Strettamente parlando, il termine "previa" dovrebbe essere limitato ai casi in cui la placenta copre la cervice, mentre quelli in cui la placenta si trova nelle vicinanze dovrebbero essere definiti come placenta a inserzione bassa.
Le cause sottostanti della placenta previa non sono state completamente comprese. Tuttavia, esiste una chiara associazione tra precedenti danni alla parete uterina, ad esempio dovuti all'esecuzione di un taglio cesareo, e la successiva insorgenza di placenta previa.
L'Ecografia come Strumento Diagnostico Precoce
La diagnosi prenatale di AIP è possibile mediante ecografia. Studi recenti hanno esplorato l'efficacia dei segni ecografici nell'identificare questa condizione già nel primo trimestre di gravidanza. Una ricerca retrospettiva su dati raccolti prospetticamente da donne a rischio per AIP, basata sulla presenza di almeno una precedente sezione cesarea (CS) e/o intervento chirurgico uterino e placenta previa, ha valutato l'ecografia per l'AIP al momento della scansione tra le 11 e le 14 settimane di gestazione.
I segni ecografici esaminati nello studio includevano: perdita della "clear zone" (zona chiara), lacune placentari, interruzione della parete vescicale e ipervascolarità uterovescicale. Centottantotto donne con placenta previa e almeno un precedente CS o intervento chirurgico uterino sono state incluse nello studio. Tutti i segni ecografici esplorati sono risultati significativamente associati all'insorgenza di AIP.
Analisi dei Segni Ecografici e della loro Accuratezza Diagnostica
L'analisi dei dati ha rivelato che l'accuratezza diagnostica complessiva dell'ecografia nell'identificare l'AIP, quando almeno un segno ecografico era presente, era notevole. La sensibilità era dell'84,3% (IC 95%, 74,7-91,4%), la specificità del 61,9% (IC 95%, 51,9-71,2%), il rapporto di verosimiglianza positivo (LR+) di 2,2 (IC 95%, 1,7-2,9) e il rapporto di verosimiglianza negativo (LR-) di 0,3 (IC 95%, 0,1-0,4).
L'utilizzo di due segni ecografici per diagnosticare un caso positivo ha migliorato la precisione diagnostica in termini di specificità, senza tuttavia influire sulla sensibilità. Tra i diversi segni ecografici esaminati, la "perdita della clear zone" ha dimostrato una sensibilità dell'84,3% (IC 95%, 74,7-91,4%) e una specificità dell'81,9% (IC 95%, 73,2-88,7%) nell'identificare l'AIP. Le sensibilità per le lacune placentari e l'interruzione della parete vescicale erano rispettivamente del 78,3% (IC 95%, 67,9-86,6%) e del 75,9% (IC 95%, 65,3-84,6%). Le specifiche per questi ultimi due segni erano rispettivamente dell'81,0% (IC 95%, 72,1-88,0%) e del 99,1% (IC 95%, 94,8-100,0%).
Questi risultati suggeriscono che l'AIP può essere rilevata già nel primo trimestre di gravidanza in donne a rischio. L'ecografia eseguita tra le 11 e le 14 settimane di gestazione presenta una buona accuratezza diagnostica complessiva per l'identificazione di tutti i tipi di AIP. Tuttavia, è fondamentale sottolineare che questi risultati sono applicabili specificamente alle donne con placenta previa e precedente cicatrice uterina.
Follow-up e Gestione della Placenta Previa e dell'AIP
Molte delle placente identificate come a inserzione bassa nel secondo trimestre potrebbero non esserlo più al momento del parto. Si ritiene che ciò avvenga a causa di un processo chiamato trofismo, in cui la placenta favorisce la crescita verso le aree dell'utero con un migliore apporto sanguigno, ovvero il fondo, piuttosto che verso la cervice.
La presentazione classica della placenta previa è quella di un sanguinamento indolore che può essere o non essere scatenato dal travaglio, dai rapporti sessuali e/o dall'esame vaginale digitale. La diagnosi di placenta previa viene solitamente effettuata durante il secondo trimestre mediante una scansione transvaginale (interna), un esame che è sicuro anche se la placenta è bassa. Poiché pochissime placente a inserzione bassa rimarranno basse alla fine della gravidanza, il sospetto iniziale deve essere seguito da ulteriori scansioni nel terzo trimestre (a 32 e 36 settimane). Le placente che coprono parzialmente o completamente la cervice hanno meno probabilità di "spostarsi verso l'alto".
Se una placenta viene ritenuta a inserzione bassa alla scansione del secondo trimestre, dovrebbe essere offerto un ulteriore esame ecografico a 32 settimane per confermare la localizzazione placentare. Nei casi in cui la placenta continua a coprire la cervice (previa) e/o è a inserzione bassa, dovrebbe essere eseguita un'ulteriore scansione a 36 settimane per definire il momento e la modalità del parto.
Le donne con placenta previa e precedente intervento chirurgico uterino, come un taglio cesareo, dovrebbero essere ulteriormente valutate da un operatore esperto per valutare il rischio di placentazione anormalmente invasiva. Le donne con placenta previa non complicata dovrebbero sottoporsi a un parto programmato tra le 36 e le 38 settimane mediante taglio cesareo.
PLACENTA PREVIA, ANTERIORE, BASSA e POSTERIORE + DISTACCO DI PLACENTA - L' OSTETRICA RISPONDE
Considerazioni sulla Prognosi e Domande Chiave
La placenta previa è associata a un aumentato rischio di esiti avversi perinatali e materni, specialmente nel contesto di emorragia materna. È fondamentale che le donne a rischio siano informate su questa condizione, sui suoi potenziali rischi e sulle strategie di gestione.
Le domande chiave che le pazienti dovrebbero porre ai loro medici includono:
- Quali sono i segni ecografici che indicano un aumentato rischio di placenta accreta spectrum?
- Quanto è accurata l'ecografia nel diagnosticare l'AIP nel primo trimestre?
- Quali sono i passi successivi se viene identificata una placenta previa o un sospetto di AIP?
- Qual è il piano di gestione per il parto in caso di placenta previa complicata da AIP?
- Quali sono i rischi specifici associati alla mia condizione?
La comprensione approfondita della placenta previa e dei disturbi dell'accreta spectrum, unita a un'accurata diagnosi ecografica precoce, è essenziale per migliorare gli esiti materni e neonatali nelle gravidanze a rischio. La collaborazione tra team sanitari specializzati e pazienti informate è la chiave per una gestione ottimale di queste complesse condizioni ostetriche.
L' ISUOG (International Society of Ultrasound in Obstetrics and Gynecology) fornisce risorse e linee guida preziose per la diagnosi ecografica di queste condizioni. Ad esempio, una lezione esclusiva, presentata al 29° Congresso Mondiale ISUOG, offre approfondimenti sulle più recenti scoperte e tecniche in questo campo.
La gestione della placenta previa, specialmente quando associata a precedenti cicatrici uterine, richiede un approccio multidisciplinare. Le donne con placenta previa non complicata dovrebbero essere sottoposte a un parto cesareo programmato tra le 36 e le 38 settimane di gestazione. Tuttavia, la presenza di segni suggestivi di AIP richiederà una pianificazione più complessa, potenzialmente coinvolgendo chirurghi esperti e un'unità di terapia intensiva neonatale.
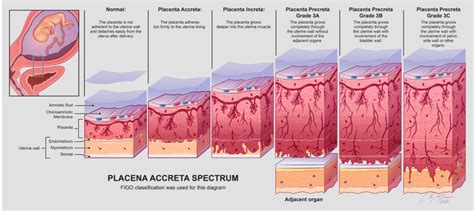
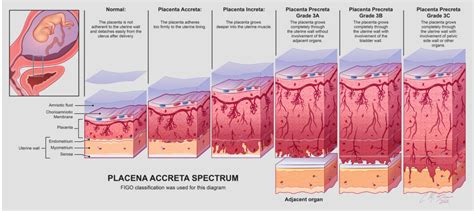
La "perdita della clear zone", una zona ipoecogena tra la placenta e il miometrio, è uno dei segni ecografici più affidabili associati all'AIP. La sua presenza, soprattutto in combinazione con altri indicatori come le lacune placentari (aree anecoiche all'interno della placenta) e l'ipervascolarità della parete vescicale, aumenta significativamente la probabilità di una diagnosi di AIP. L'interruzione della parete vescicale, dove la placenta sembra "invadere" la vescica, è un segno tardivo ma altamente suggestivo di un'infiltrazione profonda.
La capacità di identificare questi segni già nella scansione del primo trimestre (11-14 settimane) è rivoluzionaria, poiché consente un intervento precoce e una migliore pianificazione della gestione della gravidanza e del parto. Questo è particolarmente vero per le donne con una storia di precedenti cesarei, poiché ogni cesareo successivo aumenta il rischio di placenta previa e, di conseguenza, di AIP.
La "trofotropismo" è un fenomeno interessante che spiega perché molte placente a inserzione bassa nel secondo trimestre non lo siano più al momento del parto. La placenta, guidata dalla ricerca di un migliore apporto sanguigno, tende a migrare verso il fondo dell'utero, lontano dalla cervice. Tuttavia, questo meccanismo di "migrazione" è meno probabile quando la placenta è già parzialmente o totalmente sovrapposta alla cervice o quando sono presenti cicatrici uterine che possono limitare il movimento.
È fondamentale che le donne a rischio siano consapevoli della necessità di un follow-up ecografico regolare. Una scansione a 32 settimane è cruciale per rivalutare la posizione della placenta, e se persiste una condizione di previa o una sospetta AIP, una scansione aggiuntiva a 36 settimane aiuterà a finalizzare il piano di parto. La comunicazione aperta tra paziente e team sanitario è vitale per affrontare le preoccupazioni e garantire la migliore assistenza possibile.
La placenta previa e i disturbi dell'accreta spectrum rimangono tra le cause più significative di emorragia ostetrica e mortalità materna. L'avanzamento delle tecniche ecografiche e la crescente consapevolezza dei segni precoci stanno trasformando la capacità di diagnosticare e gestire queste condizioni, offrendo una speranza di migliori esiti per le donne e i loro bambini.

