La placenta previa e la placenta accreta sono due condizioni ostetriche che richiedono un'attenta gestione specialistica, dato il loro potenziale impatto sulla salute materna e fetale. La placenta previa si verifica quando la placenta si impianta nella parte bassa dell'utero, vicino o addirittura coprendo l'orifizio uterino interno. La placenta accreta spectrum (PAS), invece, definisce un insieme di condizioni in cui la placenta aderisce in modo anomalo e infiltrativo alla parete uterina. Queste condizioni, sebbene distinte, possono coesistere e presentare sfide significative durante la gravidanza e il parto.
Comprendere la Placenta Previa
La placenta, organo vitale che collega il feto all'utero materno, fornisce nutrimento e ossigeno attraverso il cordone ombelicale. Normalmente, la sua localizzazione ideale è nella parte superiore o laterale della cavità uterina. Tuttavia, in circa 1 gravidanza su 150-200, la placenta può impiantarsi nel segmento inferiore dell'utero, una zona che si dilata durante il travaglio. Questa condizione è nota come placenta previa.
Si distinguono diverse forme di placenta previa:
- Placenta previa marginale: la placenta copre parzialmente l'orifizio uterino interno.
- Placenta previa centrale: la placenta copre totalmente l'orifizio uterino interno.
Le cause esatte dell'impianto anomalo della placenta non sono sempre chiare, ma alcuni fattori di rischio sono stati identificati. La diagnosi di placenta previa viene spesso posta durante le normali visite ostetriche attraverso l'anamnesi e l'ecografia. È fondamentale che lo studio ecografico sia eseguito da operatori esperti, poiché i segni suggestivi di PAS sono molto particolari e specifici.
Uno dei principali segnali d'allarme della placenta previa, che solitamente si manifesta dalla fine del secondo trimestre di gravidanza (ventesima settimana) in poi, sono le perdite di sangue vivo dalla vagina. Queste emorragie possono variare da episodiche e di lieve entità a molto importanti, mettendo a rischio la salute della madre e del feto. Se l'emorragia non si arresta, o se si tratta di placenta previa centrale, il parto programmato mediante taglio cesareo diventa necessario prima dell'inizio del travaglio, per evitare che il passaggio del bambino attraverso il canale del parto possa peggiorare l'emorragia. Il parto viene generalmente programmato verso la 36ª settimana di gestazione, dopo aver accertato la maturità polmonare fetale tramite l'esame del liquido amniotico.
Tuttavia, è importante notare che quando la placenta previa viene diagnosticata nelle fasi iniziali della gravidanza, spesso non crea problemi. Con la crescita del feto, la placenta tende a espandersi e a spostarsi autonomamente dal collo dell'utero. Questo fenomeno è conosciuto come "migrazione placentare". Se, invece, nelle fasi avanzate della gravidanza la placenta rimane posizionata vicino all'orifizio uterino o lo copre completamente, il parto vaginale non è consigliabile. L'apertura del collo dell'utero e l'attività uterina durante un parto naturale potrebbero infatti causare emorragie severe sia per la madre che per il bambino.
Il Rischi della Placenta Accreta Spectrum (PAS)
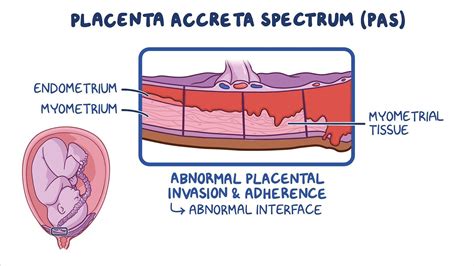
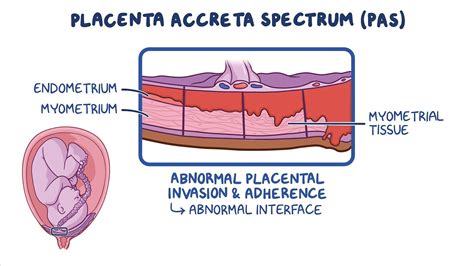
La Placenta Accreta Spectrum (PAS) rappresenta una serie di condizioni (precedentemente note come placenta accreta, increta e percreta) caratterizzate da un'adesione e un'invasione anomala della placenta nella parete uterina. Normalmente, la placenta aderisce alla parete uterina per garantire gli scambi materno-fetali, ma nel PAS questa adesione è eccessiva e patologica.
Il PAS è una complicanza ostetrica grave, associata a un'elevata morbilità e mortalità materna. La sua pericolosità deriva principalmente da due fattori:
- Rischio di emorragie ante-partum: Il rischio di emorragie prima del parto è significativamente aumentato, specialmente in presenza di placenta previa e PAS. Le complicanze materno-fetali in questi casi sono direttamente correlate alla severità e alla rapidità dello sviluppo del quadro emorragico.
- Complicanze emorragiche al parto: Se il PAS non viene riconosciuto o gestito correttamente, può portare a emorragie significative durante il parto, che spesso richiedono un intervento chirurgico d'urgenza.
I pazienti più a rischio di sviluppare un PAS sono le donne con placenta previa che hanno già subito uno o più tagli cesarei. Il numero di precedenti cesarei è direttamente proporzionale al rischio di sviluppare un qualche grado di accretismo placentare.
Diagnosi e Gestione Specialistica
La diagnosi del PAS non è mai semplice e si basa innanzitutto sulla raccolta anamnestica durante le visite in gravidanza, durante le quali il medico indaga la presenza di "fattori di rischio". Lo studio ecografico della placenta accreta dovrebbe sempre essere eseguito da operatori esperti, poiché i segni suggestivi di PAS sono molto particolari e specifici.
Nella Clinica Mangiagalli del Policlinico di Milano, tutti i casi sospetti di PAS vengono valutati da specialisti in Patologia della Gravidanza. Il percorso per le pazienti con PAS diagnosticato o altamente sospetto prevede generalmente il ricovero intorno alle 32 settimane di gestazione.
La gestione del PAS dipende dal grado di invasione e di compromissione uterina. L'équipe chirurgica valuterà se sia possibile un trattamento conservativo o se sia necessario un trattamento demolitivo, che può comportare l'asportazione dell'utero e della placenta. Nei casi più gravi, l'asportazione della placenta dall'utero non è possibile, e pertanto si procede all'asportazione in blocco dell'utero e della placenta.
È importante sottolineare che durante un cesareo in presenza di PAS, l'80% delle pazienti necessita di trasfusione di sangue, e circa un quarto va incontro a una perdita di sangue massiva.
Il Presidio Ospedaliero Macedonio Melloni: Un Polo d'Eccellenza
Il Presidio Ospedaliero Macedonio Melloni, con una storia che risale al 1912, è un esempio di centro specializzato nella cura della donna. Nato inizialmente come brefotrofio, si è evoluto nel corso degli anni, diventando un ospedale ad indirizzo ostetrico-ginecologico e introducendo per primo in Italia la Patologia Perinatale e la Terapia Intensiva Neonatale. Dal 2019, con il progetto "Ospedale della Donna", il Macedonio Melloni è diventato un referente nazionale per l'assistenza alla donna in tutte le fasi della vita, con percorsi specifici per le diverse età e condizioni.
La Mission della S.C. (Struttura Complessa) è garantire un'assistenza specialistica, accurata ed efficace alla paziente ginecologica, con particolare attenzione all'età riproduttiva, alla gravidanza e al post-partum. Questo si concretizza attraverso un lavoro d'équipe tra professionisti e la consulenza di diversi specialisti.
All'interno del presidio operano diverse unità operative dedicate:
- U.O. Patologia della Gravidanza: Responsabile Dott.ssa Giulia Alabiso, Coordinatrice Ost. Rosaria Della Volpe. Questo reparto dispone di 15 posti letto, di cui 2 con monitoraggio intensivo, per pazienti con gravidanza a rischio, gravidanza fisiologica a termine e puerpere patologiche. Viene offerto un counselling congiunto tra genitori, neonatologo e ginecologo per le donne a rischio di parto prematuro, e la pratica del rooming-in è attiva per le puerpere patologiche, compatibilmente con le condizioni cliniche.
- U.O. Puerperio: Referente Dott.ssa Baietti. Questo reparto, situato al primo piano, dispone di 16 posti letto convenzionati SSN e 4 in regime di solvenza. Offre il rooming-in 24 ore su 24 per rafforzare il legame madre-neonato e promuovere l'allattamento al seno. È presente una "stanza nido" per le cure neonatali e la collaborazione con la UO di Neonatologia per il supporto continuo. È inoltre attivo un progetto di dimissione protetta con visite ostetriche domiciliari post-partum.
- Sala Parto: Referente Dott.ssa Donatella Rodegher, Coordinatrice Ost. Letizia Mori. Dotata di 5 box parto, una sala operatoria dedicata all'urgenza e due stanze per la gestione delle pazienti in travaglio. Un box parto è equipaggiato con una vasca per il parto in acqua. L'assistenza è garantita 24 ore su 24 da un'équipe multidisciplinare. Viene prediletto il rapporto One to One tra ostetrica e paziente. Il contatto pelle a pelle (skin to skin) è incoraggiato dopo il parto per favorire il benessere materno-fetal e l'allattamento.
- U.O. Ginecologia: Responsabile Prof. Solima, Coordinatrice Inf. Carmela Saponaro. Dedicata a interventi programmati per patologie benigne e maligne, revisioni della cavità uterina e interruzioni volontarie di gravidanza. Si applicano i principi dei protocolli ERAS per un miglior recupero post-operatorio.
- Pronto Soccorso Ostetrico-Ginecologico: Referente Dott. Andrea Natale, Referente Coordinatore Inf. Angelo Bonsignore. Offre un servizio di guardia attiva 24/7 con triage infermieristico e possibilità di interventi chirurgici urgenti.
- Blocco Operatorio: Responsabile Dott. Eugenio Solima, Coordinatore Inf. Antonio Ronzullo. Dotato di 3 sale operatorie, svolge attività chirurgiche ostetrico-ginecologiche e senologiche, inclusi i tagli cesarei e gli interventi per interruzioni volontarie di gravidanza.
PLACENTA PREVIA, ANTERIORE, BASSA e POSTERIORE + DISTACCO DI PLACENTA - L' OSTETRICA RISPONDE
Ricerca e Studi Clinici
La ricerca gioca un ruolo fondamentale nel migliorare la comprensione e la gestione di queste patologie. Diversi studi clinici sono in corso o sono stati condotti per approfondire aspetti specifici:
- SIMPLE: Studio prospettico multicentrico per valutare l'associazione tra score nutrizionale peri-concenzionale ed esiti materno-neonatali.
- MODEL-PLACENTA: Studio multicentrico, prospettico, caso-controllo, volto a valutare il tasso di parto vaginale e taglio cesareo in travaglio dovuto a sanguinamento in donne con placenta bassa.
- PRESeNT: Studio coordinato dall'IRCCS Centro San Giovanni di Dio Fatebenefratelli di Brescia, volto a identificare alterazioni biologiche e molecolari associate alla depressione in gravidanza.
- NEAR MISS ostetrici in Italia: Studio osservazionale caso-controllo su base di popolazione promosso dall'Istituto Superiore di Sanità, volto a stimare l'incidenza, i fattori di rischio, la gestione e gli esiti dei near miss ostetrici dovuti a cardiomiopatia, embolia polmonare, isterectomia e re-laparotomia dopo cesareo.
- MoHYST Project: Studio multicentrico sulla morbilità associata all'isterectomia.
Uno studio multicentrico condotto su 242 donne con diagnosi antepartum di placenta previa ha confermato che un precedente parto cesareo è il principale fattore di rischio per la placenta accreta. I dati hanno evidenziato che un'incidenza crescente di placenta accreta è dovuta principalmente al maggior numero di parti cesarei, con un'invasione placentare anormale riscontrata nel sito della cicatrice uterina. Sono stati inoltre osservati l'età materna avanzata e i raschiamenti come importanti fattori di rischio.
La Gestione del Parto e le Implicazioni Legali
La gestione del parto in caso di placenta previa e PAS richiede un'attenta preparazione, capacità di valutazione e monitoraggio da parte del ginecologo. La mancata diagnosi o un trattamento inadeguato possono avere conseguenze devastanti. In caso di sospetto di errori medici, è fondamentale rivolgersi a un avvocato specializzato in negligenza medica per valutare il diritto a un risarcimento dei danni subiti.
La placenta previa può causare emorragie mortali anche in tempi molto brevi. Altri rischi associati includono il parto prematuro, presentazioni anomale del feto e emorragie post-parto. Successivamente al parto cesareo, viene somministrata la pitocina per indurre le contrazioni uterine e prevenire emorragie nella zona di impianto placentare.
La placenta accreta, in particolare, è una complicanza ostetrica molto grave in cui la placenta è particolarmente aderente alla parete uterina e non si separa facilmente.
Conclusioni sulla Gestione Specialistica
La gestione della placenta previa e della placenta accreta spectrum richiede un approccio multidisciplinare e altamente specialistico. I centri di eccellenza come il Presidio Ospedaliero Macedonio Melloni offrono percorsi di cura integrati, che vanno dalla diagnosi precoce attraverso ecografie esperte, al ricovero in reparti dedicati alla patologia della gravidanza, fino alla gestione chirurgica e al supporto post-parto. La stretta collaborazione tra ginecologi, ostetriche, neonatologi e anestesisti è fondamentale per garantire i migliori esiti possibili per madre e bambino, minimizzando i rischi associati a queste complesse condizioni ostetriche. La ricerca continua e la formazione specialistica rimangono pilastri essenziali per affrontare le sfide poste da queste patologie.
tags: #ginecologi #specialjsti #in #placenta #bassa

