L'encefalopatia ipossico-ischemica (EII), nota anche come asfissia neonatale, rappresenta una condizione medica di estrema gravità che può avere conseguenze devastanti per il neonato. Essa si verifica quando al cervello del feto viene a mancare l'apporto di ossigeno e sangue, portando alla morte cellulare e al danneggiamento del sistema nervoso centrale. Anche pochi minuti di privazione di ossigeno possono causare problemi seri e permanenti, il cui impatto può manifestarsi anche anni dopo l'evento. Di fronte a una patologia così grave, è fondamentale che il personale medico adotti ogni precauzione per prevenire l'ipossia e l'ischemia fetale.
Le complicanze legate al cordone ombelicale e alla placenta sono tra le cause più comuni di lesioni ipossico-ischemice nel neonato. La placenta, un organo vitale che connette il feto all'utero materno, è responsabile dello scambio di nutrienti, ossigeno e dell'eliminazione delle scorie. Il cordone ombelicale, a sua volta, funge da condotto tra la placenta e il feto, garantendo il cruciale apporto di sangue e ossigeno. Alterazioni in questi sistemi possono compromettere gravemente il benessere fetale.
Prolasso del Cordone Ombelicale: Un'Emergenza Ostetrica
Il prolasso del cordone ombelicale è un'emergenza ostetrica che si verifica quando il cordone scende nel canale del parto prima o accanto al bambino. Normalmente, il feto precede il cordone. Questo evento si verifica con maggiore frequenza in concomitanza con la rottura delle membrane amniotiche, quando il bambino inizia il suo percorso di nascita.
Si distingue tra:
- Prolasso aperto: Il cordone scende davanti al bambino, visibile o palpabile nella vagina o al di là della cervice.
- Prolasso occulto: Il cordone si posiziona lateralmente alla parte presentante del feto, senza essere visibile, con membrane intatte o rotte.
In caso di prolasso del cordone, è imperativo far nascere il bambino con la massima rapidità possibile per ripristinare l'apporto di ossigeno e nutrienti. I medici possono tentare un parto vaginale, cercando di spostare il feto o alleviare la compressione sul cordone. Tuttavia, spesso questi tentativi falliscono, rendendo necessario un taglio cesareo d'urgenza. Durante la preparazione per il cesareo, si cerca di ridurre la pressione sul cordone spingendo la parte presentante del feto verso l'alto e mantenendo il cordone sollevato fino all'estrazione del neonato. Più a lungo l'apporto di ossigeno è compromesso, maggiore è il rischio di encefalopatia ipossico-ischemica.
Cause e Fattori di Rischio del Prolasso del Cordone Ombelicale
Le cause del prolasso del cordone sono spesso legate a fattori materno-fetali che impediscono un corretto riempimento del bacino materno da parte del feto. Tra i principali fattori di rischio figurano:
- Rottura delle membrane: Sia spontanea che indotta (amniotomia), la rottura delle membrane può permettere al cordone di scivolare oltre la parte fetale presentante. Il rischio è maggiore in caso di rottura prematura delle membrane, mancato impegno della parte fetale e polidramnios (eccesso di liquido amniotico).
- Polidramnios: Un eccesso di liquido amniotico può favorire movimenti fetali più ampi e un posizionamento anomalo del cordone.
- Presentazione errata del bambino: Quando il feto non è in posizione cefalica.
- Prematurità: I neonati prematuri hanno un rischio maggiore di prolasso del cordone.
- Gestazione multipla: Nelle gravidanze gemellari o multiple, il secondo nato presenta un rischio aumentato a causa del minor spazio e del potenziale malposizionamento.
È fondamentale che il personale sanitario sia consapevole di questi fattori di rischio per poter intervenire tempestivamente, minimizzando la compressione sul cordone attraverso manovre specifiche.
Giri di Cordone Ombelicale Attorno al Collo: Un Rischio da Monitorare
L'avvolgimento del cordone ombelicale attorno al collo del feto è un'evenienza relativamente comune. Si distinguono due tipi principali di avvolgimento:
- Tipo A: Un giro completo a 360 gradi in cui l'estremità placentare attraversa quella ombelicale, potendo annullarsi.
- Tipo B: Un vero e proprio nodo in cui l'estremità placentare attraversa quella ombelicale e non può sciogliersi autonomamente.
I giri di cordone possono formarsi e sciogliersi in qualsiasi momento della gravidanza. La gestione si concentra sulla prevenzione della compressione del cordone durante il parto. In molti casi, il cordone può essere fatto scivolare sulla testa del bambino. Se l'avvolgimento è troppo stretto e tale manovra non è possibile, si possono impiegare tecniche specifiche per facilitare il parto. In assenza di un parto vaginale tempestivo, è necessario procedere con un taglio cesareo d'urgenza.
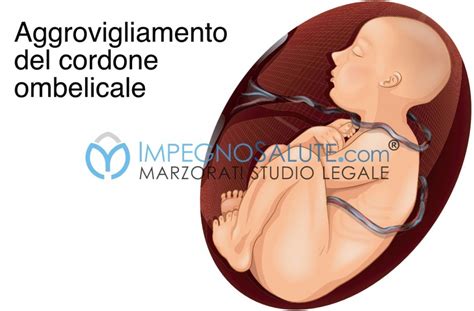
Cause e Fattori di Rischio dei Giri di Cordone Ombelicale
Le cause dei giri di cordone non sono sempre chiare e possono includere:
- Movimento fetale eccessivo: Un feto particolarmente attivo può favorire l'avvolgimento del cordone.
- Cordone ombelicale lungo: Un cordone di lunghezza maggiore aumenta la probabilità di avvolgimento.
- Evento casuale: In molti casi, l'avvolgimento è un evento accidentale senza cause specifiche identificabili.
La probabilità di avvolgimento aumenta con l'avanzare dell'età gestazionale. Condizioni come giri multipli o compressioni aggiuntive del cordone, come nel caso di polidramnios, possono aumentare il rischio. L'avvolgimento del cordone attorno al collo può essere identificato tramite ecografia, e una diminuzione dei movimenti fetali dopo la 37ª settimana di gestazione è un segnale che impone un accertamento ecografico.
Placenta Previa: Rischi Emorragici Durante la Gravidanza
La placenta previa è una condizione in cui la placenta si impianta parzialmente o totalmente sull'orifizio uterino interno, coprendo la cervice. Viene solitamente diagnosticata tramite ecografia nel primo o secondo trimestre di gravidanza. In molti casi, la placenta previa parziale o marginale può risolversi spontaneamente con l'avanzare della gestazione.
La placenta previa di tipo emorragico si manifesta tipicamente con sanguinamenti indolori nel terzo trimestre. Questi sanguinamenti possono intensificarsi con i cambiamenti cervicali e le contrazioni uterine che si verificano naturalmente verso la fine della gravidanza. Poiché la placenta previa completa ostruisce l'orifizio cervicale, il parto vaginale non può essere tentato in modo sicuro. Le donne con placenta previa completa devono evitare esami digitali pelvici, che potrebbero scatenare emorragie incontrollabili. La placenta previa è nota per poter causare emorragie potenzialmente pericolose per la vita in tempi molto brevi, con un'entità spesso imprevedibile.
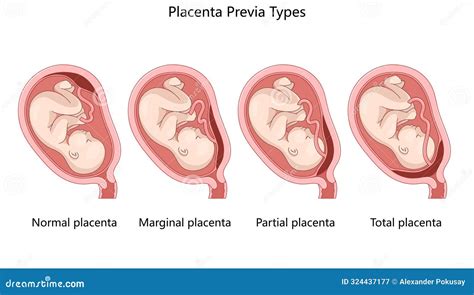
Segni e Trattamenti della Placenta Previa
Il primo segno della placenta previa è il sanguinamento nella seconda metà della gravidanza. Se il sanguinamento non è presente o è cessato e il feto è pretermine (meno di 37 settimane), non è sempre necessario un parto immediato. La gestione della placenta previa richiede un'attenta valutazione, monitoraggio e preparazione da parte del personale sanitario. Una diagnosi o un trattamento inadeguati possono portare a gravi perdite ematiche per madre e feto, con esiti fatali.
Presentazioni Anomale del Feto e il Loro Impatto sul Parto
La presentazione fetale si riferisce alla parte del feto che si presenta per prima nel canale del parto. La presentazione cefalica, con la testa del feto rivolta verso il basso, è la più comune e fisiologica, facilitando il parto naturale. Tuttavia, possono verificarsi presentazioni anomale che complicano il processo del parto, aumentando il rischio di morbilità e mortalità materna e neonatale.
Tipi di Presentazioni Anomale
Le presentazioni anomale più comuni includono:
- Anomalie della presentazione cefalica: Variazioni nella flessione della testa fetale, come la presentazione di bregma, fronte o faccia.
- Presentazione podalica: Il feto si presenta con il sedere o i piedi rivolti verso il canale del parto.
- Presentazione di spalla: La spalla del feto si presenta per prima, rendendo il parto vaginale impossibile.
L'incidenza di presentazioni anomale si attesta intorno al 5% di tutti i parti.
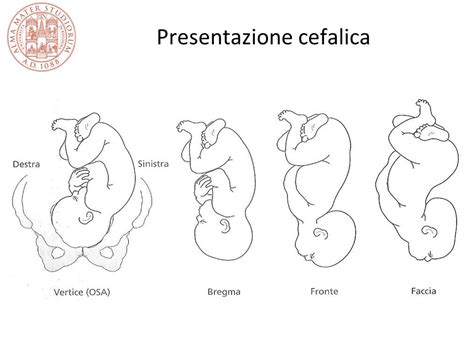
Complicazioni delle Presentazioni Anomale
Le presentazioni anomale comportano diverse complicazioni:
- Rallentamento o arresto del travaglio: La discesa e il disimpegno del feto possono essere ostacolati.
- Ipossia fetale: La compressione del cordone o le difficoltà nel parto possono ridurre l'apporto di ossigeno.
- Traumi fetali: Lesioni alla laringe, traumi cranici o facciali possono verificarsi durante il parto.
- Necessità di interventi ostetrici: Aumento del ricorso a tagli cesarei d'urgenza, forcipe o ventosa ostetrica.
- Traumi perineali materni: A causa della maggiore estensione dei tessuti durante il parto.
Cause delle Presentazioni Anomale
Le cause possono essere sia materne che fetali:
Cause materne:
- Lassità della parete addominale.
- Malformazioni uterine.
- Anomalie di inserzione placentare.
- Tumori pelvici.
- Gravidanza gemellare.
Cause fetali:
- Prematurità.
- Brevità del funicolo ombelicale.
- Malformazioni fetali.
- Polidramnios.
- Anomalie o tumori fetali.
Diagnosi e Gestione delle Presentazioni Anomale
La diagnosi di malposizionamento fetale può insorgere in caso di rallentamento o arresto del travaglio. Le manovre di Leopold (palpazione addominale) e l'esplorazione vaginale permettono di identificare la parte fetale presentante. La conferma diagnostica avviene tramite ecografia.
La gestione varia a seconda della presentazione anomala:
- Presentazione cefalica: Generalmente non richiede interventi specifici, ma le sue varianti (vertice, bregma, fronte, faccia) necessitano di un'attenta valutazione. La presentazione di faccia, in particolare se il mento è posteriore, spesso richiede un taglio cesareo.
- Presentazione podalica: In molti casi si ricorre al parto cesareo. Tuttavia, in presenza di criteri selezionati e personale esperto, è possibile considerare un parto vaginale assistito. Tecniche come la versione cefalica esterna (manovra ostetrica per ruotare il feto) o approcci alternativi come tecniche posturali e moxibustione possono essere tentati per favorire la rotazione spontanea del feto.
- Presentazione di spalla: Richiede sempre un taglio cesareo d'urgenza.
Presentazione Podalica: Versione per Manovre Esterne
L'Impegno della Testa Fetale: Un Passo Cruciale nel Travaglio
L'impegno fetale è il processo attraverso il quale la parte presentante del feto, solitamente la testa, discende e si incunea nello stretto superiore del bacino materno. Nelle donne alla prima gravidanza, questo avviene tipicamente 2-4 settimane prima del parto, mentre nelle donne che hanno già partorito, può verificarsi più tardivamente, anche all'inizio del travaglio attivo.
Testa Alta a Termine: Cause e Rischi
Una condizione di "testa alta a termine" si verifica quando, giunti alla fine della gravidanza (oltre la 37ª settimana), la testa fetale non è ancora discesa nel bacino. Questa condizione non è una malattia, ma un segnale clinico che richiede un monitoraggio attento.
Le cause principali includono:
- Sproporzione Cefalo-Pelvica (CPD): La testa del feto è troppo grande rispetto al bacino materno, o il bacino ha una conformazione che ostacola l'ingresso della testa.
- Malformazioni fetali o placentari: Anomalie strutturali del feto o della placenta possono impedire l'impegno.
- Polidramnios: Un eccesso di liquido amniotico può consentire al feto di muoversi liberamente, ritardando l'impegno.
Il rischio più significativo associato alla testa alta a termine è il prolasso del cordone ombelicale. Se le membrane si rompono quando la testa è ancora alta, il cordone può scivolare davanti ad essa, subire compressione e interrompere l'apporto di ossigeno al feto. La prognosi è generalmente buona con un monitoraggio attento, ma la prevenzione della testa alta non è sempre possibile.
Errore Medico e Risarcimento Danni
Le complicanze ostetriche, come l'encefalopatia ipossico-ischemica, il prolasso del cordone, la placenta previa e le presentazioni anomale, possono portare a gravi lesioni neonatali. In casi di negligenza, imprudenza o imperizia medica, i genitori hanno diritto a richiedere il risarcimento dei danni subiti dal proprio figlio. Studi legali specializzati in responsabilità medica offrono assistenza per valutare la possibilità di ottenere un risarcimento per coprire le future spese di assistenza e cura del bambino, che possono essere ingenti e durature.

Danni Economici e Assistenziali
Oltre al danno biologico permanente, le famiglie affrontano notevoli danni economici legati alle cure mediche continuative, alla riabilitazione, all'assistenza specializzata e all'adattamento dell'ambiente domestico. Questi costi possono gravare sulla famiglia per tutta la vita del bambino.
Conclusioni Preliminari sulla Gestione del Parto
Il parto è un processo complesso che richiede un'attenta gestione, soprattutto in presenza di complicanze. La diagnosi tempestiva delle anomalie fetali e placentari, unitamente a una corretta valutazione dei fattori di rischio, è fondamentale per garantire la sicurezza della madre e del neonato. L'impegno della testa fetale, la presentazione del feto, l'integrità del cordone ombelicale e la posizione della placenta sono tutti elementi che influenzano il decorso del travaglio e la modalità del parto. In caso di presentazione cefalica, la flessione della testa è cruciale per un parto vaginale agevole. Le presentazioni anomale richiedono un approccio personalizzato, che può includere manovre ostetriche specifiche, induzione del travaglio o, in molti casi, un taglio cesareo d'urgenza. La comunicazione chiara tra il personale sanitario e i genitori riguardo ai rischi, ai benefici e alle opzioni di trattamento è essenziale per prendere decisioni informate e garantire il miglior esito possibile.

