L'ernia del disco è una condizione medica che, sebbene possa manifestarsi in diverse fasi della vita, assume connotazioni e implicazioni specifiche quando si presenta in concomitanza con la gravidanza. Comprendere a fondo questa patologia, le sue origini, i sintomi associati e le opzioni terapeutiche disponibili è fondamentale per affrontare al meglio questo delicato periodo. La colonna vertebrale, pilastro del nostro organismo, è una struttura complessa composta da vertebre e dischi intervertebrali che agiscono da ammortizzatori, garantendo al contempo flessibilità e stabilità. Quando questo equilibrio viene compromesso, possono insorgere problematiche come l'ernia del disco, un disturbo che merita un'analisi approfondita, specialmente nel contesto della gestazione.
Comprendere l'Ernia del Disco: Anatomia e Meccanismi
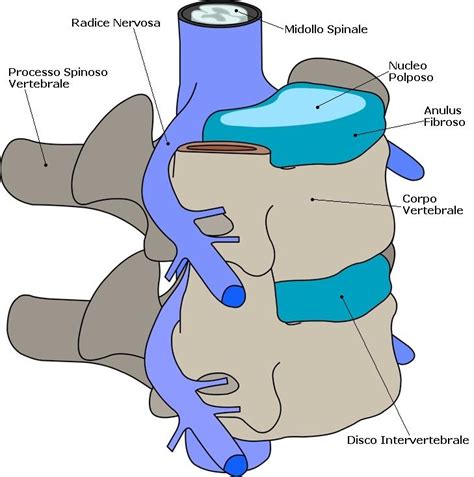
Per addentrarsi nelle specificità dell'ernia del disco in gravidanza, è essenziale prima chiarire cosa sia esattamente questa patologia. La colonna vertebrale è costituita da una serie di vertebre, identificate da lettere e numeri a seconda della loro localizzazione: le 7 vertebre cervicali (C), le 12 toraciche (T), le 5 lombari (L) e le 5 sacrali. Tra una vertebra e l'altra si trovano i dischi intervertebrali, strutture fibrocartilaginee che svolgono un ruolo cruciale nell'assorbire gli urti e permettere il movimento. Ciascun disco è composto da due parti: un anello fibroso esterno, resistente e fibroso, e un nucleo polposo interno, gelatinoso e idratato.
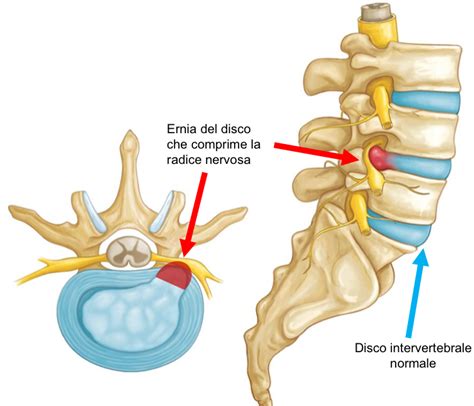
L'ernia del disco si verifica quando l'anello fibroso si fessura o si rompe, permettendo al nucleo polposo di fuoriuscire. Questa fuoriuscita, di entità variabile, può comprimere le radici nervose che originano dal midollo spinale, situato all'interno del canale vertebrale. La gravità e la localizzazione dei sintomi dipendono direttamente dall'entità della compressione e dalla posizione dell'ernia.
Esistono diverse tipologie di ernie. Si parla di "protrusione" quando il nucleo spinge l'anello fibroso verso l'esterno senza romperlo completamente, creando una sporgenza. Se invece l'anello fibroso si fessura e parte del materiale discale fuoriesce, si parla di "ernia espulsa" o "ernia estrusa". A seconda della localizzazione, si distinguono ernie cervicali, toraciche e lombari, ognuna con caratteristiche e sintomi peculiari. Le ernie cervicali, ad esempio, possono causare dolore al collo, alla scapola e alla spalla, irradiandosi fino all'arto superiore. Le ernie lombari, le più comuni, provocano spesso dolore intenso alla schiena e alle gambe, limitando la mobilità.
È importante sfatare alcuni miti diffusi: l'ernia del disco non si può "spingere in dentro" tramite trattamenti manuali, poiché anatomicamente è impossibile. Inoltre, non tutte le ernie richiedono un intervento chirurgico; molte sono asintomatiche e non necessitano di alcun trattamento. Il problema principale non è l'ernia in sé, ma la compressione nervosa che essa può provocare.
Le Cause dell'Ernia del Disco: Un Quadro Multifattoriale
Le cause che portano all'insorgenza di un'ernia del disco sono molteplici e spesso interconnesse, rendendo difficile per gli specialisti individuare un'unica origine. L'età è un fattore significativo: i dischi intervertebrali tendono a perdere idratazione e rigidirsi dopo i 55-60 anni, ma l'ernia colpisce più frequentemente persone tra i 30 e i 55 anni. In questa fascia d'età, i dischi sono ancora sufficientemente idratati per potersi erniare, ma l'usura e altri fattori possono già aver indebolito l'anello fibroso.
Tra i fattori di rischio che aumentano le possibilità di sviluppare un'ernia del disco vi sono:
- Età: Come accennato, il picco si osserva tra i 30 e i 55 anni.
- Fumo: Il fumo riduce l'apporto di ossigeno ai tessuti, inclusi i dischi intervertebrali, compromettendone l'elasticità e la capacità di riparazione.
- Peso: Un eccesso di peso corporeo sottopone la colonna vertebrale a uno stress maggiore, aumentando il rischio di degenerazione discale.
- Altezza: Essere alti può aumentare il rischio di ernia del disco, probabilmente a causa della maggiore leva esercitata sulla colonna.
- Occupazioni e Stile di Vita: Lavori che implicano sforzi fisici intensi, sollevamento di pesi, movimenti ripetitivi di flessione, torsione o piegamento laterale della schiena aumentano significativamente il rischio. Anche uno stile di vita sedentario può contribuire all'indebolimento dei muscoli di supporto della colonna.
- Predisposizione Genetica: Esiste una componente familiare nell'affezione, suggerendo una predisposizione genetica in alcuni individui.
- Traumi: Sebbene meno comuni, traumi diretti alla schiena possono causare o esacerbare un'ernia del disco.
È importante notare che, in alcuni casi, il nucleo fibroso può assottigliarsi nel suo spessore, spingendo l'anello esterno verso l'esterno e creando una sporgenza, che è una forma di ernia.
Sintomi dell'Ernia del Disco: Riconoscere i Segnali
I sintomi di un'ernia del disco variano notevolmente in base alla localizzazione, alla dimensione dell'ernia e al nervo compresso. Quando l'ernia estrusa comprime le radici nervose, possono manifestarsi diversi disturbi, spesso irradiati a distanza rispetto al punto in cui si trova l'ernia.
I sintomi comuni includono:
- Dolore: È il sintomo più frequente. Può essere localizzato nella zona dell'ernia o irradiarsi lungo il decorso del nervo compresso. Ad esempio, un'ernia cervicale può causare dolore al collo che si estende alla spalla, al braccio e fino alle dita della mano. Un'ernia lombare provoca tipicamente dolore alla schiena che si irradia lungo la gamba, fino al piede (sciatica). Il dolore può essere acuto, lancinante, bruciante o sordo, e può peggiorare con movimenti specifici, tosse, starnuti o sforzi.
- Intorpidimento e Formicolio: La compressione nervosa può alterare la sensibilità, causando sensazioni di intorpidimento, formicolio o "spilli" nella zona innervata dal nervo interessato.
- Debolezza Muscolare: La compressione cronica di un nervo può portare a una riduzione della forza muscolare nei muscoli che quel nervo innerva. Questo può manifestarsi con difficoltà a sollevare oggetti, a camminare o a svolgere attività quotidiane.
- Alterazioni dei Riflessi: In alcuni casi, i riflessi tendinei nella zona colpita possono essere ridotti o assenti.
Una condizione particolarmente seria è la mielopatia, che si verifica quando il midollo spinale stesso viene compresso dall'ernia. La mielopatia può presentarsi anche in assenza di dolore e con sintomi motori e sensitivi che vengono troppo spesso trascurati, ma rappresenta un'emergenza medica che richiede un intervento tempestivo per prevenire danni neurologici permanenti. L'ernia che si sviluppa in sede mediana, inoltre, può comprimere molte radici nervose, anche bilateralmente.
La Gravidanza e il Mal di Schiena: Un Fenomeno Comune
Il mal di schiena, o lombalgia, è una delle problematiche più ricorrenti durante la gravidanza, interessando fino all'ottanta percento delle donne in attesa. Questo disturbo può manifestarsi a partire dal terzo o quarto mese di gestazione e spesso si caratterizza per essere transitorio, scomparendo da solo in qualche ora o in un paio di giorni, ma ripresentandosi ciclicamente nelle settimane successive.
Le cause del mal di schiena in gravidanza sono principalmente di natura fisica e ormonale:
- Aumento del Peso: Durante la gravidanza, l'aumento di peso corporeo, che mediamente si aggira tra i sette e gli undici chilogrammi, comporta un carico aggiuntivo sulla colonna vertebrale, sottoposta a uno sforzo maggiore.
- Variazione Strutturale dei Legamenti: I cambiamenti ormonali, in particolare la produzione di relaxina, un ormone che rende i legamenti più elastici per preparare il bacino al parto, influenzano anche la stabilità dei legamenti nella colonna vertebrale e nel bacino.
- Blocco Sacroiliaco: Con il mutamento della struttura del bacino, il punto in cui questo si articola con la schiena (articolazione sacroiliaca) può andare incontro a blocchi, generando dolore.
- Cambiamenti Posturali: L'aumento del volume addominale sposta il baricentro in avanti, inducendo la donna a inarcare maggiormente la schiena (iperlordosi) per mantenere l'equilibrio. Questo può sovraccaricare la zona lombare.
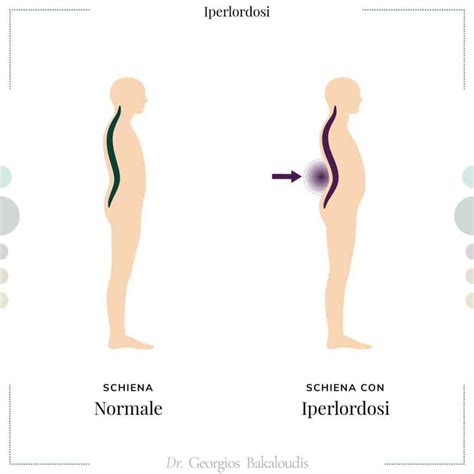
Questi cambiamenti globali, associati spesso a una riduzione del movimento, possono causare o accentuare squilibri muscolari che sono alla base del mal di schiena. Il rilassamento dei muscoli e dei legamenti, favorito dalla relaxina, se da un lato è fisiologico per il parto, dall'altro può compromettere la stabilità della colonna lombare e pelvica.
Ernia del Disco in Gravidanza: Un Quadro Clinico Specifico
Sebbene il mal di schiena sia comune in gravidanza, la presenza di un'ernia del disco preesistente o che insorge durante la gestazione richiede un'attenzione particolare. L'ernia del disco in gravidanza può ridurre ulteriormente la mobilità, rendendo doloroso sia il camminare che lo stare in piedi. Questo può rendere la gravidanza particolarmente stressante e fonte di ansia, soprattutto se il dolore interferisce con il sonno e il riposo.
Le cause di un'ernia del disco in gravidanza possono essere varie. Alcune donne possono aver avuto un'ernia del disco preesistente, magari asintomatica o gestita con terapie conservative, che si riacutizza o peggiora a causa dei cambiamenti fisici della gravidanza. Altre donne possono sviluppare un'ernia del disco proprio durante la gestazione, a causa del peso aggiuntivo, dei cambiamenti posturali o di un'attività fisica non adeguata. In alcuni casi, la compressione del nervo sciatico dovuta alla posizione fetale o all'aumento di volume dell'utero può simulare i sintomi di un'ernia del disco, ma è fondamentale una diagnosi accurata.
È importante sottolineare che la gravidanza con ernia del disco è una condizione considerata rara, e i dati scientifici indicano che meno del 15% di queste ernie provocano gravi deficit neurologici. In assenza di tali deficit, il ricorso all'intervento chirurgico è altrettanto raro.
Come cambia il corpo della donna in gravidanza
Diagnosi dell'Ernia del Disco
La diagnosi di ernia del disco inizia sempre con una raccolta dettagliata della storia clinica (anamnesi) e un esame fisico approfondito. Il medico valuterà la localizzazione del dolore, la sua modalità di insorgenza, la presenza di fattori che lo peggiorano o alleviano, e cercherà segni di deficit neurologici.
Gli esami strumentali sono indicati in casi specifici:
- Risonanza Magnetica (RM): È considerata il "gold standard" per la diagnosi di ernia del disco, poiché fornisce immagini dettagliate dei tessuti molli, permettendo di visualizzare con precisione l'ernia, la sua entità e la compressione nervosa.
- Tomografia Computerizzata (TC): Può essere utilizzata, soprattutto se la RM non è disponibile o controindicata. La TC fornisce immagini più dettagliate delle strutture ossee.
- Mielografia con TC: In casi selezionati, può essere utilizzata per ottenere informazioni dettagliate sul midollo spinale e sulle ossa circostanti.
- Elettromiografia (EMG): Questo esame funzionale misura l'attività elettrica dei muscoli e dei nervi, utile per valutare l'entità del danno nervoso.
Gli esami radiologici sono generalmente indicati se il dolore persiste per oltre 4-6 settimane nonostante la terapia conservativa, o se il sospetto clinico suggerisce una compromissione neurologica severa.
Gestione e Cura dell'Ernia del Disco in Gravidanza
L'obiettivo primario del trattamento dell'ernia del disco, sia in gravidanza che in altre condizioni, è il controllo del dolore, il recupero della funzionalità motoria e il ritorno alle normali attività quotidiane. Il pilastro della cura moderna è la gestione conservativa.
Terapie Conservativa
- Mantenersi Attivi: Si raccomanda di continuare le attività quotidiane entro i limiti del dolore. L'immobilità prolungata può peggiorare la situazione.
- Fisioterapia e Riabilitazione: Un percorso fisioterapico personalizzato è fondamentale. Può includere:
- Esercizi di Stabilizzazione del Core: Rafforzamento dei muscoli addominali e dorsali per supportare la colonna vertebrale.
- Stretching e Rieducazione Posturale Globale (RPG): Miglioramento della flessibilità e della postura.
- Idrokinesiterapia: Esercizi in acqua calda, che riducono il carico sulla colonna e facilitano il movimento.
- Osteopatia: Tecniche manuali mirate a ripristinare l'equilibrio biomeccanico del corpo.
- Pilates e Yoga: Attività che combinano movimento, respirazione e controllo muscolare per migliorare la postura e la stabilità.
- Terapie Fisiche:
- Ozonoterapia: Le infiltrazioni di ossigeno-ozono possono aiutare a ridurre l'infiammazione e la pressione sulle terminazioni nervose. È considerata una delle terapie più efficaci e consigliate.
- Laserterapia: Utilizza radiazioni luminose per accelerare la riparazione dei tessuti e ridurre il dolore e l'infiammazione. Durante la gravidanza, è importante escludere la zona pelvica e addominale e consultare uno specialista.
- Kinesio Tape: Nastro terapeutico elastico che, applicato sulla pelle, crea spazio e allevia le tensioni muscolari, migliorando la circolazione.
- Terapie Naturali:
- Impacchi Caldi o Freddi: L'applicazione di calore (piastra elettrica a bassa temperatura o borsa dell'acqua calda avvolta in un asciugamano) o freddo può alleviare il dolore muscolare.
- Impacchi di Argilla: L'argilla, applicata come impacco tiepido, ha proprietà antinfiammatorie e può aiutare a ridurre il dolore.
- Farmacologia (con cautela in gravidanza): L'uso di farmaci antidolorifici e antinfiammatori deve essere attentamente valutato dal medico curante, considerando la sicurezza per il feto. In alcuni casi, possono essere prescritti farmaci specifici o terapie infiltrative come le infiltrazioni epidurali di cortisonici, che sono utilizzate anche per alleviare il dolore da ernia del disco.
Gestione del Dolore Lombare in Gravidanza
Oltre alle terapie specifiche per l'ernia del disco, è possibile adottare strategie per alleviare il mal di schiena generale in gravidanza:
- Posizione del Sonno: Dormire su un fianco (preferibilmente il sinistro), con un cuscino tra le ginocchia, può aiutare ad alleggerire il peso sulla schiena e migliorare il comfort.
- Abbigliamento e Calzature: Indossare scarpe comode e con un buon supporto, ed evitare tacchi alti.
- Supporto Lombare: Utilizzare sedie con un buon supporto per la schiena o inserire un piccolo cuscino dietro la zona lombare quando si è seduti.
- Movimenti Graduali: Evitare movimenti bruschi quando ci si alza da una posizione sdraiata. Girarsi su un fianco prima di mettere le gambe a terra.
- Evitare Sollevamenti Pesanti: Non sollevare oggetti pesanti.
- Attività Fisica Moderata: Camminare è un'ottima attività, prestando attenzione a distribuire uniformemente il peso.
- Supporto Posturale: Se si deve stare in piedi a lungo, poggiare un piede su uno sgabello o una scatola per alleviare lo sforzo sulla schiena.
Terapie Manuali e Tecnologiche
- Massaggio in Gravidanza: Un massaggio specifico per gestanti può offrire numerosi benefici, alleviando tensioni muscolari, migliorando la circolazione e favorendo il drenaggio linfatico.
- Tecnologie di Riabilitazione: Alcuni centri utilizzano tecnologie avanzate, come quelle progettate dalla NASA, specificamente indicate per la riabilitazione della colonna vertebrale.
Chirurgia: Quando è Necessaria?
L'intervento chirurgico per l'ernia del disco è riservato ai casi più gravi, quando la terapia conservativa non ha portato miglioramenti significativi o in presenza di deficit neurologici severi o progressione della sintomatologia. Tecniche come la microdiscectomia o la discectomia percutanea permettono di asportare la parte erniata del disco con un intervento generalmente poco invasivo e un recupero post-operatorio rapido. Tuttavia, è importante ricordare che la chirurgia rimuove il frammento erniato, ma non sempre la causa sottostante che ha portato all'ernia.
Il Parto in Presenza di Ernia del Disco
La gestione del parto in una gravidanza con ernia del disco richiede una valutazione attenta da parte del team medico.
- Parto Vaginale: In generale, il parto vaginale è possibile anche in presenza di ernia del disco, a meno che il dolore invalidante e la limitazione della mobilità non rendano la posizione e gli sforzi del parto troppo difficili o rischiosi.
- Anestesia Epidurale: L'anestesia epidurale è solitamente possibile e può essere di grande aiuto nel gestire il dolore durante il travaglio e il parto. Le infiltrazioni epidurali, anche a base di cortisonici, sono a volte utilizzate per trattare il dolore da ernia del disco, quindi non sono controindicate in sala parto per questo motivo.
È fondamentale discutere apertamente con il proprio ginecologo e l'anestesista le proprie condizioni e le opzioni disponibili per garantire un parto il più sicuro e confortevole possibile.
Prevenzione e Consapevolezza
Sebbene non esista una garanzia di prevenzione al 100%, adottare uno stile di vita sano e consapevole può ridurre il rischio di sviluppare o aggravare un'ernia del disco. Mantenersi attivi, praticare regolarmente esercizi per rafforzare la muscolatura della schiena, mantenere un peso corporeo salutare, evitare il fumo e adottare posture corrette durante le attività quotidiane sono passi fondamentali.
In sintesi, la gravidanza con ernia del disco è una condizione che richiede un approccio multidisciplinare, con una stretta collaborazione tra la gestante, il ginecologo, il fisiatra, l'osteopata e, se necessario, il neurochirurgo spinale. Un'adeguata informazione, una diagnosi accurata e un piano di trattamento personalizzato sono le chiavi per affrontare al meglio questa sfida, garantendo il benessere della madre e del bambino.
tags: #gravidanza #con #ernia #al #disco

