La formazione di una nuova vita è un processo affascinante e complesso, che inizia ben prima dell'incontro tra ovocita e spermatozoo. L'evoluzione degli ovociti fecondati, dalla loro origine fino alle prime fasi dello sviluppo embrionale, è un viaggio biologico straordinario che merita di essere esplorato in dettaglio. Comprendere questo percorso non è solo una questione di curiosità scientifica, ma offre anche una prospettiva fondamentale per affrontare temi legati all'infertilità e alle tecniche di riproduzione assistita.
L'Origine dell'Ovocita: Un Patrimonio Predefinito
L'ovocita, la cellula germinale femminile nota anche come uovo, è al centro del processo riproduttivo. Il suo sviluppo e la sua maturazione sono fondamentali per la creazione di un nuovo individuo. Ogni donna nasce con un numero specifico e predeterminato di ovociti immagazzinati nelle ovaie. Alla nascita, questo numero si aggira tra 1 e 2 milioni di cellule ovocitarie. Già all'inizio della pubertà, tuttavia, questo numero subisce una drastica riduzione, scendendo a circa 300.000-500.000. Ogni mese, nel corso del ciclo mestruale, un ulteriore numero di questi preziosi gameti viene destinato alla degenerazione e all'eliminazione fisiologica da parte dell'organismo. Nell'arco della vita fertile di una donna, solo una piccola frazione, circa 400-500 ovociti, raggiungerà la completa maturazione e sarà rilasciata con l'ovulazione, pronta per un potenziale concepimento. Questo significa che il patrimonio ovocitario è una risorsa finita e non rinnovabile. Con il passare degli anni, la riserva ovarica si riduce costantemente sia in quantità che in qualità, portando infine alla menopausa, il momento in cui la donna non è più fertile.
Il patrimonio ovocitario femminile ha origine già durante la vita intrauterina. Attorno alla 24ª settimana di gravidanza, il numero di ovociti raggiunge il suo picco massimo, con circa 6 milioni di cellule. Queste cellule germinali primordiali, dopo essersi formate nel feto femminile, migrano verso le gonadi e si trasformano in oogoni. Gli oogoni si dividono attraverso il processo di mitosi, dando origine ai primordi degli ovociti, che si arrestano in uno stadio iniziale della meiosi.
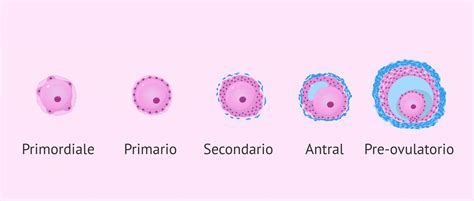
Follicologenesi: Il Percorso verso la Maturazione
Con l'inizio della pubertà e l'instaurarsi del ciclo mestruale, alcuni ovociti primari riprendono il processo meiotico all'interno dei follicoli ovarici. I follicoli sono strutture complesse composte da cellule che nutrono e proteggono l'ovocita. Questo processo, noto come follicologenesi, è guidato da ormoni e vede diverse fasi di sviluppo:
- Follicolo Primario: Immaturo, contiene l'ovocita primario circondato da cellule.
- Follicolo Pre-antrale: In fase di crescita, le cellule del follicolo primario si moltiplicano sotto l'influenza dell'ormone FSH (ormone follicolo-stimolante), continuando a circondare l'ovocita.
- Follicolo Antrale: In questa fase, si forma una cavità piena di liquido all'interno del follicolo, chiamata antrum. L'ovocita primario continua la sua maturazione.
- Follicolo di Graaf: Il follicolo maturo, pronto per l'ovulazione, prende questo nome.
Durante la sua maturazione, l'ovocita primario subisce una divisione cellulare meiotica. Grazie all'azione di glicoproteine chiamate gonadotropine, prodotte dall'ipofisi, l'ovocita primario riprende il processo maturativo. Questo include lo scambio di parti di cromosomi tra omologhi appaiati (crossing-over) e una prima divisione cellulare. Il risultato è la formazione di una cellula uovo matura e una seconda, piccola cellula inerte, nota come primo globulo polare, che contiene lo stesso quantitativo di DNA ma una quantità minima di citoplasma. L'ovocita maturo, ora chiamato ovocita secondario, è circondato da uno strato di cellule che formano la zona pellucida, una membrana protettiva fondamentale nei mammiferi.
L'ovocita secondario è pronto per essere fecondato quando viene rilasciato dall'ovaio durante l'ovulazione e trasportato nelle tube di Falloppio. L'ovulazione avviene generalmente intorno al 14° giorno di un ciclo mestruale di 28 giorni.
La Fecondazione: L'Incontro che dà Inizio a Tutto
La fecondazione è l'evento cruciale che segna l'inizio dello sviluppo embrionale. Avviene solitamente nelle tube di Falloppio, dove uno spermatozoo incontra l'ovocita. Nei testicoli maschili vengono prodotti miliardi di spermatozoi, ma solo uno di essi, dopo l'eiaculazione, riuscirà a superare le barriere protettive dell'ovulo: la corona radiata e la zona pellucida.
Una volta che uno spermatozoo ha penetrato la membrana esterna dell'ovulo, il processo di fecondazione è completo. L'ovocita secondario, che si era arrestato in una fase della meiosi, completa la sua seconda divisione meiotica, producendo un secondo globulo polare. A questo punto, i due pronuclei - uno contenente il patrimonio genetico materno (23 cromosomi) e l'altro quello paterno (23 cromosomi) - si fondono, ricostituendo il corretto numero di cromosomi (46) nella nuova cellula, chiamata zigote. Questo zigote rappresenta la prima cellula di un nuovo individuo.
È importante notare che, in rare circostanze, possono essere rilasciati più ovuli durante un ciclo mestruale. Se più ovuli vengono fecondati da spermatozoi diversi, si può verificare una gravidanza gemellare bi-ovulare (fraterna).
Come nasce un essere umano: l'incredibile percorso dalla fecondazione al parto
Dallo Zigote alla Blastocisti: Le Prime Divisioni Cellulari
Dopo la formazione dello zigote, inizia una rapida sequenza di divisioni cellulari, note come segmentazione. Lo zigote, mentre si sposta lungo la tuba di Falloppio verso l'utero, si divide ripetutamente.
- Segmentazione Iniziale: Lo zigote si divide in due cellule, poi in quattro, otto e così via.
- Morula: Dopo circa 3-4 giorni dalla fecondazione, l'embrione raggiunge uno stadio di "morula", una palla compatta di cellule che ricorda l'aspetto di una mora.
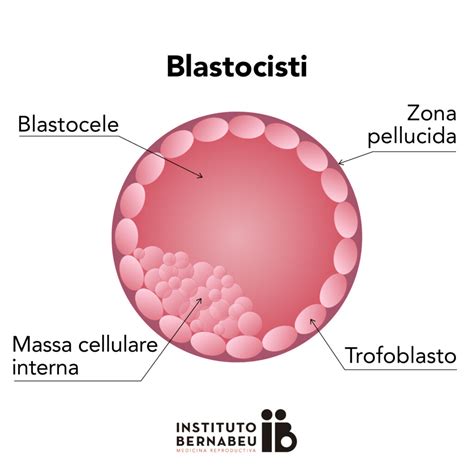
- Blastocisti: Continuando a dividersi, la morula si trasforma gradualmente in una "blastocisti", generalmente entro cinque-sei giorni dalla fecondazione. La blastocisti è una struttura sferica cava caratterizzata dalla presenza di una cavità interna piena di liquido, chiamata blastocele.
Nella blastocisti si distinguono due popolazioni cellulari principali:
- Trofoblasto (o Trophectoderma): Lo strato cellulare esterno, che darà origine alla placenta e alle membrane extraembrionali.
- Embrioblasto: Un gruppo di cellule interne, che si svilupperà nell'embrione vero e proprio.
La dimensione dell'ovocita, circa 100 micron (un decimo di millimetro), lo rende la cellula più grande dell'organismo umano, ma è la sua capacità di trasformazione a renderlo così straordinario.
L'Impianto: L'Aderenza all'Utero
Circa 6 giorni dopo la fecondazione, la blastocisti raggiunge la cavità uterina e inizia il processo di impianto. Questo avviene solitamente nella parte superiore dell'endometrio, la mucosa che riveste internamente l'utero. L'impianto è un processo complesso in cui la blastocisti si attacca alla parete uterina e penetra gradualmente nei tessuti endometriali. Questo processo è fondamentale per stabilire la connessione tra madre ed embrione.
L'impianto è supportato da fattori ormonali e molecolari:
- Fattori Ormonali: L'ormone progesterone, prodotto dal corpo luteo nell'ovaio dopo l'ovulazione, aumenta lo spessore dell'endometrio e stimola la produzione di sostanze chimiche che favoriscono l'adesione embrionale. La Gonadotropina Corionica Umana (hCG), un ormone prodotto dall'embrione dopo l'annidamento, segnala al corpo luteo di continuare a produrre progesterone, essenziale per evitare il rigetto immunitario dell'embrione da parte della madre.
- Fattori Molecolari: Molecole di adesione come le selectine giocano un ruolo cruciale nell'attaccamento della blastocisti all'endometrio.
L'impianto si completa generalmente entro 9-10 giorni dalla fecondazione. A questo punto, la blastocisti è considerata un embrione in via di sviluppo, circondato da membrane che formeranno il sacco amniotico.
Le Prime Fasi dello Sviluppo Embrionale: Differenziazione e Formazione dei Tessuti
Una volta impiantato, l'embrione entra in una fase di rapida differenziazione cellulare e organizzazione tissutale. Le prime 9 settimane di gravidanza sono particolarmente delicate, durante le quali l'ambiente uterino gioca un ruolo cruciale nel corretto sviluppo e differenziamento dei tessuti e degli organi.
- Formazione del Disco Embrionale Bilaminare (Settimana 2): Le cellule dell'embrioblasto si organizzano in due strati distinti: l'epiblasto e l'ipoblasto. Questi strati daranno origine ai primi tessuti e organi dell'embrione.
- Inizio della Gastrulazione (Settimane 2-3): Questo è un processo fondamentale attraverso cui si formano i tre strati germinativi principali dell'embrione:
- Ectoderma: Lo strato più esterno, che darà origine al sistema nervoso, alla pelle, ai capelli e alle unghie.
- Mesoderma: Lo strato intermedio, che formerà i muscoli, le ossa, il sistema circolatorio e gli organi riproduttivi.
- Endoderma: Lo strato più interno, che formerà il rivestimento del sistema digerente, del sistema respiratorio e di altri organi interni.
Un Viaggio Settimana per Settimana: Dalla Settimana 3 alla Settimana 11
Le prime settimane di gravidanza sono caratterizzate da trasformazioni rapide e significative nell'embrione e nel corpo materno.
- Settimane 3-4: L'embrione inizia a sviluppare il tubo neurale, precursore del sistema nervoso centrale. Si formano le prime cellule cardiache e il cuore inizia a battere. Iniziano a delinearsi le strutture che diventeranno gli occhi e le orecchie.
- Settimane 5-6: Compaiono i primi abbozzi degli arti superiori e inferiori. Il cuore e il sistema circolatorio continuano a svilupparsi. Inizia a formarsi l'apparato digerente.
- Settimane 7-8: L'embrione sta assumendo un aspetto più umano e si avvicina alla fase fetale. Si formano le dita delle mani e dei piedi. I reni iniziano a funzionare e l'embrione inizia a produrre urina nell'ambiente amniotico.
- Settimane 9-11: A partire da questo momento, si parla di sviluppo fetale. Gli organi interni continuano a maturare. Il viso si sviluppa ulteriormente, con l'apertura degli occhi e la formazione delle orecchie e delle narici. Le dita delle mani e dei piedi iniziano a mostrare le unghie in formazione. Il sistema nervoso continua la sua rapida evoluzione, con la produzione di nuovi neuroni e la formazione del midollo spinale. Il feto può compiere movimenti involontari, sebbene non ancora percepibili dalla madre. Il cuore è completamente formato e batte regolarmente. Il fegato inizia a produrre bile e i reni filtrano l'urina. Il sistema circolatorio si perfeziona, con il cuore che pompa sangue ossigenato e nutrienti ai tessuti fetali.
A 11 settimane di gravidanza, il feto ha una struttura fisica più definita e le parti del corpo iniziano ad assumere la loro forma. Questo periodo è particolarmente emozionante per le coppie, soprattutto quando, attraverso esami strumentali, è possibile ascoltare il battito cardiaco del feto.
L'Importanza dei Nutrienti nello Sviluppo Embrio-Fetale
Durante le prime 9 settimane di gravidanza, numerosi fattori influenzano lo sviluppo dell'embrione e causano modifiche fisiologiche nel corpo materno. In questa fase cruciale, alcuni nutrienti giocano un ruolo essenziale nel favorire il corretto sviluppo embrio-fetale, nell'attività placentare e nella regolazione del flusso sanguigno. Studi recenti, come quello pubblicato dalla SUNY Downstate University di New York sulla rivista Nutrients, sottolineano l'importanza dei folati e delle vitamine del gruppo B nello sviluppo neurologico, che prosegue dal periodo fetale fino all'età adulta.
La Fecondazione Assistita: Un Supporto per il Concepimento
Quando il concepimento naturale incontra difficoltà, le tecniche di fecondazione assistita offrono un supporto prezioso. In un laboratorio di fecondazione assistita, gli ovociti fecondati vengono mantenuti in coltura, un ambiente di crescita controllato, per un periodo che varia da 2 a 5 giorni.
Le metodiche più comuni includono:
- Inseminazione Intrauterina (IUI): Gli spermatozoi vengono introdotti direttamente nell'utero femminile durante il periodo ovulatorio.
- Fecondazione In Vitro (FIVET): Gli ovociti vengono prelevati e fecondati in laboratorio con gli spermatozoi. Gli embrioni sviluppati vengono poi trasferiti nell'utero.
- Iniezione Intracitoplasmatica di Spermatozoo (ICSI): Un singolo spermatozoo viene iniettato direttamente nell'ovocita maturo per favorire la fecondazione.
Tuttavia, anche in contesti di fecondazione assistita, possono verificarsi blocchi dello sviluppo embrionale. Dal 10 al 15% degli embrioni ottenuti in vitro presentano uno stato di blocco di divisione. Circa il 40% delle coppie sottoposte a trattamenti di fecondazione assistita mostra almeno un embrione bloccato per ciclo. Le alterazioni cromosomiche embrionali sono tra i fattori più importanti che causano questo fenomeno.
La Coltura Embrionale in Laboratorio: Progressi Tecnologici
Le tecniche di coltura degli embrioni, in particolare allo stadio di blastocisti, sono state oggetto di significativi miglioramenti tecnologici. L'evoluzione dai semplici incubatori e microscopi delle origini ai moderni sistemi di monitoraggio "time-lapse" ha trasformato i laboratori di Procreazione Medicalmente Assistita (PMA). I terreni di coltura, da miscele aspecifiche, sono diventati formulazioni sempre più sofisticate, in grado di mimare le condizioni fisiologiche.
Un progresso notevole riguarda la composizione dell'atmosfera degli incubatori. Studi hanno dimostrato che una tensione parziale di CO2 al 5%, più vicina alle condizioni di ipossia presenti in vivo, è nettamente superiore alla precedente concentrazione del 20% per la coltura allo stadio di blastocisti, migliorando significativamente i tassi di successo della PMA.
Dalla Teoria alla Pratica: La Nascita di Louise Brown
La storia della fecondazione in vitro è segnata da tappe fondamentali. Il 25 luglio 1978, Louise Joy Brown divenne la prima bambina a nascere grazie a questa tecnica rivoluzionaria, un evento che aprì nuove speranze per le coppie con problemi di infertilità.
La Fertilità Femminile: Un Equilibrio Delicato
La fertilità femminile è strettamente legata al patrimonio ovocitario, una risorsa che diminuisce progressivamente nel corso degli anni. La comprensione di questi processi biologici è essenziale per affrontare con consapevolezza le sfide legate alla riproduzione e per sfruttare al meglio le potenzialità offerte dalla medicina riproduttiva. Rivolgersi a centri per la fertilità altamente specializzati è fondamentale per ricevere il supporto e le cure necessarie in percorsi di fecondazione assistita o per la crioconservazione degli ovociti.
tags: #evoluzione #ovociti #fecondati

