La placenta previa rappresenta una delle complicanze ostetriche più delicate che possono presentarsi durante la gravidanza. Si verifica quando la placenta, l'organo essenziale che nutre e sostiene il feto, si impianta in una posizione anomala nella parte inferiore dell'utero, arrivando a coprire, parzialmente o totalmente, l'orifizio uterino interno, ovvero l'ingresso al canale del parto. Questa condizione, sebbene non estremamente comune, richiede un'attenta gestione e monitoraggio per garantire la salute sia della madre che del bambino.
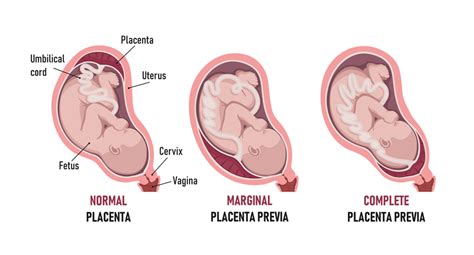
Comprendere la Placenta Previa: Definizione e Incidenza
Normalmente, la placenta si sviluppa nella parte superiore o laterale dell'utero, una posizione che non ostacola il passaggio del feto durante il parto naturale. Nella placenta previa, invece, l'impianto avviene nel segmento uterino inferiore. Questa localizzazione può variare in gravità, dando origine a diverse classificazioni:
- Placenta previa laterale (o bassa): La placenta si trova nella parte inferiore dell'utero ma non copre l'orifizio uterino interno, rimanendo distante almeno 2 cm da esso. Questa è considerata la situazione meno grave, poiché l'ostruzione al canale del parto è minima o assente.
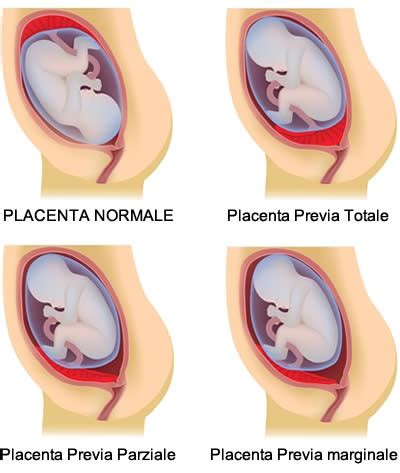
- Placenta previa marginale: La placenta raggiunge il margine dell'orifizio uterino interno, distando meno di 2 cm da esso. In questo caso, la placenta è più vicina e potrebbe rappresentare un ostacolo parziale al parto.
- Placenta previa parziale: La placenta copre parzialmente l'orifizio uterino interno.
- Placenta previa totale (o centrale): La placenta ricopre completamente l'orifizio uterino interno. Questa è la forma più grave e potenzialmente problematica, che necessita di un controllo medico più stringente.
L'incidenza della placenta previa è stimata intorno a 1 parto su 800, o circa lo 0.28% delle gravidanze singole, che può salire allo 0.39% nelle gravidanze gemellari. È importante notare che una placenta bassa diagnosticata nel secondo trimestre (visibile in ecografia in circa il 2% delle gestanti) si risolve spontaneamente in oltre il 90% dei casi prima del parto, con la placenta che "risale" verso la parte superiore dell'utero man mano che questo cresce e si espande. La vera condizione di placenta previa assume significato clinico solo nel terzo trimestre.
Cause e Fattori di Rischio della Placenta Previa
Le cause esatte della placenta previa non sono completamente comprese, ma si ritiene che siano legate a un'anomalia durante il processo di formazione e impianto della placenta. Diversi fattori possono aumentare il rischio di sviluppare questa condizione:
- Precedenti gravidanze: Aver avuto precedenti gravidanze aumenta la probabilità.
- Parto cesareo pregresso: Questo è uno dei fattori di rischio più significativi. L'incisione chirurgica nel segmento uterino inferiore, una zona che tende ad assottigliarsi e dilatarsi a fine gravidanza, può creare un'area di cicatrizzazione dove la placenta tende a impiantarsi nelle gravidanze successive. L'incidenza aumenta con il numero di parti cesarei subiti.
- Anomalie strutturali dell'utero: La presenza di fibromi uterini o altre anomalie strutturali possono influenzare l'impianto placentare.
- Interventi chirurgici sull'utero: Procedure come la miomectomia (asportazione di fibromi) o dilatazioni e raschiamenti (D e C) ripetuti possono aumentare il rischio.
- Fumo: Il fumo di sigaretta è associato a un aumentato rischio di placenta previa.
- Gravidanza plurima: Avere gemelli, triplette o feti multipli incrementa la probabilità.
- Età materna avanzata: Le donne di età più avanzata tendono ad avere un rischio leggermente maggiore.
Sintomi: Il Sanguinamento Indolore come Campanello d'Allarme
La placenta previa può essere asintomatica e venire scoperta casualmente durante un'ecografia di routine nel secondo trimestre. Tuttavia, il sintomo più caratteristico, che solitamente si manifesta nel terzo trimestre di gravidanza (spesso tra la 28ª e la 34ª settimana, con picco intorno alla 34ª), è un sanguinamento vaginale indolore.
Il sangue perso è tipicamente di colore rosso vivo e la quantità può variare da lieve a profusa, arrivando a mettere a repentaglio la vita della madre e del feto. A differenza del distacco di placenta, il sanguinamento da placenta previa non è solitamente associato a dolore o contrazioni uterine, a meno che non si verifichi un distacco placentare concomitante o che il sanguinamento stesso non induca contrazioni.
Altri sintomi, meno comuni ma possibili, includono:
- Contrazioni uterine: Presenti in circa il 25% dei casi, possono assomigliare a quelle del travaglio.
- Feto in posizione anomala: La presenza della placenta nella parte inferiore dell'utero può impedire al feto di assumere la normale posizione cefalica, portando a presentazioni anomale come la podalica o trasversa (osservata in circa il 15% dei casi).
È fondamentale distinguere il sanguinamento da placenta previa da altre cause di emorragia nel terzo trimestre, come il distacco di placenta (abruptio placentae), dove la placenta si stacca prematuramente dalla parete uterina, causando dolore e sofferenza fetale.
Placenta bassa - Placenta previa, animazione
Diagnosi: Il Ruolo Cruciale dell'Ecografia
La diagnosi di placenta previa si basa principalmente sull'ecografia.
- Ecografia transaddominale: È l'esame di elezione, eseguito solitamente tra la 19ª e la 21ª settimana di gravidanza (ecografia morfologica) e nel terzo trimestre per confermare la posizione placentare.
- Ecografia transvaginale: In caso di dubbi o per una maggiore accuratezza, può essere eseguita un'ecografia transvaginale, con l'uso di una piccola sonda inserita in vagina. Questo esame è molto attendibile, ma va eseguito con cautela per evitare di provocare sanguinamento.
- Risonanza Magnetica Nucleare (RMN): Raramente utilizzata, può fornire ulteriori dettagli sulla posizione della placenta, specialmente in casi complessi.
È importante escludere i falsi positivi. Le ecografie eseguite nella prima metà della gravidanza possono mostrare una placenta bassa, ma questa tende a "risalire" con la crescita uterina. Anche una vescica piena può alterare temporaneamente l'anatomia uterina, dando un'impressione errata di placenta previa.
In presenza di sanguinamento vaginale, l'esplorazione vaginale e la visita con speculum vengono evitate o eseguite con estrema cautela per non peggiorare l'emorragia. Il medico monitorerà attentamente la frequenza cardiaca fetale per valutare l'eventuale presenza di distress fetale (sofferenza fetale dovuta a insufficiente apporto di ossigeno).
Conseguenze e Rischi per Madre e Feto
La placenta previa comporta una serie di rischi sia per la madre che per il feto:
Rischi per il Feto:
- Restrizione della crescita intrauterina (IUGR): Il feto potrebbe non crescere come previsto a causa di un insufficiente apporto di ossigeno e nutrienti.
- Posizione anomala: Come menzionato, la placenta previa può impedire al feto di assumere la posizione cefalica, aumentando la necessità di un parto cesareo.
- Vasi previi: I vasi sanguigni che collegano il cordone ombelicale alla placenta possono trovarsi vicino all'apertura cervicale e bloccare l'uscita del feto o lacerarsi durante il parto, causando emorragia fetale.
- Parto prematuro: Se il sanguinamento diventa grave o se sorgono complicazioni, potrebbe essere necessario indurre il parto prima del termine, con i rischi associati alla prematurità (problemi respiratori, neurologici, ecc.).
- Distress fetale: La perdita di sangue materna può compromettere l'apporto di ossigeno al feto, portando a sofferenza fetale.
Rischi per la Madre:
- Emorragia grave e potenzialmente fatale: La perdita di sangue profusa è il rischio principale, che può portare a shock ipovolemico e richiedere trasfusioni di sangue.
- Necessità di parto cesareo: Nella maggior parte dei casi, la placenta previa richiede un parto cesareo, con tutti i rischi associati a questo intervento chirurgico.
- Placenta accreta: Le donne che hanno avuto una placenta previa e un precedente parto cesareo hanno un rischio aumentato di sviluppare placenta accreta, una condizione in cui la placenta si impianta troppo profondamente nella parete uterina, rendendo difficile la sua rimozione e potendo causare emorragie gravi post-partum. La placenta accreta fa parte dello "spettro della placenta accreta", che include diverse gradazioni di adesione anomala.
- Isterectomia: In casi di emorragia incontrollabile o complicanze legate alla placenta accreta, potrebbe essere necessaria la rimozione dell'utero (isterectomia).
Gestione e Trattamento della Placenta Previa
La gestione della placenta previa è attentamente personalizzata e dipende da diversi fattori, tra cui l'età gestazionale, la gravità del sanguinamento, la posizione esatta della placenta, la salute materna e fetale.
Ricovero e Modifica dell'Attività:
Se il sanguinamento è minimo e si verifica prima delle 36 settimane di gestazione, la raccomandazione è spesso il ricovero ospedaliero. Questo permette un monitoraggio costante della madre e del feto e un intervento rapido in caso di peggioramento. Alla gestante viene solitamente consigliato il riposo, limitando le attività fisiche e sessuali, che potrebbero indurre ulteriore sanguinamento. Se il sanguinamento si interrompe, la donna può essere dimessa, a condizione che possa raggiungere rapidamente l'ospedale in caso di necessità.
Somministrazione di Corticosteroidi:
Se il parto prematuro è un'eventualità probabile (solitamente prima delle 34 settimane di gestazione), possono essere somministrati corticosteroidi alla madre per accelerare la maturazione dei polmoni fetali, riducendo il rischio di complicanze respiratorie nel neonato.
Parto:
La modalità e il momento del parto sono decisioni cruciali:
- Parto cesareo programmato: Nella maggior parte dei casi di placenta previa, soprattutto totale o parziale, è necessario un parto cesareo. Questo viene generalmente programmato intorno alla 36ª-37ª settimana di gestazione, se il sanguinamento si è arrestato e le condizioni materne e fetali sono stabili.
- Parto cesareo d'urgenza: Se si verifica un sanguinamento abbondante e inarrestabile, anomalie nella frequenza cardiaca fetale, o un calo critico della pressione sanguigna materna, il parto cesareo deve essere eseguito immediatamente, a prescindere dall'età gestazionale.
- Parto vaginale: In casi selezionati di placenta previa laterale (dove la placenta dista più di 2 cm dall'orifizio cervicale) e con presentazione cefalica del feto, un parto vaginale potrebbe essere considerato, ma spesso si preferisce il cesareo per sicurezza. La decisione finale spetta al ginecologo, valutando attentamente tutti i fattori.
Gestione del Sanguinamento:
Le pazienti con emorragie significative possono necessitare di trasfusioni di sangue. Le donne con sangue Rh negativo riceveranno immunoglobuline Rho(D) per prevenire la malattia emolitica del feto.
Prevenzione e Considerazioni Future
Attualmente, non esistono misure specifiche per prevenire la placenta previa. Tuttavia, è possibile ridurre i fattori di rischio modificabili, come evitare il fumo durante la gravidanza. Inoltre, la decisione di sottoporsi a un parto cesareo dovrebbe essere basata su rigorose indicazioni mediche, evitando procedure non necessarie che potrebbero aumentare il rischio in gravidanze future.
Le donne che hanno avuto una placenta previa in una gravidanza possono affrontarne altre. Tuttavia, è fondamentale una attenta valutazione e un piano di gestione personalizzato per ogni successiva gravidanza, tenendo conto dei rischi aumentati, in particolare se è stato effettuato un parto cesareo.

La placenta previa è una condizione che richiede vigilanza medica costante. Una diagnosi precoce, un monitoraggio attento e una gestione appropriata sono essenziali per garantire il miglior esito possibile per madre e bambino.

