L'ematoma epidurale rappresenta una delle lesioni intracraniche più critiche e potenzialmente letali, richiedendo un'identificazione rapida e una gestione tempestiva. Questa condizione, spesso associata a traumi cranici, si manifesta come un accumulo di sangue nello spazio epidurale, lo spazio tra la dura madre e la superficie interna del cranio. La sua natura insidiosa, data la possibilità di un intervallo di latenza tra il trauma e la comparsa dei sintomi, sottolinea l'importanza cruciale delle tecniche di imaging avanzate per una diagnosi accurata e tempestiva.
Caratteristiche Radiologiche dell'Ematoma Epidurale
La tomografia computerizzata (TC) è lo strumento diagnostico di elezione per l'identificazione degli ematomi epidurali. La classica presentazione radiologica di un ematoma epidurale su una scansione TC è quella di una lesione biconvessa, a forma di lente, con margini ben definiti e iperdensità che indicano la presenza di sangue fresco. È importante notare che questa forma caratteristica è dovuta alla natura del sanguinamento e alla limitata capacità di espansione dello spazio epidurale, confinato dalla dura madre da un lato e dalla superficie interna del cranio dall'altro.
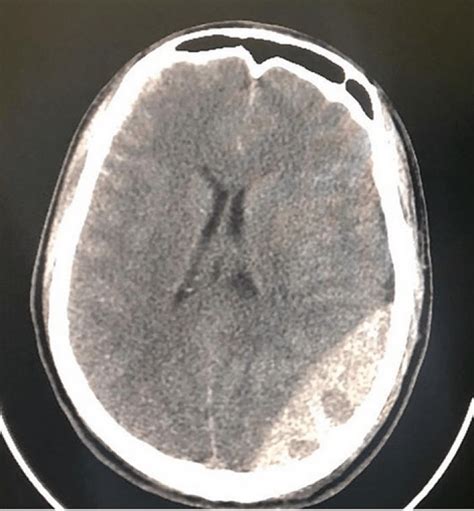
In molti casi, l'ematoma epidurale è strettamente correlato a una frattura cranica sottostante. La frattura agisce come punto di origine del sanguinamento, lacerando vasi sanguigni ad alta pressione. La TC è in grado di visualizzare sia l'ematoma che la frattura associata, fornendo informazioni cruciali sulla meccanica del trauma e sulla potenziale fonte del sanguinamento. La correlazione tra frattura e ematoma è un elemento chiave nella valutazione della gravità e della prognosi del paziente.
Etiologia e Meccanismi Patogenetici
La causa più comune di ematoma epidurale è la rottura di un'arteria, in particolare l'arteria meningea centrale. Questo vaso sanguigno, che scorre lungo la superficie interna della dura madre, è particolarmente vulnerabile a lesioni dovute a traumi diretti al cranio, specialmente nella regione temporale. La rottura dell'arteria meningea centrale porta a un sanguinamento rapido e abbondante, poiché questo vaso è sotto pressione arteriosa.
Il sanguinamento può anche originare da vene o seni venosi durali, sebbene questo sia meno comune e generalmente associato a una progressione più lenta dell'ematoma. La localizzazione più frequente di questi ematomi è nella regione temporale, ma possono verificarsi anche in altre aree del cranio, come la regione parietale, frontale o occipitale.
Un aspetto fondamentale da considerare è il "tempo di latenza". L'ematoma epidurale può svilupparsi con un intervallo di tempo variabile tra il trauma cranico iniziale e la comparsa dei sintomi neurologici. Questo intervallo può variare da poche ore a diversi giorni. Durante questo periodo, l'ematoma può espandersi gradualmente, esercitando pressione sul tessuto cerebrale sottostante. La comprensione di questo intervallo di latenza è vitale per la gestione clinica, poiché i pazienti possono inizialmente presentarsi con sintomi lievi o assenti, per poi deteriorarsi rapidamente.
Occasionalmente, un ematoma epidurale può verificarsi in assenza di un trauma cranico evidente o in associazione a condizioni mediche preesistenti. Queste includono coagulopatie, ovvero disturbi della coagulazione del sangue che aumentano il rischio di sanguinamento, o malformazioni vascolari, come aneurismi o angiomi, che possono rompersi spontaneamente o a seguito di un trauma minore.
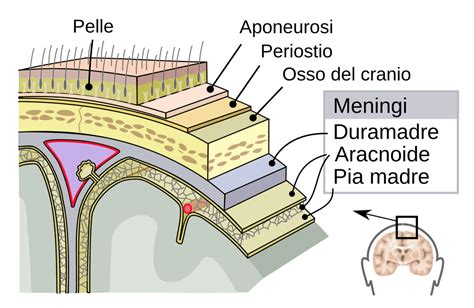
Anatomia della Dura Madre e la Zona di Marchand
Per comprendere appieno la patogenesi dell'ematoma epidurale, è utile esaminare l'anatomia della dura madre e le sue interazioni con il cranio. La dura madre è il più esterno dei tre meningi, le membrane che rivestono il cervello e il midollo spinale. Nello spazio epidurale, la dura madre aderisce strettamente alla superficie interna del cranio. Tuttavia, in determinate aree, questa aderenza è meno salda, creando zone dove la separazione tra dura madre e osso è più agevole.
Una di queste aree, particolarmente rilevante per gli ematomi epidurali temporali, è denominata "zona di Marchand". Questa zona anatomica si estende dalla falce cerebrale (una piega della dura madre che separa gli emisferi cerebrali) alle piccole ali dello sfenoide e al margine superiore della rocca petrosa dell'osso temporale. Essa rappresenta una regione dove la dura madre può essere più facilmente scollata dall'osso, facilitando la formazione e l'espansione di un ematoma epidurale in caso di sanguinamento.
La localizzazione degli ematomi epidurali può variare, ma la regione temporale è frequentemente interessata a causa della presenza dell'arteria meningea centrale e della vulnerabilità dell'osso temporale alle fratture. Tuttavia, queste raccolte ematiche possono anche verificarsi in altre aree, come la regione occipitale, dove la dura madre si fissa al margine interno dell'osso occipitale, e in prossimità della protuberanza occipitale interna.
Manifestazioni Cliniche e Diagnosi
Le manifestazioni cliniche di un ematoma epidurale possono essere estremamente variabili e dipendono da diversi fattori, tra cui la dimensione dell'ematoma, la velocità di espansione, la pressione esercitata sul cervello e la localizzazione. Come accennato, un segno distintivo è l'"intervallo lucido", durante il quale il paziente può apparire relativamente illeso subito dopo il trauma, per poi sviluppare un rapido deterioramento neurologico.
I sintomi comuni includono:
- Cefalea intensa: Spesso descritta come un dolore lancinante e insopportabile.
- Vomito: Può essere presente, soprattutto se la pressione intracranica aumenta significativamente.
- Alterazioni dello stato di coscienza: Dal torpore alla perdita di coscienza, fino al coma.
- Deficit neurologici focali: Come debolezza o paralisi di un lato del corpo (emiparesi), difficoltà nel linguaggio (afasia) o alterazioni della sensibilità, a seconda dell'area cerebrale compressa.
- Convulsioni: Possono verificarsi a causa dell'irritazione del tessuto cerebrale.
- Midriasi (dilatazione pupillare) ipsilaterale: Se l'ematoma comprime il nervo oculomotore (III nervo cranico), la pupilla dallo stesso lato dell'ematoma può dilatarsi e non rispondere alla luce. Questo è un segno di erniazione cerebrale imminente e rappresenta un'emergenza medica assoluta.
La diagnosi precoce è fondamentale. Oltre alla TC, la risonanza magnetica (RM) può fornire dettagli anatomici ancora maggiori, soprattutto per valutare l'estensione del danno cerebrale associato. Tuttavia, la TC rimane il metodo più rapido e accessibile in contesti di emergenza.
Come interpretare la TC dell'encefalo - parte 2 (sangue e cisterne)
Gestione Terapeutica
Il trattamento dell'ematoma epidurale dipende principalmente dalla sua dimensione, dalla presenza di sintomi neurologici e dalla velocità di espansione.
Gestione Conservativa: In presenza di ematomi epidurali molto piccoli, asintomatici e senza segni di espansione, un approccio conservativo con stretto monitoraggio neurologico e ripetute valutazioni radiologiche può essere considerato. Questo approccio è tuttavia raro e riservato a casi selezionati.
Intervento Chirurgico: La maggior parte degli ematomi epidurali sintomatici o di dimensioni significative richiede un intervento chirurgico di urgenza. L'obiettivo principale della chirurgia è la rimozione dell'ematoma per alleviare la pressione sul cervello e prevenire ulteriori danni. L'intervento più comune è la craniotomia, un'apertura chirurgica del cranio, seguita dall'evacuazione dell'ematoma e dall'emostasi (controllo del sanguinamento). La tecnica chirurgica specifica può variare a seconda della localizzazione e delle dimensioni dell'ematoma.
La prognosi di un ematoma epidurale è generalmente buona se diagnosticato e trattato tempestivamente. Tuttavia, i pazienti che presentano un rapido deterioramento neurologico prima del trattamento, o che hanno ematomi di grandi dimensioni che causano danni cerebrali significativi, possono avere una prognosi peggiore. L'età del paziente, la presenza di altre lesioni cerebrali associate e le condizioni mediche preesistenti giocano anch'esse un ruolo importante nell'esito clinico.
La riabilitazione post-operatoria è spesso necessaria per aiutare i pazienti a recuperare da eventuali deficit neurologici residui. Questo può includere fisioterapia, terapia occupazionale e logopedia.
È fondamentale ribadire che le informazioni qui presentate non costituiscono consiglio medico e non sostituiscono la valutazione da parte di professionisti sanitari qualificati. La diagnosi e il trattamento di un ematoma epidurale sono procedure mediche complesse che richiedono un'esperienza specialistica.
tags: #ematoma #epidurale #radiopaedia

