Il diabete gestazionale è una condizione che si manifesta per la prima volta durante la gravidanza, senza che la donna ne sia mai stata affetta in precedenza. Questa forma di diabete mellito, diagnosticata per la prima volta in stato di gravidanza, colpisce circa il 7% delle gestazioni e può comportare rischi sia per la madre che per il nascituro. La sua gestione efficace, attraverso una diagnosi precoce e un'adeguata assistenza medica, è fondamentale per garantire un decorso sereno della gravidanza e un futuro sano per entrambi.
Comprendere il Diabete Gestazionale
Il diabete gestazionale è una forma di alterazione del metabolismo del glucosio che insorge specificamente durante il periodo della gestazione. Questo accade perché, con l'avanzare della gravidanza, la placenta secerne una serie di ormoni che contrastano l'azione dell'insulina, l'ormone che regola i livelli di zucchero nel sangue. Questa resistenza all'insulina porta a un aumento della glicemia, ovvero dei valori di glucosio nel sangue.

È importante distinguere il diabete gestazionale dal diabete pre-gestazionale, che si verifica quando una donna con una diagnosi preesistente di diabete rimane incinta. Sebbene la sostanza sia la stessa - un'alterazione dell'insulina che causa un aumento della glicemia - la differenza risiede nel momento della sua insorgenza.
Fisiologia della Resistenza all'Insulina in Gravidanza
Durante la gravidanza, il corpo femminile subisce profondi cambiamenti ormonali per supportare lo sviluppo della placenta e del feto. Tra questi, la produzione di ormoni come il lattogeno placentare umano (hPL), il cortisolo e il progesterone aumenta significativamente. Questi ormoni hanno un effetto "contro-insulare", ovvero ostacolano l'azione dell'insulina prodotta dal pancreas materno. Questo fenomeno, in una certa misura, è fisiologico e mira a garantire un adeguato apporto di glucosio al feto. Tuttavia, in alcune donne, questa resistenza all'insulina diventa eccessiva, portando a un aumento patologico della glicemia.
Sintomi: Spesso Silenzioso Ma Riconoscibile
Una delle caratteristiche più insidiose del diabete gestazionale è la sua sintomatologia spesso poco evidente o del tutto assente. Questo può portare a una sottovalutazione della condizione, rendendo la diagnosi un processo che si basa più sull'identificazione di fattori di rischio e su screening specifici piuttosto che sulla percezione diretta dei sintomi da parte della donna.
Tuttavia, in alcuni casi, possono manifestarsi sintomi aspecifici che, sebbene non patognomonici del diabete gestazionale, meritano attenzione:
- Aumento della necessità di urinare: La glicemia elevata può portare a un aumento della filtrazione renale e, di conseguenza, a una maggiore produzione di urina.
- Aumento della sete: La perdita di liquidi dovuta alla diuresi aumentata può indurre una sensazione di sete persistente.
- Aumento dell'appetito: Nonostante l'elevato apporto di zuccheri, il corpo potrebbe non riuscire a utilizzarli efficacemente per produrre energia, portando a una sensazione di fame.
- Affaticamento: La difficoltà nell'utilizzare il glucosio come fonte di energia può manifestarsi con una sensazione di stanchezza generalizzata.
- Offuscamento della vista: Livelli elevati di glicemia possono influenzare temporaneamente la capacità del cristallino dell'occhio di adattarsi, causando una visione offuscata.
- Infezioni frequenti: L'iperglicemia può compromettere il sistema immunitario, rendendo la donna più suscettibile a infezioni, in particolare quelle del tratto urinario e le infezioni vaginali.
È fondamentale notare che questi sintomi possono essere attribuiti anche ad altre cause comuni in gravidanza, il che rafforza l'importanza di un approccio diagnostico basato su esami specifici.
Diagnosi: Identificare la Condizione per Gestirla
La diagnosi del diabete gestazionale si basa su specifici test di screening e, se necessario, su test diagnostici più approfonditi. A livello internazionale, non esiste un consenso univoco sui metodi esatti per la diagnosi, con variazioni nei protocolli di screening, nella quantità di glucosio utilizzata, nei tempi di misurazione e nei valori soglia.
Screening Iniziale e Test di Carico
Il primo passo nella diagnosi è spesso uno screening iniziale. In Italia, un metodo diffuso prevede un test di carico con 75 grammi di glucosio, con misurazione della glicemia a digiuno, dopo un'ora e dopo due ore. Le donne con valori glicemici inferiori a 92 mg/dl alla prima visita di controllo vengono sottoposte a questo test tra la 24esima e la 28esima settimana di gravidanza.
In alcuni casi, soprattutto in presenza di fattori di rischio elevati, il test può essere prescritto in una fase più precoce della gravidanza, tra la 16esima e la 18esima settimana. Questi fattori di rischio includono:
- Sovrappeso o obesità (BMI superiore a 25).
- Familiarità per diabete (parenti di primo grado diabetici).
- Precedente diagnosi di diabete gestazionale in una gravidanza passata.
- Età materna superiore ai 35 anni.
- Appartenenza a etnie con rischio elevato (come quelle dell'Asia meridionale o del Medio Oriente).
- Glicemia a digiuno elevata (superiore a 125 mg/dl) già all'inizio della gravidanza.
Un altro metodo di screening comunemente utilizzato è il Glucose Challenge Test (GCT), che prevede l'assunzione di una soluzione glucosata e una misurazione della glicemia 60 minuti dopo. Se questo test risulta positivo (glicemia tra 140 e 180 mg/dl), si procede con un ulteriore test diagnostico.
Conferma Diagnostica: La Curva Glicemica Orale (OGTT)
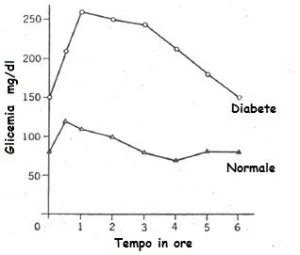
Per ottenere una diagnosi definitiva, viene generalmente effettuato un test della curva glicemica orale (OGTT - Oral Glucose Tolerance Test). Questo esame, eseguito a digiuno da almeno 8-12 ore, prevede la somministrazione di una soluzione contenente 75 o 100 grammi di glucosio. La glicemia viene poi misurata a intervalli regolari (solitamente a 1, 2 e talvolta 3 ore).
I valori di riferimento per la diagnosi di diabete gestazionale, secondo i criteri dell'Organizzazione Mondiale della Sanità (OMS) e basati sul test da 75g di glucosio, sono:
- Glicemia a digiuno: ≥ 92 mg/dl
- Glicemia dopo 1 ora: ≥ 180 mg/dl
- Glicemia dopo 2 ore: ≥ 155 mg/dl
È sufficiente che anche solo uno di questi valori risulti alterato per porre diagnosi di diabete gestazionale. In alcuni protocolli che utilizzano il carico da 100g, i valori soglia per la diagnosi sono:
- Glicemia a digiuno: ≥ 95 mg/dl
- Glicemia dopo 1 ora: ≥ 180 mg/dl
- Glicemia dopo 2 ore: ≥ 155 mg/dl
- Glicemia dopo 3 ore: ≥ 140 mg/dl
In caso di glicemia a digiuno superiore a 198 mg/dl, la diagnosi di diabete gestazionale è posta direttamente, senza la necessità di effettuare il test da carico.
Fattori di Rischio: Chi è Più Predisposto?
Sebbene il diabete gestazionale possa colpire qualsiasi donna incinta, alcuni fattori aumentano significativamente la probabilità di svilupparlo. La consapevolezza di questi fattori è cruciale per una strategia di screening e prevenzione mirata.
- Sovrappeso e Obesità: Un indice di massa corporea (BMI) elevato prima della gravidanza è uno dei più importanti fattori di rischio. Il tessuto adiposo in eccesso può contribuire all'insulino-resistenza.
- Storia Familiare: Avere parenti di primo grado (genitori o fratelli) con diabete aumenta il rischio.
- Storia di Diabete Gestazionale Precedente: Le donne che hanno avuto diabete gestazionale in una gravidanza precedente hanno un rischio notevolmente aumentato di svilupparlo nuovamente.
- Età Materna Avanzata: Il rischio aumenta con l'età, in particolare dopo i 35 anni.
- Etnia: Alcune etnie presentano una predisposizione genetica maggiore, tra cui le donne di origine mediorientale, caraibica o dell'Asia meridionale (India, Bangladesh, Pakistan).
- Sindromi Metaboliche: Condizioni come la sindrome dell'ovaio policistico (PCOS) sono associate a un aumentato rischio di insulino-resistenza e, di conseguenza, di diabete gestazionale.
- Glicemia Elevata all'Inizio della Gravidanza: Un valore di glicemia a digiuno superiore a 125 mg/dl all'inizio della gravidanza può indicare un diabete pre-esistente o un rischio elevato di diabete gestazionale.

Rischi Associati al Diabete Gestazionale
Se non adeguatamente gestito, il diabete gestazionale può comportare diverse complicazioni sia per la madre che per il feto, compromettendo lo sviluppo e la salute di entrambi. L'obiettivo principale del trattamento è minimizzare questi rischi mantenendo la glicemia entro i limiti raccomandati.
Rischi per il Bambino
- Macrosomia Fetale: L'eccesso di glucosio nel sangue materno attraversa la placenta e stimola il pancreas fetale a produrre maggiori quantità di insulina. L'insulina agisce come un ormone della crescita, promuovendo l'accumulo di grasso nel feto. Questo porta a una crescita eccessiva, definita macrosomia fetale, con un peso alla nascita superiore alla norma (spesso oltre i 4 kg o 4.5 kg). La macrosomia può complicare il parto, aumentando il rischio di traumi ostetrici.
- Ipoglicemia Neonatale: Dopo la nascita, il flusso di glucosio dalla madre cessa, ma il feto continua a produrre alti livelli di insulina per un certo periodo. Questo squilibrio può causare un drastico abbassamento della glicemia nel neonato (ipoglicemia neonatale), che richiede monitoraggio e, talvolta, interventi specifici.
- Difficoltà Respiratorie: L'iperglicemia e l'iperinsulinemia nel feto possono ritardare lo sviluppo polmonare, aumentando il rischio di sindrome da distress respiratorio alla nascita.
- Ittero Neonatale: I neonati da madri diabetiche possono avere una maggiore incidenza di ittero.
- Aumento del Rischio a Lungo Termine: I bambini nati da madri con diabete gestazionale hanno un rischio aumentato di sviluppare obesità e diabete di tipo 2 in età adulta.
Rischi per la Madre
- Ipertensione Gestazionale e Preeclampsia: Le donne con diabete gestazionale hanno un rischio maggiore di sviluppare queste condizioni, caratterizzate da un aumento della pressione sanguigna durante la gravidanza.
- Parto Cesario: La macrosomia fetale e altre complicazioni possono rendere necessario il ricorso al parto cesareo.
- Aumento del Rischio di Diabete di Tipo 2: Le donne che hanno avuto diabete gestazionale hanno un rischio significativamente più elevato (circa 7 volte maggiore) di sviluppare diabete di tipo 2 negli anni successivi alla gravidanza, rispetto alle donne che non hanno avuto questa condizione.
Gestione e Cura del Diabete Gestazionale
La gestione del diabete gestazionale si basa su un approccio multimodale che mira a normalizzare i livelli di glicemia e a prevenire le complicanze. La maggior parte dei casi può essere gestita con successo attraverso modifiche dello stile di vita.
1. Alimentazione Adeguata
L'elemento cardine del trattamento è una dieta bilanciata e personalizzata, elaborata con il supporto di un medico o di un dietologo. L'obiettivo è controllare l'apporto di carboidrati, privilegiando quelli complessi e a basso indice glicemico, e distribuirli uniformemente durante la giornata per evitare picchi glicemici.
- Cosa privilegiare: Cereali integrali, verdura, frutta a basso indice glicemico (come frutti di bosco, mele, pere), proteine magre (pesce, pollo, legumi) e grassi sani (olio d'oliva, avocado).
- Cosa limitare o evitare: Zuccheri semplici (dolci, miele, marmellate, bevande zuccherate, succhi di frutta industriali), carboidrati raffinati (pane bianco, pasta bianca, riso bianco), bevande alcoliche.
- Importanza dell'idratazione: Consumare abbondante acqua è fondamentale.
È essenziale leggere attentamente le etichette degli alimenti e delle bevande, poiché anche prodotti etichettati "senza zuccheri aggiunti" possono contenere zuccheri naturali o dolcificanti che influenzano la glicemia.
2. Attività Fisica Regolare
L'esercizio fisico regolare svolge un ruolo cruciale nel migliorare la sensibilità all'insulina e nel ridurre i livelli di glicemia. Il tipo e l'intensità dell'attività fisica devono essere concordati con il medico, tenendo conto delle condizioni della gravidanza.
- Esercizi consigliati: Camminata veloce, nuoto, yoga prenatale, cyclette.
- Frequenza e durata: L'ideale è svolgere attività fisica moderata per almeno 30 minuti al giorno, quasi tutti i giorni della settimana.
Il medico fornirà indicazioni precise sugli esercizi sicuri e appropriati durante la gravidanza.
3. Monitoraggio della Glicemia
L'autocontrollo quotidiano della glicemia è uno strumento essenziale per pianificare e verificare l'efficacia della dieta e dell'esercizio fisico.
- Glucometro: Il medico può indicare l'uso di un misuratore di glicemia, detto glucometro. Questo piccolo dispositivo utilizza strisce reattive per misurare la concentrazione di glucosio nel sangue attraverso una piccola puntura sul polpastrello di un dito.
- Profilo Glicemico: In alcuni casi, può essere richiesto un monitoraggio giornaliero della glicemia in diversi momenti della giornata ("profilo glicemico") per valutare l'andamento dei valori nell'arco delle 24 ore.
I valori target di glicemia durante la gravidanza sono generalmente:
- A digiuno: inferiore a 92 mg/dl.
- 1 ora dopo i pasti: inferiore a 180 mg/dl.
- 2 ore dopo i pasti: inferiore a 155 mg/dl.
Diabete: come misurare la glicemia in modo corretto
4. Terapia Farmacologica
Quando dieta e attività fisica non sono sufficienti a mantenere la glicemia nei limiti desiderati, può essere necessario ricorrere alla terapia farmacologica.
- Metformina: In alcuni casi, può essere prescritta metformina in compresse, un farmaco orale che aiuta a ridurre la produzione di glucosio da parte del fegato e a migliorare la sensibilità all'insulina.
- Insulina: Se la metformina non è sufficiente o non è tollerata, o in presenza di valori glicemici molto elevati, può essere prescritta la terapia insulinica. L'insulina viene somministrata per via sottocutanea (intradermica) con aghi specifici, più corti di quelli per le iniezioni intramuscolari. Il dosaggio e il momento dell'iniezione (prima dei pasti, prima di dormire, al risveglio) dipendono dal tipo di insulina e dal profilo glicemico individuale.
Gestione del Parto e Post-Parto
La gestione del diabete gestazionale si estende anche al periodo del travaglio, del parto e al post-parto.
Durante il Parto
- Monitoraggio: È fondamentale portare con sé il glucometro e i farmaci in ospedale. La glicemia verrà monitorata attentamente durante il travaglio e il parto per mantenerla sotto controllo.
- Farmaci: L'assunzione di farmaci per il diabete gestazionale viene solitamente continuata fino al momento del parto o, in caso di parto cesareo, sospesa prima del digiuno pre-operatorio.
Dopo la Nascita
- Alimentazione del Neonato: Subito dopo la nascita (entro 30 minuti) e a intervalli frequenti (ogni 2-3 ore), è importante che il neonato venga allattato o alimentato per stabilizzare la sua glicemia.
- Monitoraggio Neonatale: La glicemia del neonato verrà misurata alcune ore dopo la nascita. Se i valori sono bassi, potrebbe essere necessario un supporto nutrizionale tramite sondino o flebo.
- Sospensione Terapia Materna: Dopo il parto, i farmaci per il diabete gestazionale vengono solitamente sospesi. La glicemia della madre verrà monitorata per uno o due giorni per verificare il suo ripristino.
- Controlli Post-Parto: È necessario che la donna continui a monitorare la propria glicemia per 6-13 settimane dopo il parto per assicurarsi che i livelli siano tornati alla normalità e per valutare il rischio di sviluppare diabete di tipo 2.
Il Timing del Parto
Il momento ideale per il parto in caso di diabete gestazionale dipende da diversi fattori, tra cui il controllo glicemico materno, la crescita fetale e la presenza di eventuali complicanze.
- Parto Naturale: Se i livelli di glucosio nel sangue sono normali e la salute del feto non è a rischio, è possibile attendere il parto naturale, solitamente tra le 38 e le 40 settimane di gravidanza.
- Induzione del Parto: Se il parto naturale non avviene dopo le 40 settimane e 6 giorni, o in presenza di specifici rischi (come la macrosomia fetale o un monitoraggio fetale preoccupante), può essere consigliata l'induzione del parto o il parto cesareo.
- Studi sull'Induzione Precoce: Alcuni studi suggeriscono un beneficio nell'induzione del parto intorno alle 38-39 settimane in termini di riduzione della macrosomia, ma senza un impatto significativo sulla percentuale di tagli cesarei. Tuttavia, un'induzione elettiva senza precise indicazioni mediche o ostetriche non è universalmente raccomandata.
In caso di eccellente controllo glicemico, assenza di complicanze e crescita fetale normale, si può generalmente attendere fino alla 40esima settimana per l'induzione.
Prevenzione e Follow-up a Lungo Termine
Sebbene non sempre sia possibile prevenire il diabete gestazionale, adottare uno stile di vita sano prima e durante la gravidanza può contribuire a ridurne il rischio o a mitigarne la gravità.
- Mantenimento di un Peso Corporeo Salutare: Raggiungere e mantenere un peso sano prima della gravidanza è fondamentale.
- Alimentazione Equilibrata: Seguire una dieta sana ed equilibrata anche al di fuori della gravidanza.
- Attività Fisica Regolare: Mantenersi attivi fisicamente nel corso della vita.
Dopo il parto, è essenziale che le donne che hanno avuto diabete gestazionale effettuino controlli glicemici regolari. Come accennato, il rischio di sviluppare diabete di tipo 2 a lungo termine è significativamente aumentato. Ripetere il test con cadenza annuale, con particolare attenzione se si sta pianificando una seconda gravidanza, è una raccomandazione importante.
In sintesi, il diabete gestazionale è una condizione gestibile che richiede un attento monitoraggio, un approccio collaborativo tra paziente e team medico e, spesso, modifiche dello stile di vita. La consapevolezza, la diagnosi precoce e un trattamento appropriato sono le chiavi per una gravidanza sicura e per la salute a lungo termine sia della madre che del bambino.
tags: #diabete #gestazionale #careggi

