L'ovodonazione rappresenta una frontiera della medicina riproduttiva, offrendo speranza a coppie che altrimenti non potrebbero concepire. Questo percorso, tuttavia, è intrinsecamente legato a una serie di procedure diagnostiche e di monitoraggio, tra cui l'ecografia e i dosaggi ormonali, elementi cruciali per massimizzare le possibilità di successo e garantire la sicurezza di tutti i soggetti coinvolti. La comprensione approfondita di queste metodologie è fondamentale per le coppie che si avvicinano a questo trattamento.
La Riserva Ovarica: Un Patrimonio da Valutare
La riserva ovarica, intesa come il patrimonio di unità follicolari presenti nelle ovaie femminili, è un fattore determinante per la fertilità. A differenza di quella maschile, la gonade femminile dispone di un numero finito di questi follicoli, destinati a un depauperamento irreversibile nel corso della vita. Il raggiungimento di una soglia critica al di sotto della quale la potenzialità riproduttiva femminile si riduce significativamente rende la valutazione di questa riserva un passo preliminare essenziale, specialmente quando si considera un percorso di donazione. Sebbene nell'ovodonazione gli ovociti provengano da una donatrice esterna, la comprensione del concetto di riserva ovarica aiuta a contestualizzare i processi biologici legati alla fertilità e alla riproduzione.
Screening Essenziale per la Sicurezza e l'Efficacia
Prima di intraprendere un percorso di ovodonazione, un rigoroso screening medico è obbligatorio per tutelare la salute della donatrice, della ricevente e del futuro nascituro. Questo screening include diverse analisi volte a escludere la presenza di patologie infettive e a determinare compatibilità.
Screening per Patologie Infettive
Tra gli esami fondamentali vi sono quelli per la ricerca di anticorpi contro patogeni significativi:
- Anticorpi anti HIV: Per la diagnosi di infezione da Virus di Immunodeficienza Umana.
- Anticorpi anti Epatite B (HbsAg): Per identificare l'infezione attiva da Epatite B.
- Anticorpi anti core (HbcAb): Indicatori di infezione passata o in corso da Epatite B.
- Anticorpi anti-treponema TPHA: Utilizzato nella diagnosi della sifilide.
Questi test sierologici sono comuni e obbligatori in molte normative, come il Reale Decreto e la Legge Spagnola in materia di Riproduzione Assistita, che impongono di documentare e controllare i livelli sierologici nel sangue per scartare epatite B, epatite C, Virus di Immunodeficienza Umana (HIV), Sifilide e Rosolia, assicurando che la donna possieda uno studio completo e aggiornato degli ultimi 12 mesi.
Emogruppo e Fattore Rh
La determinazione dell'emogruppo e del fattore Rh è cruciale. Questo esame permette di definire il gruppo sanguigno e il RH della potenziale donatrice. In gravidanza, se la madre ha un gruppo sanguigno Rh negativo e il feto è Rh positivo, il sangue della madre non è compatibile con quello del feto/neonato e potrebbe riconoscere i globuli rossi del bambino come estranei, portando a complicazioni. Sebbene nell'ovodonazione la gravidanza sia indotta, la conoscenza di questi parametri è importante per la gestione clinica generale.
Screening Ginecologico e Infezioni
Un ruolo fondamentale è rivestito anche dallo screening ginecologico:
- Pap test: Un esame citologico che permette di individuare tumori della cervice uterina, lesioni preneoplastiche e infezioni.
- Tampone vaginale completo: Con ricerca di agenti patogeni quali Neisseria Gonorreae, Micoplasma H., Ureaplasma U., e Chlamidya T. Questi test sono essenziali per escludere infezioni che potrebbero compromettere l'esito della gravidanza o la salute riproduttiva.
Anche la spermiocoltura completa, con ricerca degli stessi agenti patogeni (Neisseria Gonorreae, Micoplasma H., Ureaplasma U., Chlamidya T.), può essere richiesta per il partner maschile, sebbene in un contesto di ovodonazione la qualità dello sperma sia un fattore a sé stante.
La Preparazione dell'Endometrio: Un Percorso Monitorato
La preparazione dell'endometrio, il rivestimento interno dell'utero dove l'embrione si impianta, è una fase critica nell'ovodonazione, sia che si utilizzi un ciclo naturale o un ciclo sostitutivo. Questo processo mira a creare un ambiente uterino ottimale per l'attecchimento embrionario.
Monitoraggio Ecografico dell'Endometrio
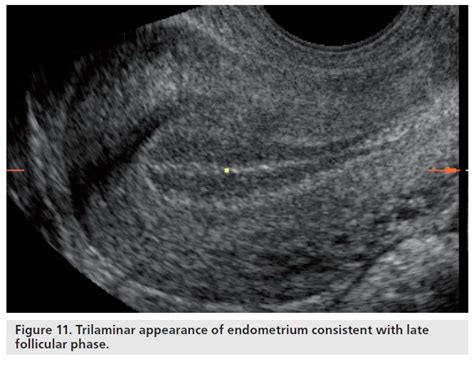
Attorno al 10° giorno della preparazione dell'endometrio, la donna viene sottoposta a un'ecografia transvaginale 2D-3D. Questo esame di monitoraggio è fondamentale per valutare lo spessore, la struttura e l'aspetto dell'endometrio. L'obiettivo è raggiungere uno spessore adeguato e una morfologia trilaminare, indicativa di un endometrio ricettivo. L'ecografia permette di verificare che l'endometrio sia omogeneo e che non si sfaldi o diventi disomogeneo, condizioni che potrebbero ostacolare l'impianto.
La frequenza delle ecografie di controllo può variare notevolmente tra i diversi centri e protocolli. Alcune esperienze riportano un'unica ecografia di controllo, mentre altre ne prevedono diverse, anche cinque, distribuite lungo il periodo di preparazione. La decisione sulla frequenza degli esami ecografici e dei prelievi ematici per il dosaggio ormonale (come l'estradiolo e il progesterone) dipende da diversi fattori, tra cui il protocollo specifico adottato dal centro, la risposta individuale della paziente alla terapia ormonale e la presenza di eventuali condizioni preesistenti, come la necessità di provare su ciclo spontaneo a causa di fibromi che durante precedenti tentativi erano cresciuti.
In prossimità del periodo dell'ovulazione (nei cicli spontanei), i controlli ecografici dovrebbero essere più ravvicinati. Una volta appurata l'ovulazione, si procede solitamente con l'introduzione del progesterone. La scelta tra ciclo spontaneo e ciclo sostituivo, con l'uso di estrogeni e progesterone, è personalizzata. Mentre alcuni protocolli prevedono una preparazione con estrogeni, altri optano per un ciclo spontaneo, adattando la terapia al monitoraggio ecografico e ormonale.
La qualità dell'endometrio è un parametro chiave. Un endometrio "trilaminare" è considerato ideale, poiché indica una buona vascolarizzazione e una struttura favorevole all'impianto. La terapia ormonale, somministrata sotto forma di cerotti, compresse o ovuli vaginali, mira a ottimizzare queste caratteristiche. La correlazione tra l'ecografia e i livelli ormonali è essenziale per aggiustare il dosaggio dei farmaci e garantire che l'endometrio raggiunga lo stato ottimale per il transfer embrionale.
La Scelta del Centro e del Protocollo
Le esperienze individuali evidenziano una notevole variabilità nei protocolli. Alcune coppie riferiscono che il centro ha effettuato una sola ecografia di controllo, a volte con risultati non ottimali (es. endometrio di 5,8 mm), portando a un esito negativo nonostante il transfer di embrioni di buona qualità. Altre esperienze descrivono un monitoraggio più intensivo, con ecografie ed esami del sangue ripetuti a distanza di una settimana, per seguire attentamente la crescita endometriale.
La decisione di sottoporsi a esami/eco aggiuntive può contribuire ad alimentare l'ansia, ma è importante fidarsi delle indicazioni del centro. Sebbene non esista un protocollo comune universalmente applicato, la fiducia nel centro e nel suo team medico è un elemento fondamentale per affrontare il percorso con serenità.
Dosaggi Ormonali: La Chiave per la Sincronizzazione
I dosaggi ormonali sono un complemento indispensabile all'ecografia nel monitoraggio della preparazione endometriale. Essi forniscono informazioni quantitative sullo stato endocrino della donna, permettendo di ottimizzare la terapia e di sincronizzare il transfer con la finestra di impianto.
Ormoni Chiave nel Monitoraggio
- Estradiolo: Questo ormone estrogenico è cruciale per la crescita e lo sviluppo dell'endometrio. I suoi livelli vengono monitorati regolarmente durante la preparazione per assicurarsi che l'endometrio cresca in modo adeguato e che la terapia con estrogeni sia efficace.
- Progesterone: Una volta che l'endometrio ha raggiunto lo spessore e la morfologia desiderati, e in prossimità dell'ovulazione (nel ciclo spontaneo) o del momento stabilito, viene introdotto il progesterone. Questo ormone è essenziale per la maturazione endometriale, rendendolo recettivo all'impianto dell'embrione. I suoi livelli vengono monitorati per confermare che la preparazione sia completa.
- TSH (Ormone Stimolante della Tiroide): L'equilibrio della funzione tiroidea è importante per la fertilità. Un livello di TSH alterato (ipotiroidismo o ipertiroidismo) può influenzare negativamente il ciclo mestruale e la fertilità. Per questo motivo, viene spesso richiesto uno studio ormonale tiroideo che include il TSH e gli anticorpi AntiTPO (anticorpi anti-tireoperossidasi) per valutare la presenza di malattie autoimmuni della tiroide.
- Ormone Antimulleriano (AMH): Sebbene più comunemente utilizzato per valutare la riserva ovarica in donne che si sottopongono a stimolazione ovarica, l'AMH può essere misurato in qualsiasi giornata del ciclo. Nelle femmine, è prodotto dalle cellule della granulosa e può essere usato come indice di risposta ovarica. Sebbene non sia un ormone direttamente coinvolto nella preparazione endometriale per l'ovodonazione, la sua misurazione fa parte di un quadro clinico più ampio.
Emoglobina Glicosilata (HbA1C)
La misurazione dell'emoglobina glicosilata (HbA1C) è un altro esame che può essere incluso nello screening. Questo parametro fornisce informazioni sul controllo della glicemia negli ultimi 2-3 mesi, essendo importante per valutare lo stato di salute generale e il potenziale impatto del diabete sulla fertilità e sulla gravidanza.
L'Importanza dell'Ecografia nella Valutazione Uterina
L'ecografia, sia pelvica che endovaginale, è diventata un esame di routine nella pratica ginecologica, specialmente per le donne con problemi di infertilità. La via endovaginale è preferibile per una migliore visualizzazione e caratterizzazione delle strutture riproduttive (utero, ovaie e annessi).
Identificazione delle Cause di Infertilità Uterina
Un'attenta valutazione ecografica consente di individuare alcune delle cause responsabili dell'infertilità femminile legate all'utero:
- Neoformazioni benigne: Come fibromi e polipi che possono alterare la cavità uterina e ostacolare l'impianto.
- Malformazioni congenite: Come utero unicorne o utero sub-setto, che modificano la morfologia dell'organo.
L'ecografia tridimensionale (3D) offre una valutazione ancora più dettagliata dell'endometrio nelle diverse fasi del ciclo, permettendo di misurarne lo spessore e valutarne l'aspetto in relazione ai livelli ormonali.
Valutazione delle Ovaie e delle Tube
Oltre all'utero, l'ecografia è utile per valutare le ovaie e le tube:
- Cause ovariche: Come l'endometriosi e la sindrome dell'ovaio policistico (PCOS), che possono influenzare la funzionalità ovarica e la qualità degli ovuli.
- Cause tubariche: La presenza di dilatazione delle tube (sactosalpinge) dovuta a raccolta di materiale infiammatorio.
Conta dei Follicoli Antrali
Recentemente, la conta dei follicoli antrali, eseguita all'inizio del ciclo mestruale, è diventata un approfondimento ecografico importante per la valutazione della riserva ovarica residua.
Scratching Endometriale: Un Approccio Mirato
In alcuni casi, il mancato attecchimento embrionario, anche con embrioni di buona qualità, può essere legato a una risposta immunitaria anomala dell'endometrio. Lo scratching endometriale, una procedura minimamente invasiva che consiste nel prelevare un piccolo campione di tessuto endometriale, può essere eseguito per analizzare la presenza di linfociti natural killer (NK).
La presenza di un elevato numero di linfociti NK a livello endometriale può indicare un'infiammazione che ostacola l'impianto. In tali situazioni, la messa a punto di un progetto terapeutico specifico, mirato a neutralizzare questi linfociti, può aumentare le probabilità di successo del transfer.
La Gestione dei Gameti e le Banche di Ovuli
La carenza attuale di donatrici in Italia obbliga, nella maggior parte dei casi, a ricorrere a banche di gameti estere. Queste banche raccolgono ovociti da donne fertili, molto giovani, che effettuano una donazione spontanea ed anonima. Le donatrici si sottopongono a un meticoloso criterio di selezione, che include diverse analisi del sangue, mediche e genetiche, oltre a una visita ginecologica completa e test sierologici obbligatori per garantire la sicurezza e la compatibilità.
Considerazioni sui Piani Sanitari e Normative
I Piani Sanitari di alcuni fondi, come il fondo Sanimoda, prevedono il rimborso delle spese sostenute per la procreazione medicalmente assistita. Le coppie che si rivolgono a centri specializzati per percorsi di fecondazione eterologa con ovodonazione devono ottemperare alle normative vigenti, che generalmente prevedono che i richiedenti siano maggiorenni, eterosessuali, coniugati o stabilmente conviventi.
Test di Capacitazione Spermatica: Un Valore Aggiunto
Sebbene l'ovodonazione si concentri sulla donazione di ovociti, la qualità dello sperma del partner maschile rimane un fattore determinante. Il test di capacitazione è un esame che si esegue dopo lo spermiogramma. Esso consente di isolare gli spermatozoi con la migliore motilità e morfologia, quelli che potenzialmente hanno un maggiore potere fecondante, assicurando così la migliore qualità del materiale genetico maschile per la fecondazione.
Ovodonazione | Top Doctors
tags: #ecografia #e #dosaggi #ovodonazione

