I contraccettivi orali, comunemente noti come "pillola", rappresentano una delle metodologie contraccettive più diffuse e affidabili a disposizione delle donne. La loro efficacia si basa su un complesso meccanismo d'azione che coinvolge la modulazione degli ormoni sessuali, con impatti significativi sul ciclo riproduttivo femminile. Comprendere a fondo come funzionano, quali sono le loro componenti, i potenziali effetti collaterali e le corrette modalità d'uso è fondamentale per una scelta informata e consapevole.
Meccanismi d'Azione delle Pillole Contraccettive
Le pillole contraccettive agiscono principalmente attraverso tre meccanismi interconnessi:
Inibizione dell'Ovulazione
Questo è il meccanismo primario e più importante. Le pillole combinate contengono un estrogeno (tipicamente etinilestradiolo) e un progestinico (come il desogestrel). L'estrogeno sopprime il rilascio dell'ormone follicolo-stimolante (FSH) dalle ghiandole pituitarie. L'FSH è essenziale per lo sviluppo dei follicoli ovarici, che contengono gli ovuli. Sopprimendo l'FSH, si impedisce la maturazione di un nuovo ovulo. Contemporaneamente, il progestinico inibisce il picco dell'ormone luteinizzante (LH). Il picco di LH è il segnale che innesca l'ovulazione, ovvero il rilascio dell'ovulo maturo dall'ovaio. Bloccando questo picco, si previene l'ovulazione.
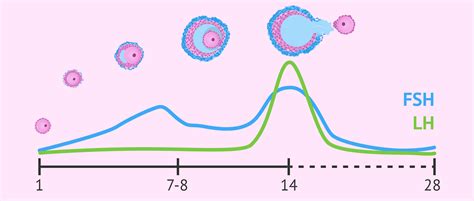
Ispessimento del Muco Cervicale
Il progestinico presente nella pillola ha un effetto diretto sul muco prodotto dalla cervice uterina. Questo ormone rende il muco più denso, viscoso e meno permeabile. Il muco cervicale normale, in prossimità dell'ovulazione, diventa più fluido e filante per facilitare il passaggio degli spermatozoi. Con l'assunzione della pillola, questo muco ispessito crea una barriera fisica che ostacola significativamente la migrazione degli spermatozoi verso l'utero e le tube di Falloppio, riducendo drasticamente le possibilità di fecondazione.
Modifiche all'Endometrio
La componente progestinica della pillola altera anche l'endometrio, il rivestimento interno dell'utero. L'endometrio viene reso meno recettivo all'impianto di un eventuale embrione fecondato. Questo effetto, noto come decidualizzazione endometriale, contribuisce ulteriormente all'azione contraccettiva della pillola, sebbene non sia considerato il meccanismo principale.
Componenti delle Pillole Contraccettive
Le pillole contraccettive si distinguono principalmente per la loro composizione ormonale:
Estrogeno
L'estrogeno più comunemente impiegato nelle pillole contraccettive è l'etinilestradiolo. Questo ormone sintetico ha una potente azione nel sopprimere l'FSH e nel contribuire a rendere i cicli mestruali più regolari e prevedibili. L'etinilestradiolo lavora in sinergia con il progestinico per bloccare l'ovulazione e, in alcuni casi, può contribuire a stabilizzare l'endometrio, riducendo il sanguinamento intermestruale.
Progestinico
I progestinici sono una classe di ormoni steroidei che mimano l'azione del progesterone naturale. Molti progestinici utilizzati nelle pillole sono derivati dal 19-nortestosterone, come il desogestrel, il gestodene e il norgestimato. Questi composti sono fondamentali per l'efficacia contraccettiva: inibiscono il rilascio di LH, sopprimono l'ovulazione, inducono la decidualizzazione endometriale, rendono il muco cervicale più denso e possono influenzare la motilità delle tube di Falloppio. La scelta del progestinico può influenzare il profilo di effetti collaterali e i benefici aggiuntivi della pillola.
Efficacia e Tipologie di Pillole
Se assunte correttamente, le pillole contraccettive sono uno dei metodi contraccettivi reversibili più efficaci disponibili. L'indice di Pearl, che misura il numero di gravidanze per 100 donne che utilizzano un metodo contraccettivo per un anno, è molto basso per le pillole, specialmente se usate con assoluta aderenza.
Pillole Monofasiche
Queste pillole mantengono un dosaggio costante di estrogeno e progestinico per tutta la durata del ciclo di assunzione (solitamente 21 giorni). Offrono un profilo ormonale stabile e sono spesso considerate un buon punto di partenza per molte donne.
Pillole Multifasiche (es. Trifasiche)
Le pillole multifasiche variano il dosaggio delle componenti estrogeniche e/o progestiniche in diverse fasi del ciclo di assunzione. Questa fluttuazione dei dosaggi mira a imitare più da vicino il ciclo mestruale naturale e può essere utilizzata per ridurre alcuni effetti collaterali o per ottimizzare l'efficacia contraccettiva.

Possibili Complicanze Mediche e Controindicazioni
Nonostante la loro elevata efficacia e sicurezza generale, le pillole contraccettive, in particolare quelle contenenti estrogeni, possono essere associate a un aumento del rischio di alcune complicanze mediche. È fondamentale che la prescrizione avvenga dopo un'attenta valutazione della storia clinica della paziente.
Tromboembolia Venosa
L'uso di contraccettivi orali combinati (COC) è associato a un aumento del rischio di tromboembolia venosa (TEV), che include trombosi venosa profonda (TVP) ed embolia polmonare (EP). Il rischio relativo è stimato essere da tre a quattro volte superiore rispetto alla popolazione generale per i COC a basso dosaggio. Questo rischio è maggiore nelle prime settimane di utilizzo e diminuisce nel tempo. Fattori come l'età, il fumo, l'obesità, la storia familiare o personale di trombosi e stati di ipercoagulabilità (trombofilia ereditaria) aumentano ulteriormente questo rischio. È essenziale valutare attentamente la storia familiare o personale di fenomeni tromboembolici prima della prescrizione.
Infarto Miocardico e Ictus
Per le donne non fumatrici di età inferiore ai 35 anni che assumono COC a basso dosaggio, il rischio di infarto miocardico e ictus non sembra aumentare significativamente. Tuttavia, fattori come l'ipertensione arteriosa, l'età avanzata e il consumo di tabacco sono importanti fattori di rischio cardiovascolare che possono essere esacerbati dall'uso di COC. I contraccettivi orali sono controindicati nei fumatori di età superiore ai 35 anni a causa del significativo aumento del rischio cardiovascolare.
Effetti su Lipoproteine e Colelitiasi
La componente progestinica delle pillole può influenzare il profilo lipidico, tendendo ad aumentare i livelli di colesterolo LDL (il "colesterolo cattivo") e a diminuire quelli di colesterolo HDL (il "colesterolo buono"). Gli estrogeni, invece, possono causare un leggero aumento del rischio di colelitiasi (calcoli biliari), soprattutto nel primo anno di utilizzo.
Rischio Oncologico
Le evidenze scientifiche suggeriscono che l'uso di contraccettivi orali possa avere un effetto protettivo contro il cancro dell'endometrio e dell'ovaio. Tuttavia, alcuni studi hanno indicato un aumento del rischio di cancro al seno e di adenomi epatici associato all'uso di COC ad alto dosaggio. Il rischio relativo per il cancro al seno nelle utilizzatrici abituali è stato stimato intorno a 1,24. La ricerca in questo campo è in continua evoluzione.
Fertilità Futura
Un timore comune riguarda l'impatto dei contraccettivi orali sulla fertilità futura. Tuttavia, la maggior parte degli studi indica che non vi sono effetti a lungo termine sulla fertilità dopo l'interruzione dell'uso della pillola. Potrebbero essere necessari alcuni mesi prima che la fertilità ritorni completamente ai livelli pre-trattamento, ma questo è considerato un fenomeno di recupero fisiologico piuttosto che un danno permanente.
Ipertensione Arteriosa
L'uso di contraccettivi orali, in particolare quelli ad alto dosaggio, è stato associato a un aumento della pressione arteriosa. Questi effetti sono generalmente reversibili entro circa 36 mesi dall'interruzione dell'assunzione. Le donne con ipertensione preesistente o con fattori di rischio per l'ipertensione dovrebbero essere attentamente monitorate.
Orgasmo, la spiegazione tecnico-scientifica: come funziona e differenze tra femminile e maschile
Considerazioni Cliniche e Gestione degli Effetti Collaterali
La gestione degli effetti collaterali e delle irregolarità del ciclo associate all'uso della pillola richiede un approccio personalizzato.
Irregolarità Mestruali
- Sanguinamento da Rottura (Spotting): Questo tipo di sanguinamento, che si verifica al di fuori del periodo mestruale previsto, è spesso secondario alla decidualizzazione endometriale. Escludere una gravidanza è il primo passo. La prescrizione di un breve ciclo di estrogeni coniugati equini (CEE) o di estradiolo, o l'aumento del dosaggio di estrogeni nella pillola, possono aiutare a risolvere il problema.
- Amenorrea (Assenza di Mestruazioni): Una piccola frazione di donne che assumono COC può sperimentare amenorrea, anch'essa legata alla decidualizzazione endometriale. Anche in questo caso, è fondamentale escludere una gravidanza e fornire rassicurazione alla paziente.
Acne
Contrariamente a quanto si potrebbe pensare, molti contraccettivi orali combinati possono migliorare l'acne. Ciò è dovuto all'aumento della globulina legante gli ormoni sessuali (SHBG), che riduce la disponibilità di testosterone libero, un ormone implicato nello sviluppo dell'acne.
Interazioni Farmacologiche
È cruciale essere consapevoli delle interazioni tra i contraccettivi orali e altri farmaci. Alcuni farmaci, in particolare certi anticonvulsivanti e antibiotici, possono indurre l'attività degli enzimi epatici responsabili del metabolismo degli ormoni contraccettivi, riducendone l'efficacia. È importante evitare i COC nelle pazienti che assumono farmaci come fenobarbitale, carbamazepina, felbamato, rifampicina, fenitoina, primidone, topiramato e griseofulvina, a meno che non vengano adottate misure contraccettive aggiuntive.
Gestione delle Pillole Dimenticate
Dimenticare di prendere la pillola può compromettere l'efficacia contraccettiva. Le raccomandazioni dipendono da quante pillole sono state dimenticate e da quando nel ciclo.
- 1 Pillola Dimenticata (Settimana 1, 2 o 3): La pillola dimenticata va assunta appena ci si ricorda, anche se ciò significa prenderne due nello stesso giorno. Si continua poi con il blister come al solito. Se le pillole sono state assunte regolarmente nei 7 giorni precedenti la dimenticanza, non è necessario un metodo contraccettivo di riserva.
- 2 o più Pillole Dimenticate (Settimana 1): Assumere 2 pillole al giorno per 2 giorni. È necessario utilizzare un metodo contraccettivo di riserva (come il preservativo) per i 7 giorni successivi.
- 2 o più Pillole Dimenticate (Settimana 2): Similmente alla settimana 1, assumere 2 pillole al giorno per 2 giorni e utilizzare un metodo contraccettivo di riserva per i 7 giorni successivi.
- 2 o più Pillole Dimenticate (Settimana 3): Si hanno due opzioni:
- Iniziare un nuovo ciclo: Assumere la pillola dimenticata, continuare con le restanti pillole del blister, saltare l'intervallo di pausa (o le pillole placebo) e iniziare immediatamente un nuovo blister.
- Completare il blister e fare la pausa: Terminare il blister attuale, fare l'intervallo di pausa (o prendere le pillole placebo) e poi iniziare un nuovo blister. In questo caso, è necessario usare un metodo contraccettivo di riserva per 7 giorni.
È fondamentale ricordare che se si sono avuti rapporti sessuali nei giorni precedenti la dimenticanza, specialmente nelle settimane 1 e 3, è possibile che si sia instaurata una gravidanza. In tali circostanze, è indispensabile contattare il proprio medico. In caso di dubbio, chiedere sempre consiglio al ginecologo o al farmacista.
Altri Effetti Collaterali Comuni
Oltre ai rischi più seri, alcune donne possono sperimentare effetti collaterali più lievi, tra cui:
- Labilità emotiva
- Nausea
- Leggero aumento di peso (generalmente tra 2,3 e 3 kg)
- Dolore al seno
- Mal di testa
La Pillola a Base di Solo Progestinico (Minipillola)
La "minipillola" è una formulazione contraccettiva che contiene esclusivamente un progestinico. A differenza delle pillole combinate, la minipillola viene assunta ogni giorno senza interruzioni né intervalli liberi da ormoni per mantenere la sua efficacia. Questo la rende un'opzione valida per donne che non tollerano gli estrogeni o che presentano controindicazioni al loro uso. Il meccanismo d'azione principale della minipillola è l'ispessimento del muco cervicale, sebbene possa anche influenzare l'endometrio e, in misura minore, inibire l'ovulazione.
Il Muco Cervicale: Un Indicatore Naturale di Fertilità
Il muco cervicale, una secrezione viscosa prodotta dalle ghiandole della cervice uterina, svolge un ruolo cruciale nel ciclo riproduttivo femminile e può essere utilizzato come metodo naturale per monitorare la fertilità.
Cos'è il Muco Cervicale?
Il muco cervicale è una secrezione che varia significativamente in consistenza, volume e aspetto durante il ciclo mestruale, sotto l'influenza degli ormoni estrogeni e progesterone. La cervice uterina, che collega la vagina al corpo dell'utero, è rivestita da cellule che producono questo muco.

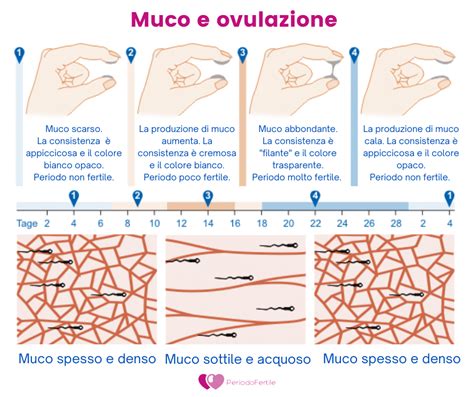
Il Ruolo del Muco Cervicale nel Ciclo Mestruale
- Fase Post-Mestruale: Dopo le mestruazioni, la cervice produce poco muco, che appare denso, opaco e appiccicoso. Questo è considerato un periodo di bassa fertilità.
- Fase Pre-Ovulatoria: Con l'aumentare dei livelli di estrogeni in preparazione all'ovulazione, il muco diventa più abbondante, trasparente, fluido ed elastico. Ricorda la consistenza dell'albume d'uovo crudo. Questo muco facilita il movimento degli spermatozoi verso l'utero.
- Periodo Ovulatorio (Giorni Fertili): Intorno all'ovulazione, il muco raggiunge la sua massima fluidità e abbondanza. Questo periodo, caratterizzato da una sensazione di "bagnato", rappresenta la massima fertilità. Il muco chiaro e filante è essenziale per la sopravvivenza e la motilità degli spermatozoi.
- Fase Post-Ovulatoria: Dopo l'ovulazione, sotto l'influenza del progesterone, il muco torna ad essere denso, opaco e appiccicoso, creando nuovamente una barriera che ostacola gli spermatozoi e prepara l'endometrio per un eventuale impianto.
Il Metodo Billings e Altri Metodi Naturali
Il monitoraggio del muco cervicale è la base del Metodo Billings, sviluppato dal neurologo australiano John Billings e da sua moglie Evelin. Questo metodo, insieme ad altri metodi naturali di regolazione della fertilità come la misurazione della temperatura basale e il metodo sintotermico, si basa sull'osservazione accurata dei cambiamenti del muco cervicale per identificare i giorni fertili e infertile del ciclo.
Il periodo fertile è considerato iniziare dal primo giorno in cui si osserva il muco più fluido e trasparente e termina circa 3-4 giorni dopo il "giorno del picco" (l'ultimo giorno in cui il muco presenta queste caratteristiche). L'astensione dai rapporti sessuali non protetti durante questo periodo fertile è la strategia contraccettiva. Sebbene questi metodi naturali non abbiano effetti collaterali ormonali e siano economici, richiedono un impegno costante da parte della coppia e hanno un'efficacia inferiore rispetto ai metodi ormonali o di barriera se non eseguiti con estrema precisione.
Interazione tra Pillola Contraccettiva e Muco Cervicale
Come accennato, uno dei meccanismi d'azione delle pillole contraccettive (sia combinate che progestiniche) è proprio quello di alterare il muco cervicale. La componente progestinica della pillola rende il muco più denso e viscoso, ostacolando il passaggio degli spermatozoi. Questo effetto è fondamentale per l'efficacia contraccettiva, soprattutto per la minipillola, il cui meccanismo primario si basa proprio sull'ispessimento del muco cervicale. Nelle pillole combinate, l'ispessimento del muco si aggiunge alla soppressione dell'ovulazione e alle modifiche endometriali per garantire una protezione contraccettiva ottimale.
Scelta del Contracettivo: Considerazioni Individuali
La scelta del metodo contraccettivo più adatto è una decisione personale che dovrebbe essere presa in consultazione con un professionista sanitario. Fattori da considerare includono:
- Storia Clinica: Presenza di condizioni mediche preesistenti (ipertensione, diabete, storia di trombosi, emicranie, epilessia, ecc.).
- Stile di Vita: Età, abitudine al fumo, livello di attività fisica.
- Preferenze Personali: Tolleranza agli ormoni, desiderio di un metodo reversibile, facilità d'uso.
- Costi e Disponibilità: I costi delle diverse opzioni contraccettive possono variare.
- Effetti Collaterali: Valutare i potenziali effetti collaterali e i benefici aggiuntivi (es. miglioramento dell'acne, regolarizzazione del ciclo).
È importante porre domande specifiche al proprio ginecologo per comprendere appieno i vantaggi, i rischi e le modalità d'uso di ciascun metodo contraccettivo.
Altri Metodi Contraccettivi: Un Breve Confronto
Sebbene l'articolo si concentri sui contraccettivi orali, è utile menzionare brevemente altre opzioni:
- Metodi di Barriera: Preservativi maschili e femminili, diaframmi. Offrono protezione contro le infezioni sessualmente trasmesse (IST) e hanno pochi effetti collaterali sistemici, ma la loro efficacia dipende dall'uso corretto.
- Dispositivi Intrauterini (IUD): Sia a base di rame che medicati con progestinico (come il Levonorgestrel), gli IUD sono metodi a lunga durata d'azione molto efficaci. Richiedono un'inserzione da parte di un medico e possono avere effetti collaterali come crampi o alterazioni del ciclo.
- Metodi Naturali: Come discusso, si basano sul monitoraggio della fertilità. Richiedono disciplina e hanno un'efficacia inferiore.
Conclusione (Non richiesta, ma per completezza informativa)
La comprensione dettagliata dei contraccettivi orali, del loro meccanismo d'azione, delle loro componenti, della loro efficacia, dei potenziali rischi e delle interazioni è essenziale per una scelta contraccettiva sicura ed efficace. Il ruolo del muco cervicale, sia come indicatore naturale di fertilità sia come bersaglio dell'azione di alcuni contraccettivi orali, sottolinea la complessità e l'interconnessione dei processi riproduttivi femminili. La consultazione medica rimane il pilastro fondamentale per navigare tra le diverse opzioni disponibili e trovare la soluzione più adatta alle esigenze individuali.
tags: #contraccettivi #orali #muco #cervicale

