La capacità di procreare è un processo evolutivo fondamentale per sostenere la vita, ma è influenzata da una moltitudine di fattori, spesso complessi e interconnessi. Tra questi, i disturbi della tiroide emergono come una problematica diffusa e, in alcuni casi, subdola, capace di incidere significativamente sulla fertilità umana. La presenza di autoimmunità tiroidea e le disfunzioni tiroidee rappresentano fattori di rischio concreti per la procreazione. Pertanto, uno screening per la funzionalità tiroidea, che includa la misurazione del TSH (ormone tireostimolante) e degli anticorpi anti-tireoperossidasi (TPO-abs), è comunemente integrato nel work-up diagnostico iniziale per la valutazione della fertilità.
Il Ruolo Cruciale della Tiroide nella Riproduzione
La ghiandola tiroidea, pur essendo piccola, svolge un ruolo endocrinologico di primaria importanza, con effetti che si estendono ben oltre il metabolismo basale. La sua influenza sulla sfera riproduttiva è profonda e si manifesta a più livelli. Gli ormoni tiroidei, infatti, sono essenziali per il corretto funzionamento dell'asse ipotalamo-ipofisi-gonadi, un complesso sistema di regolazione che orchestra la maturazione degli ovociti, l'ovulazione e la preparazione dell'utero per una potenziale gravidanza. La scoperta del TSH, del suo recettore e dei recettori degli ormoni tiroidei (TR-α1 e TR-β1) sull'epitelio della superficie ovarica e negli ovociti dei follicoli primordiali, primari e secondari, ha ulteriormente sottolineato l'importanza di questi ormoni nel delicato processo riproduttivo.
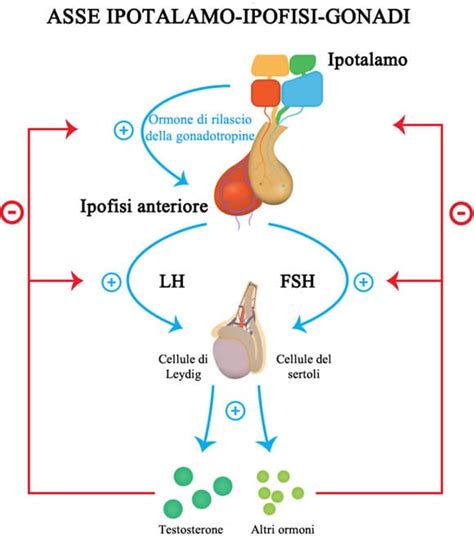
Disfunzioni Tiroidee e Impatto sulla Fertilità: Ipotiroidismo e Ipertiroidismo
Le patologie della tiroide, che includono l'ipertiroidismo (eccessiva produzione di ormoni tiroidei) e l'ipotiroidismo (insufficiente produzione di ormoni tiroidei), rappresentano la problematica endocrinologica più comune in gravidanza dopo il diabete. Una tiroide malfunzionante, sia in eccesso che in difetto, può creare ostacoli significativi al concepimento e al mantenimento della gravidanza.
L'ipotiroidismo, in particolare, si traduce in una cascata di alterazioni ormonali che portano a disturbi ovulatori nelle donne in età fertile. Questi disturbi possono manifestarsi con anomalie mestruali quali ipomenorrea (flusso mestruale scarso), polimenorrea (cicli mestruali ravvicinati), oligomenorrea (cicli mestruali irregolari e distanziati) e ipermenorrea (flusso mestruale abbondante). Il trattamento dell'ipotiroidismo con levotiroxina è generalmente efficace nel ripristinare un ciclo mestruale regolare, correggere le alterazioni ormonali e migliorare la fertilità. Studi hanno dimostrato benefici anche nel trattamento dell'ipotiroidismo subclinico prima della procreazione medicalmente assistita (PMA).
L'ipertiroidismo, sebbene i dati in letteratura sulla sua correlazione specifica con problemi di fertilità siano più limitati, è generalmente associato a un aumento del rischio di interruzione precoce della gravidanza se non gestito adeguatamente. Nelle donne affette da ipertiroidismo e già in trattamento con farmaci tireostatici (come il metimazolo), è consigliabile una gestione specifica durante la gravidanza, con possibili sostituzioni temporanee del farmaco o, in alternativa, la risoluzione del problema tiroideo prima del concepimento, ad esempio tramite intervento chirurgico di tiroidectomia.
L'Autoimmunità Tiroidea: Un Fattore di Rischio Sottovalutato
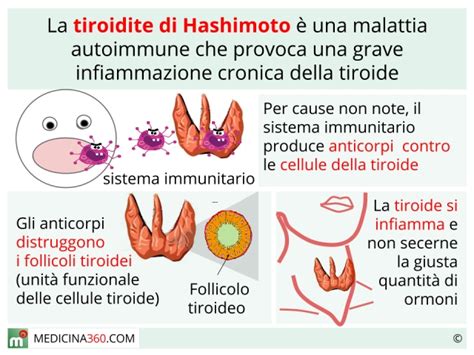
L'autoimmunità tiroidea rappresenta la malattia autoimmune più frequente nelle donne in età fertile e costituisce un importante fattore di rischio per lo sviluppo di disfunzioni tiroidee. Questa condizione è caratterizzata dalla presenza nel sangue di autoanticorpi, come gli anticorpi anti-tireoperossidasi (TPO-abs) e gli anticorpi anti-tireoglobulina (Tg-abs), che attaccano erroneamente i tessuti tiroidei.
La presenza di autoimmunità tiroidea è stata collegata a diverse problematiche riproduttive. Studi retrospettivi condotti su pazienti sottoposte a trattamenti di PMA hanno evidenziato un trend, seppur non sempre statisticamente significativo, tra la presenza di anticorpi anti-tiroide, in particolare gli anti-TPO, e la riserva ovarica, valutata attraverso il dosaggio dell'ormone AMH (ormone anti-mulleriano) e la conta dei follicoli antrali (AFC). Le donne affette da patologia autoimmunitaria tiroidea (ATD) possono presentare livelli sierici di AMH inferiori rispetto alle donne senza autoanticorpi tiroidei, e una maggiore incidenza di esiti avversi legati alla riproduzione.
Inoltre, l'autoimmunità tiroidea è stata associata a esiti avversi della gravidanza, con un aumentato rischio di aborto spontaneo e parto pretermine, sia in gravidanze concepite spontaneamente sia in quelle ottenute tramite PMA. La presenza di autoimmunità tiroidea potrebbe essere un indicatore di uno squilibrio immunitario generale, che può compromettere il successo della fecondazione, dell'impianto dell'embrione e il proseguimento della gravidanza.
Autoimmunità Tiroidea e PMA: Implicazioni e Gestione
Dalla fine degli anni '90, diversi studi hanno indagato l'impatto dell'autoimmunità tiroidea sull'esito dei cicli di Procreazione Medicalmente Assistita (PMA). La presenza di autoanticorpi tiroidei può influire negativamente sulla qualità degli ovociti e degli embrioni, aumentando il rischio di fallimento della fecondazione e dell'impianto.
Le ricerche hanno suggerito che le donne con autoimmunità tiroidea potrebbero avere una percentuale di aborti dopo PMA superiore rispetto a quelle senza autoanticorpi tiroidei. Alcuni studi hanno riscontrato una correlazione tra TPOAb e l'incidenza di aborti ricorrenti. Le ragioni di questa associazione sono molteplici e complesse. Potrebbe essere legata a un'alterata risposta immunitaria, con una preponderanza di cellule T helper (Th-1), che possono influenzare negativamente le prime fasi della gravidanza.
È anche ipotizzato che gli autoanticorpi tiroidei possano avere effetti diretti sulla placenta, compromettendone la funzione e contribuendo all'instabilità dell'impianto. Alcuni studi hanno evidenziato una diminuzione significativa dei livelli di FT4 e un concomitante aumento della concentrazione di TSH nel siero fetale di madri con autoimmunità tiroidea, suggerendo una potenziale interferenza con il trasferimento placentare degli ormoni tiroidei.
Nonostante queste evidenze, il dibattito sull'entità dell'impatto clinico dell'autoimmunità tiroidea sulla fertilità e sugli esiti della PMA è ancora aperto. Alcuni studi, come quello condotto su 332 pazienti a Padova, non hanno evidenziato una correlazione statisticamente significativa tra autoimmunità tiroidea e riserva ovarica, né tra autoimmunità tiroidea e gli esiti dei trattamenti di PMA, pur rilevando un trend in tal senso. Questo suggerisce che, sebbene la presenza di anticorpi anti-tiroide possa rappresentare un fattore di rischio, altri elementi giocano un ruolo altrettanto, se non più, determinante.
Gestione Clinica e Raccomandazioni
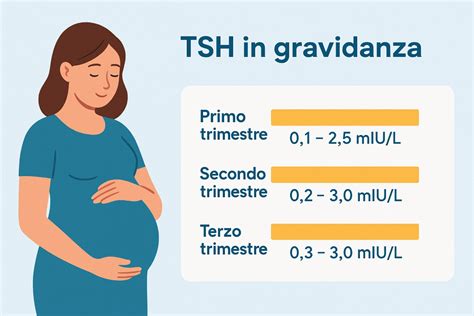
La gestione delle pazienti con autoimmunità tiroidea che desiderano una gravidanza, o che si sottopongono a trattamenti di PMA, richiede un approccio personalizzato e multidisciplinare. Prima di programmare una gravidanza, è fondamentale un controllo endocrinologico per valutare la funzionalità tiroidea. Il dosaggio del TSH è il parametro più importante, e idealmente dovrebbe essere mantenuto al di sotto di 2.5 mIU/L, soprattutto nel primo trimestre di gravidanza, periodo critico per lo sviluppo neurologico del feto.
In caso di ipotiroidismo subclinico (TSH elevato ma con ormoni tiroidei liberi nei limiti), alcune linee guida raccomandano l'inizio della terapia con levotiroxina, considerando i potenziali benefici superiori ai rischi minimi associati al trattamento. Tuttavia, è importante monitorare attentamente il dosaggio per evitare un eccessivo trattamento, che è stato recentemente associato a potenziali effetti deleteri sul QI della prole e sulla morfologia cerebrale infantile.
Per le donne già in terapia sostitutiva con L-tiroxina (per ipotiroidismo preesistente o dopo tiroidectomia), è essenziale un monitoraggio frequente del TSH durante la gravidanza. Il dosaggio va controllato ogni 4 settimane nel primo trimestre, e successivamente ogni due mesi fino al termine della gestazione. Ogni cambio di terapia richiede un nuovo controllo a distanza di due settimane.
Un aspetto cruciale nella gestione della gravidanza è il dosaggio degli anticorpi anti-recettore del TSH (TRAb) alla 32ª settimana di gestazione. Questi anticorpi, essendo immunoglobuline di classe IgG, possono attraversare la placenta e stimolare la tiroide fetale, esponendo il nascituro al rischio di ipertiroidismo fetale/neonatale, una condizione seria che richiede un'attenta gestione neonatologica.
Anche dopo il parto, è consigliabile un controllo della tiroide a 6-8 settimane dal puerperio, poiché circa il 10% delle donne può sviluppare tiroidite post-partum, una condizione caratterizzata dalla positività degli anticorpi anti-tiroidei. Questa evenienza può ripresentarsi in gravidanze successive.
Considerazioni Finali e Prospettive Future
La tiroidite cronica autoimmune, come la tiroidite di Hashimoto, è una condizione autoimmune della tiroide piuttosto frequente, soprattutto nelle donne in età fertile. La presenza di anticorpi anti-tireoglobulina e anti-tireoperossidasi è tipica di questa patologia e, sebbene rimangano elevati, non controindicano di per sé una gravidanza. Il parametro fondamentale da monitorare per il concepimento e il mantenimento della gravidanza è il TSH.
In conclusione, l'interazione tra malattie tiroidee, autoimmunità tiroidea e fertilità è complessa e multifattoriale. Una valutazione endocrinologica accurata e un monitoraggio attento della funzione tiroidea prima e durante la gravidanza sono passi fondamentali per ottimizzare le possibilità di concepimento e garantire un esito gestazionale favorevole, proteggendo al contempo la salute materna e fetale. La ricerca continua a indagare le sfumature di questa relazione, aprendo la strada a strategie di gestione sempre più precise ed efficaci.
Ipotiroidismo e gravidanza, Guastamacchia: «Aumentare tiroxina e controllare Tsh»
tags: #anticorpi #antiperossidasi #e #fertilita

