La gravidanza è un processo fisiologico complesso che coinvolge profonde trasformazioni nel corpo materno, con particolare riferimento al cervello. Parallelamente, la possibilità di un aborto, sia spontaneo che indotto, pone interrogativi medici, etici e psicologici di notevole importanza. Questo articolo si propone di esplorare le diverse sfaccettature di queste tematiche, dalla gestione clinica delle complicanze gestazionali alle implicazioni neurologiche e psicologiche.
Le Possibili Cause di una Gravidanza Non Visualizzata Ecograficamente
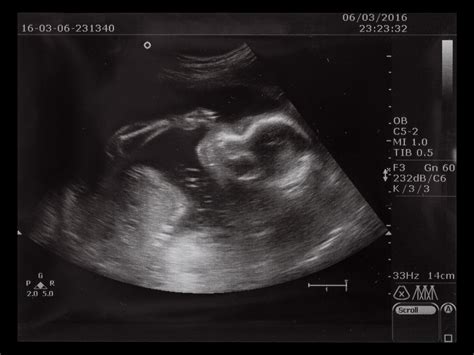
Quando una gravidanza viene sospettata ma la camera gestazionale non è ancora visibile all'ecografia, diverse ipotesi possono essere considerate.
Gravidanza Normale Precoce: In molti casi, la mancata visualizzazione è semplicemente dovuta alla precocità della gravidanza. La camera gestazionale diventa solitamente evidente verso la fine della quarta o l'inizio della quinta settimana di gestazione, contando dal primo giorno dell'ultima mestruazione. È importante notare che non tutte le donne ovulano in quattordicesima giornata, il che può portare a una datazione gestazionale diversa da quella presunta.
Aborto Spontaneo: Un'altra possibilità è l'aborto spontaneo. Questo può essere definito "incompleto" o "completo" a seconda della presenza o meno di materiale residuo nell'utero dopo l'evento abortivo.
Gravidanza Extrauterina: Sebbene meno comune, nell'1-2% dei casi, la situazione può evolvere in una gravidanza extrauterina. In questa condizione, l'embrione si impianta in una sede anomala, come la tuba, l'ovaio o la cervice. La gravidanza extrauterina può rappresentare un serio rischio per la salute materna; la rottura improvvisa di una tuba, ad esempio, può causare un'abbondante emorragia interna. Pertanto, in tutte le pazienti con minaccia d'aborto e una camera gestazionale non visualizzata all'interno dell'utero, è fondamentale recarsi immediatamente dal medico in caso di forti dolori addominali, abbondanti perdite ematiche o senso di svenimento. Solo in una minoranza di casi la diagnosi di gravidanza extrauterina viene posta ecograficamente; i segni clinici sono cruciali nel guidare verso la diagnosi corretta.
Mola Gestazionale: Molto raramente, circa 1 su 1500 gravidanze, può trattarsi di una mola gestazionale, una patologia della placenta identificata solo dopo l'esame del materiale prelevato tramite raschiamento uterino.
Per chiarire il quadro clinico in queste situazioni, si consiglia solitamente la ripetizione dell'esame ecografico a distanza di almeno una settimana e l'esecuzione di prelievi di sangue a giorni alterni per valutare i livelli dell'ormone beta-HCG (l'ormone della gravidanza, rilevato anche dai comuni test di gravidanza). Nel caso di un aborto spontaneo, i livelli di beta-HCG diminuiscono esponenzialmente. Se non vi sono segni di materiale residuo in utero, il raschiamento potrebbe non essere necessario. In caso di gravidanza extrauterina, invece, i livelli di beta-HCG tendono a rimanere stabili.
Minaccia d'Aborto e Sanguinamento in Gravidanza
Si parla di minaccia d'aborto quando si verifica sanguinamento in una gravidanza riconosciuta come vitale, prima della 24ª settimana di gestazione. L'ecografia in questi casi può talvolta mostrare la presenza di aree di distacco amniocoriale (tra il sacco amniotico e il sacco coriale, che forma la placenta) o ematomi sottocoriali. Questi aspetti ecografici non devono essere confusi con il "distacco di placenta", un evento che si presenta generalmente al terzo trimestre di gestazione con sanguinamento abbondante e che può essere pericoloso per il feto e la gestante.
Diversamente, la presenza di distacco amniocoriale o di ematoma, di per sé, non pregiudica il normale proseguimento della gravidanza nella maggioranza dei casi, qualora si osservino le comuni precauzioni, come il riposo a letto e l'assunzione di progesterone per rilassare la muscolatura uterina.
Talvolta, tuttavia, non si osservano segni ecografici che possano spiegare il sanguinamento in atto. In questi casi, si ipotizza che possa esistere una piccola area di scollamento da cui il sangue fuoriesce senza accumularsi in un ematoma visibile ecograficamente, oppure che il sanguinamento provenga dal collo dell'utero (ad esempio, da un piccolo polipo cervicale, che in gravidanza diventa particolarmente vascolarizzato).
Purtroppo, in alcuni casi la minaccia d'aborto evolve in aborto spontaneo, soprattutto quando il sanguinamento aumenta e compaiono intensi dolori uterini legati alle contrazioni dell'utero che cerca di espellere il prodotto del concepimento. In queste circostanze, è bene rivolgersi al pronto soccorso ginecologico, dove verrà valutata l'indicazione per un eventuale ricovero. È importante sottolineare che l'eventuale ricovero è volto più all'osservazione dei casi critici, e al momento attuale non esiste una terapia veramente efficace per evitare un travaglio abortivo in atto.
L'Aborto Spontaneo: Frequenza e Cause
L'aborto spontaneo è un evento piuttosto frequente: circa il 15-20% di tutte le gravidanze si interrompono, generalmente nelle prime settimane di gestazione. Solo nel 2% delle donne, tuttavia, si verificano due aborti consecutivi, e nello 0.5-1% dei casi tre o più aborti. In presenza di aborti ricorrenti (o poliabortività), è necessario procedere ad approfondimenti diagnostici specialistici. È fondamentale ricordare che aver avuto un singolo aborto è un'evenienza molto comune e non pregiudica la possibilità di avere future gravidanze regolari.
Le cause dell'aborto spontaneo sono molteplici:
- Alterazioni Cromosomiche: Si riscontrano nel 50-70% degli aborti al primo trimestre. La frequenza di queste alterazioni aumenta con l'avanzare dell'età materna.
- Incompetenza Cervicale: La cervice uterina risulta debole e si apre sotto il peso dell'utero, anche in assenza di contrazioni.
- Infezioni: Agenti infettivi che attraversano la placenta possono infettare il feto e causarne la morte (es. toxoplasma, rosolia, citomegalovirus). Anche infezioni vaginali non trattate (come la vaginosi batterica) possono scatenare un processo infiammatorio con produzione di mediatori che innescano contrazioni uterine, portando ad aborti tardivi o parto pretermine. Talvolta, febbre alta nelle prime settimane di gravidanza può essere causa di aborto.
- Condizioni Mediche Materne: Patologie come diabete o alterazioni tiroidee, se trattate correttamente e tenute sotto controllo, non sono generalmente causa di aborto.
Tuttavia, è importante notare che nella maggioranza dei casi non si riesce a identificare una causa specifica per un aborto occasionale. Viceversa, in caso di aborto ricorrente, diventa cruciale identificare ed eventualmente rimuovere la causa sottostante.
Opzioni Terapeutiche per la Gestione dell'Aborto
Quando si verifica un aborto, ci sono diverse strategie di gestione:
Terapia Chirurgica (Raschiamento Uterino): Questo intervento, noto anche come raschiamento, viene eseguito sotto sedazione. Prevede la dilatazione del canale cervicale e l'aspirazione del materiale residuo dall'utero tramite una cannula. Successivamente, uno strumento a forma di cucchiaio viene utilizzato per eliminare eventuali ultimi residui placentari, assicurando che l'utero sia "pulito". Le complicanze del raschiamento, per fortuna piuttosto rare, includono emorragia (5% dei casi), infezione (1-2%) e perforazione uterina (0.5-1%). In rari casi, può essere necessario ripetere l'intervento per un'incompleta evacuazione dell'utero.
Condotta d'Attesa: Questa opzione consiste nell'attendere la spontanea evacuazione del materiale abortivo dall'utero, talvolta supportata dalla somministrazione di farmaci uterotonici (che inducono contrazioni uterine). La condotta d'attesa è più applicabile ai casi di aborto incompleto; è meno efficace, invece, negli aborti interni, che possono richiedere diversi giorni per l'espulsione del contenuto uterino. Le possibili complicanze della condotta d'attesa sono legate principalmente al sanguinamento, che può diventare abbondante al momento dell'espulsione, e a dolori pelvici. In tali circostanze, potrebbe essere indicato un raschiamento d'urgenza.
Terapie Specifiche:
- Progesterone: Può essere efficace nei casi legati a insufficienza del corpo luteo, poiché ha la funzione di rilassare l'utero.
- Cerchiaggio della Cervice: Nei casi di incompetenza cervicale, si inserisce una "fettuccia" per via vaginale che aiuta a tenere chiuso il collo dell'utero.
Morte Intrauterina del Feto e Gestione del Lutto
La morte intrauterina del feto (oltre le 10-12 settimane di gestazione) è un evento che richiede un'attenta valutazione. Gli accertamenti devono comprendere sia la salute materna che quella fetale. L'autopsia fetale, sebbene dolorosa, è fondamentale per comprendere le cause dell'evento e prevenire future ricorrenze.
Il test di Kleihauer-Betke può identificare la presenza di globuli rossi fetali nel sangue materno, indicando un'eventuale emorragia dal feto verso la madre.
Sebbene la letteratura suggerisca che il naturale decorso dopo una morte intrauterina sia una spontanea attivazione del parto entro due settimane, solitamente si preferisce indurre il parto entro 48 ore dalla diagnosi per evitare potenziali rischi per la salute materna. I rischi materni sono principalmente legati all'attivazione di processi di coagulazione che provocano ipercoagulabilità del sangue. Per questo, dopo la diagnosi di morte in utero, si induce solitamente il travaglio tramite prostaglandine intravaginali, sotto copertura analgesica. A volte la risposta non è immediata, specialmente nelle epoche gestazionali precoci; in questi casi, dopo un giorno di "riposo", si riprova l'induzione.
Dopo il parto, specialmente nelle epoche gestazionali più avanzate, può verificarsi la montata lattea. Per prevenirla, si possono somministrare farmaci che inibiscono il rilascio di prolattina.
La perdita di un bambino prima del parto è un'esperienza devastante che interrompe bruscamente il processo di legame affettivo tra genitori e figlio. Le madri, in particolare, possono sentirsi cariche di un amore "specifico" destinato a quel bambino non nato. Questa esperienza di lacerazione è comune a tutte le donne che perdono un figlio in gravidanza. La perdita, soprattutto in caso di morte intrauterina o aborto terapeutico, può essere particolarmente crudele nei giorni successivi al parto, quando il corpo materno è biologicamente preparato all'allattamento e all'accudimento.
Le emozioni e i pensieri sperimentati dai genitori colpiti da lutto sono intensi e complessi. Sensazioni di vuoto, sbigottimento, irrealtà, tristezza, agitazione, colpa e disperazione possono alternarsi rapidamente. È importante che i genitori si sentano liberi di esprimere i propri sentimenti e pensieri, supportati da una "rete protettiva" di persone care, per poter iniziare il processo di elaborazione del lutto.
COME SUPERARE IL LUTTO: OLTRE IL DOLORE DELLA PERDITA
Gravidanza Gemellare e Rischio di Perdita Fetale
Nell'ambito delle gravidanze gemellari, l'aborto è un fenomeno più frequente, specialmente nelle prime settimane di gestazione. In questi casi, si parla di "vanishing twin" (gemello che scompare), poiché la camera gestazionale con il piccolo embrione viene riassorbita.
Se la morte intrauterina avviene nel secondo o terzo trimestre, soprattutto in gravidanze monocoriali (dove i gemelli condividono la placenta e sono collegati da anastomosi vascolari), possono sorgere complicazioni. La morte di un gemello può causare un sequestro di sangue verso il suo territorio placentare, portando il gemello superstite a una grave emorragia acuta, con rischio di morte o danno cerebrale da ipovolemia (riduzione del volume ematico e dell'apporto di ossigeno al cervello) in circa la metà dei casi. Nella restante metà, il secondo gemello sopravvive senza complicanze neurologiche. Per valutare un eventuale danno cerebrale, si esegue una risonanza magnetica fetale.
Una delle cause principali di morte intrauterina nelle gravidanze monocoriali è la sindrome da trasfusione feto-fetale. Nelle gravidanze bicoriali (dove ogni gemello ha il proprio territorio placentare), il problema dell'emorragia non si pone. I rischi legati alla morte di un gemello in una gravidanza bicoriale sono principalmente dovuti alla prematurità: la presenza di tessuto fetale e placentare in necrosi può attivare contrazioni uterine.
La letteratura attuale indica che la morte di uno dei feti non è di per sé un'indicazione ad anticipare il parto, tranne che nelle epoche gestazionali più avanzate. I casi di coagulopatia materna da morte intrauterina sono talmente rari da non giustificare l'induzione del parto, soprattutto nelle fasi precoci, quando i rischi della prematurità sono ben superiori. La gestione di questi casi complessi dovrebbe essere affidata a team ostetrici esperti in centri di terzo livello.
Il Cervello Materno in Gravidanza: Neuroplasticità e Microchimerismo
La gravidanza induce profonde modificazioni neurobiologiche nel cervello materno, configurando un processo di neuroplasticità adattativa che favorisce l'accudimento, la regolazione affettiva e la sensibilità interpersonale. Studi recenti suggeriscono che, oltre alla riorganizzazione neuronale, durante la gestazione avviene un trasferimento cellulare bidirezionale tra madre e feto, noto come microchimerismo fetomaterno.
Studi di risonanza magnetica (MRI) hanno dimostrato una riduzione del volume della materia grigia in aree corticali implicate nell'elaborazione socio-emotiva e nella teoria della mente (corteccia prefrontale mediale, giunzione temporo-parietale). Si osserva inoltre un'aumentata connettività funzionale in aree limbiche (amigdala, ipotalamo, corteccia cingolata anteriore), che modulano le risposte affettive, il comportamento materno e l'attaccamento.
Il microchimerismo è caratterizzato dalla presenza, in un individuo, di un numero limitato di cellule geneticamente distinte dal proprio genoma. Durante la gestazione, cellule fetali (comprese cellule staminali ematopoietiche o mesenchimali) possono migrare nel corpo materno, e viceversa, cellule materne (tra cui precursori neuronali) possono raggiungere il feto, incluso il suo cervello. La presenza di cellule neuronali materne nel cervello fetale, potenzialmente persistenti per tutta la vita, suggerisce l'esistenza di un "segno biologico materno permanente" nel sistema nervoso centrale del figlio.
Il microchimerismo feto-materno e materno-fetale solleva importanti questioni mediche, immunologiche e neurologiche. Una persistenza non controllata dell'attivazione immunitaria potrebbe contribuire allo sviluppo di patologie autoimmuni. La ricerca suggerisce che le cellule chimeriche possano avere effetti sia protettivi che dannosi, a seconda del contesto.
Il Legame Madre-Figlio: Una Connessione Biologica e Cellulare
Il concetto di bonding descrive il legame affettivo precoce tra madre e neonato, essenziale per lo sviluppo del bambino. Questo legame è mediato da meccanismi ormonali, comportamentali e relazionali. Alla luce delle evidenze sul microchimerismo neuronale, si ipotizza che tale legame non sia solamente psicologico, ma anche biologico e cellulare. La presenza di neuroni materni nel sistema nervoso del feto potrebbe costituire un substrato neurobiologico concreto del legame affettivo intergenerazionale, spiegando in parte la profonda connessione che persiste anche in assenza di contatti continui.
La neuroplasticità materna e il trasferimento neuronale intergenerazionale rappresentano due facce dello stesso fenomeno biologico: la trasformazione della maternità in chiave neurobiologica. La madre si prepara all'accudimento attraverso modificazioni cerebrali adattive e, al contempo, trasmette al feto non solo materiale genetico, ma anche cellule vive, incluse potenzialmente cellule neuronali, che rimarranno nell'organismo del figlio per tutta la vita. Questo suggerisce che il bonding madre-neonato sia anche una realtà cellulare e neurobiologica permanente.
Anencefalia: Malformazione del Cervello Fetale
L'anencefalia è una grave malformazione congenita caratterizzata dal mancato sviluppo dell'encefalo e del midollo spinale, che costituiscono il sistema nervoso centrale. Nel feto, il tessuto cerebrale non si sviluppa o è presente solo a uno stadio evolutivo che non consente le normali funzioni neurologiche. L'assunzione di acido folico durante il primo trimestre di gravidanza può ridurre significativamente il rischio di sviluppare questa e altre malformazioni del tubo neurale.
Implicazioni Psicologiche dell'Aborto
Le conseguenze psicologiche dell'aborto sono un tema dibattuto e complesso. Alcuni studi suggeriscono che le donne con storia di aborto spontaneo vivano un dolore intenso, simile a una vera perdita, che tende a risolversi spontaneamente o con una nuova gravidanza. Studi hanno evidenziato che le donne che subiscono un aborto spontaneo possono manifestare uno stress mentale iniziale superiore rispetto a quelle che interrompono volontariamente la gravidanza, ma tendono a mostrare un recupero psicologico più rapido.
La letteratura scientifica ha esplorato l'associazione tra aborto e disturbi psicopatologici. Alcune ricerche indicano un rischio potenzialmente maggiore di sofferenza psichica in seguito ad aborto spontaneo, ma anche l'interruzione volontaria di gravidanza (IVG) non è esente da conseguenze significative sulla salute mentale. Studi hanno rilevato la presenza di disturbi mentali, disturbi del sonno, pentimento e ricorso a psicofarmaci in donne che hanno abortito volontariamente. Altri studi hanno mostrato tassi più elevati di visite psichiatriche e ricoveri in reparti psichiatrici tra le donne che abortiscono. Lo stress causato dall'aborto può evolvere in un vissuto doloroso, con potenziale aumento o inizio di assunzione di droghe/alcol, cambiamenti alimentari, ritiro sociale, scarsa autostima, fino a ideazione suicidaria. L'aborto è stato correlato anche al Disturbo da Stress Post-Traumatico e a un aumentato rischio di suicidio.
Tuttavia, è importante notare che la ricerca in questo campo è complessa e spesso influenzata da posizioni strumentalizzate. Le revisioni sistematiche condotte da organizzazioni come l'American Psychological Association (APA) hanno concluso che il rischio di disturbi mentali nelle donne che hanno una gravidanza indesiderata non è significativamente maggiore nel caso di IVG nel primo trimestre rispetto al portare a termine la gravidanza. La questione appare più ambigua in caso di aborti multipli o di interruzione di gravidanze volute a causa di anomalie fetali.
Fattori come bassa autostima, stigma, mancanza di supporto sociale e disturbi mentali preesistenti all'aborto sono associati a un maggior rischio di disturbi psicologici. Questi stessi fattori sono legati anche allo stress psicologico in seguito ad altri eventi stressanti, come il parto.
È fondamentale riconoscere che "non esiste UN unico aborto". Le esperienze e le reazioni delle donne a questo evento possono variare significativamente in base a circostanze individuali, contesto socioeconomico e supporto sociale. Alcuni studi hanno messo in discussione la metodologia di altre ricerche, evidenziando la presenza di difetti di disegno, difficoltà nella definizione di gruppi di controllo e il peso di fattori confondenti.
Le conclusioni di alcune revisioni suggeriscono che i tassi di incidenza di problemi mentali non sono significativamente influenzati dal fatto che una donna intraprenda un aborto o porti a termine la gravidanza. Studi più recenti indicano che il benessere psicologico a lungo termine è paragonabile tra donne che hanno avuto accesso all'aborto e quelle a cui è stato negato per limiti di età gestazionale, non supportando politiche restrittive basate su presunti danni alla salute mentale.
Indipendentemente dalle conclusioni scientifiche, è cruciale che le donne che ne abbiano bisogno ricevano tutto l'assistenza e il supporto psicologico necessario prima e dopo un'interruzione di gravidanza. Il colloquio psicologico, sebbene previsto e raccomandato, non sempre viene sfruttato dalle pazienti, ma diventa fortemente raccomandato in caso di richieste di ulteriori interruzioni.
Casi Eccezionali: Mantenere in Vita il Feto da una Madre Clinicamente Deceduta
In situazioni mediche estreme, la scienza ha dimostrato la possibilità di mantenere in vita una madre clinicamente deceduta per permettere al feto di raggiungere una gestazione compatibile con la sopravvivenza extrauterina. Un caso noto è quello di una donna a Milano, dichiarata in stato di morte cerebrale dopo un'emorragia cerebrale, ma il cui corpo è stato mantenuto in vita con supporto artificiale per consentire al feto di maturare fino a 28 settimane. Questo approccio, sebbene raro e complesso, solleva questioni etiche e mediche significative, evidenziando la straordinaria capacità della medicina di estendere i confini della vita. In questi casi, la decisione di proseguire il supporto vitale è presa in stretta collaborazione con la famiglia, riconoscendo il valore intrinseco della vita in formazione.
La ricerca continua a esplorare i meccanismi del neurosviluppo, i collegamenti tra le prime fasi della formazione cerebrale fetale e le possibili patologie neurologiche nell'età adulta, offrendo nuove prospettive per la prevenzione e la cura di disturbi complessi.
tags: #aborto #colliquazione #celebrale

