La fecondazione in vitro (FIVET) è una procedura medica complessa che offre speranza a molte coppie che affrontano l'infertilità. Uno degli aspetti cruciali di questo percorso è la stimolazione ovarica e il successivo prelievo degli ovuli. Comprendere appieno questo processo è fondamentale per affrontare la FIVET con maggiore serenità e consapevolezza.
La Stimolazione Ovarica: Un Percorso per Massimizzare le Possibilità
Il trattamento di stimolazione ovarica è una componente quasi universale nei protocolli di fecondazione in vitro (FIVET). L'obiettivo primario di questa fase è quello di indurre le ovaie a produrre un numero maggiore di ovuli maturi rispetto a quanto avviene in un ciclo naturale, dove solitamente si sviluppa un solo ovulo. Questa strategia mira ad aumentare significativamente le probabilità di successo della gravidanza, fornendo più "materiale" per la fecondazione e la successiva selezione degli embrioni.
Il processo di stimolazione ovarica si basa sulla somministrazione di farmaci ormonali che permettono un controllo esterno e mirato del ciclo ovarico. La durata tipica di questo trattamento si aggira intorno agli otto giorni, ma può essere prolungata su indicazione medica, talvolta includendo l'uso di contraccettivi nel ciclo precedente per una migliore sincronizzazione.
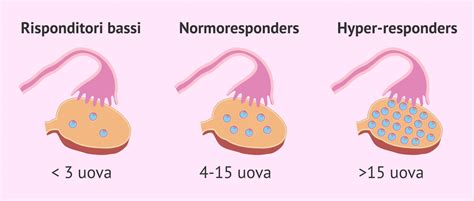
La risposta individuale alla stimolazione ovarica varia notevolmente da donna a donna, influenzata da molteplici fattori quali l'età, la riserva ovarica, lo stato di salute generale e il protocollo di cura specifico adottato. Sulla base di queste risposte, è possibile categorizzare le donne in tre gruppi principali:
Low Responders: Una Risposta Limitata
Secondo la definizione della Società Spagnola di Fertilità (SEF), le "low responders" sono donne dalle quali è possibile ottenere un massimo di tre ovuli dopo la puntura follicolare. Alcune altre entità mediche estendono questo limite a cinque ovuli. Questo gruppo comprende tipicamente donne con una ridotta riserva ovarica, spesso associata all'avanzare dell'età, o donne affette da specifiche patologie che limitano la capacità ovarica di produrre un numero elevato di ovociti.
Normoresponders: La Maggioranza delle Donne
La maggior parte delle donne rientra nella categoria delle "normoresponders". In questo gruppo, la stimolazione ovarica porta all'ottenimento di un numero soddisfacente di ovuli, generalmente compreso tra sei e dieci ovociti per ciclo di trattamento.
Hyperresponders: Una Produzione Eccezionale
Le "hyperresponders" sono donne che producono un numero eccezionalmente elevato di ovuli, con una media che può raggiungere i venti ovociti per ciclo. Questo gruppo è spesso costituito da donne giovani e sane, senza particolari problemi di fertilità. Un esempio emblematico di "hyperresponders" si riscontra tra le donatrici di ovociti. Sebbene rari, esistono casi documentati in cui sono stati raccolti fino a cinquanta ovuli in un singolo ciclo.
È di primaria importanza che durante tutto il periodo di stimolazione ovarica, la donna sia sottoposta a controlli regolari da parte di uno specialista. Questi controlli, che includono ecografie transvaginali e analisi del sangue, permettono al ginecologo di monitorare attentamente la risposta delle ovaie ai farmaci somministrati e di apportare eventuali aggiustamenti al dosaggio per ottimizzare la risposta e minimizzare i rischi.
Il Significato Clinico della Risposta Ovarica
È fondamentale comprendere che l'appartenenza a una specifica categoria di risposta ovarica non è necessariamente indicativa di una patologia. Ad esempio, una donna di 45 anni è naturalmente predisposta a essere una "low responder" a causa della fisiologica diminuzione della sua riserva ovarica in prossimità della menopausa. Al contrario, ci si aspetta che una giovane donna di 20 anni, sana, mostri una risposta elevata alla stimolazione. In questi casi, un attento controllo del dosaggio dei farmaci è essenziale per prevenire la sindrome da iperstimolazione ovarica (OHSS). Meno frequentemente, una giovane donna può manifestare una risposta "bassa".
Il costo complessivo di un trattamento di FIVET può variare considerevolmente, a seconda dei test diagnostici inclusi (come il seminogramma, gli studi di fertilità) e delle tecniche impiegate (come la coltura prolungata degli embrioni, la vitrificazione degli embrioni residui, e la tipologia dei farmaci utilizzati).
Stima del Numero di Ovociti: Prevedere il Risultato
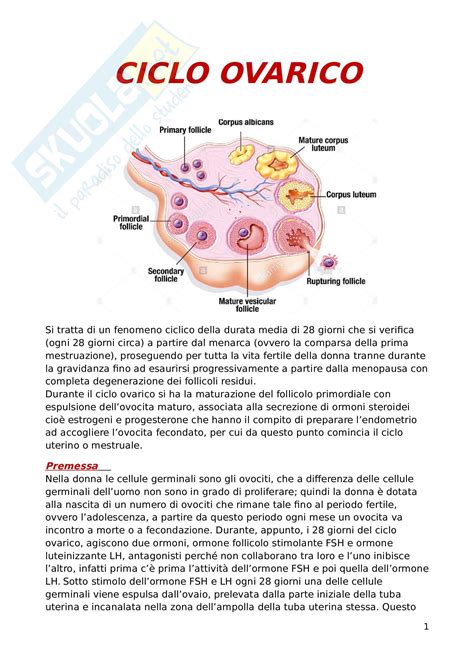
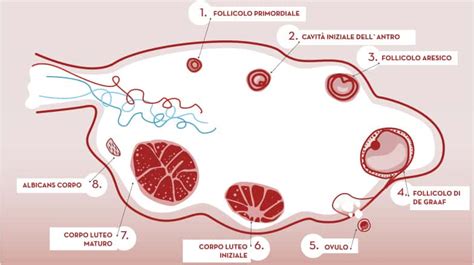
La puntura ovarica, nota anche come pick-up ovocitario, è la procedura chirurgica attraverso la quale vengono prelevati gli ovuli maturi dopo il completamento della stimolazione ovarica. L'obiettivo è quello di estrarre gli ovociti quando si trovano nella fase di Metafase II, uno stadio di maturazione ottimale per consentire una fecondazione efficace e la formazione di un embrione vitale.
Per programmare la puntura al momento più opportuno, evitando l'ovulazione spontanea e per poter stimare approssimativamente il numero di ovuli che si potranno ottenere, vengono analizzati due parametri chiave: la dimensione dei follicoli e la concentrazione di estradiolo nel sangue.
Ogni follicolo ovarico contiene un ovocita. Tuttavia, è possibile che al momento del prelievo alcuni follicoli siano vuoti o che gli ovociti recuperati non siano completamente maturi e quindi non idonei alla fecondazione. Di conseguenza, il numero di ovociti effettivamente recuperati dopo la puntura può essere inferiore al numero di follicoli osservati nelle ecografie precedenti o stimato in base ai livelli di estradiolo.
La Dimensione dei Follicoli: Un Indicatore Visivo
Mediante ecografia transvaginale, il medico misura la dimensione dei follicoli in crescita. Con la maturazione dell'ovocita, anche il follicolo aumenta di dimensioni. Generalmente, quando un follicolo raggiunge una dimensione di circa 16-18 mm, si considera sufficientemente sviluppato da contenere un ovocita maturo. La puntura follicolare viene tipicamente programmata circa 24-48 ore dopo aver identificato un numero adeguato di follicoli di queste dimensioni. Questo metodo fornisce una stima del numero approssimativo di ovuli maturi che si prevede di estrarre.
La Concentrazione di Estradiolo: Un Indicatore Ormonale
È stato osservato che ad ogni follicolo maturo corrisponde una concentrazione di estradiolo nel sangue compresa approssimativamente tra 200 e 300 pg/ml. Utilizzando questi dati, è possibile determinare il numero di follicoli maturi in base alla concentrazione di estradiolo misurata. Ad esempio, una concentrazione di estradiolo di 3000 pg/ml potrebbe suggerire che il ginecologo potrebbe procedere con la puntura di circa 15 follicoli, con la conseguente aspettativa di recuperare circa 15 ovociti.
Quantità o Qualità degli Ovuli? Una Domanda Cruciale
L'obiettivo finale di un ciclo di FIVET è la nascita di un bambino sano. Per raggiungere questo traguardo, è indispensabile ottenere embrioni vitali, capaci di impiantarsi nell'utero materno e di evolvere in una gravidanza. In questo contesto, la qualità degli ovociti (e, naturalmente, degli spermatozoi) assume un'importanza pari, se non superiore, alla loro quantità.
È indubbio che un numero maggiore di ovuli aumenti la probabilità statistica di ottenere embrioni vitali e, di conseguenza, di raggiungere il successo riproduttivo. Tuttavia, se gli ovuli raccolti non sono di buona qualità, le possibilità di concepimento e di sviluppo di una gravidanza possono essere compromesse, anche con un elevato numero di ovociti estratti. Al contrario, un numero inferiore di ovuli, ma di alta qualità, aumenta la probabilità di ottenere almeno un embrione in grado di impiantarsi e dare origine a una gestazione.
È inoltre importante considerare che il numero di ovuli ottenuti non sempre corrisponde al numero di embrioni. Degli ovociti maturi recuperati, non tutti si fecondano correttamente, e tra quelli fecondati, alcuni possono arrestarsi nel loro sviluppo embrionale. Per questo motivo, l'ottenimento di un buon numero di ovuli di qualità è fondamentale per massimizzare le possibilità di ottenere embrioni vitali. Questi embrioni possono poi essere vitrificati (congelati) per essere utilizzati in cicli successivi, sia in caso di insuccesso del primo tentativo, sia qualora la coppia desideri avere altri figli in futuro.
In sintesi, non si tratta solo di una questione di quantità, ma di un equilibrio critico tra quantità e qualità degli ovociti per ottimizzare le possibilità di successo nella FIVET.
22 Trasferimento Embrionario
Domande Frequenti sul Prelievo Ovocitario
Qual è il numero ideale di ovuli per la FIVET?
Sebbene sia possibile ottenere una gravidanza anche con un singolo embrione sano, i tassi di successo tendono a migliorare significativamente quando il numero di ovociti raccolti è più elevato, idealmente tra 10 e 15 ovociti. Tuttavia, un numero eccessivamente elevato di ovociti potrebbe potenzialmente compromettere la loro qualità. In media, si stima che circa il 60-80% degli ovociti estratti sarà maturo, e di questi, il 70-80% verrà fecondato. La probabilità che un embrione raggiunga lo stadio di blastocisti (il quinto giorno di sviluppo), ideale per l'impianto o il congelamento, si aggira intorno al 50-60%.
La qualità o la quantità delle uova è più importante in un ciclo di FIVET?
Entrambi gli aspetti sono di fondamentale importanza. Tuttavia, la qualità dell'ovocita è prioritaria. Se la qualità è bassa, un elevato numero di ovociti non garantirà il successo, poiché è improbabile che alcuno di essi possa portare a una gravidanza dopo la fecondazione.
Quanti follicoli sono necessari per la FIV?
Non esiste un numero fisso di follicoli considerato "ideale", ma generalmente un numero compreso tra 6 e 8 follicoli viene ritenuto buono. È importante ricordare che non tutti i follicoli monitorati prima della puntura porteranno al recupero di un ovulo, né tutti gli ovuli ottenuti saranno di buona qualità o nel giusto stadio di maturazione. Pertanto, avere un buon numero di follicoli aumenta la probabilità di ottenere un numero adeguato di ovociti utilizzabili.
Il mio ginecologo mi ha detto che si aspettano di ottenere 4 uova mature nel prelievo, va bene?
In condizioni generali, 4 ovociti maturi possono essere considerati un numero basso. Tuttavia, a seconda della situazione specifica della paziente, della sua età e della sua riserva ovarica, questo numero potrebbe rappresentare un buon dato prognostico. L'elemento cruciale è la qualità di questi 4 ovociti. Se almeno uno di essi è di ottima qualità e permette di ottenere un embrione vitale capace di impiantarsi, la gravidanza è possibile. In questo scenario, 4 ovociti di alta qualità possono essere sufficienti per raggiungere l'obiettivo.
La Procedura del Prelievo Ovocitario: Dettagli e Sicurezza
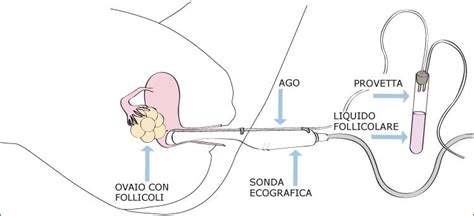
Il prelievo ovocitario, o pick-up, è una fase cruciale della FIVET che si svolge in sala operatoria, solitamente adiacente al laboratorio di embriologia. La procedura viene eseguita per via transvaginale, sotto guida ecografica.
Preparazione e Anestesia
Prima del prelievo, è necessaria la compilazione di una scheda di consegna del campione e di un'autocertificazione, come parte integrante dei protocolli di sicurezza e controllo di qualità previsti dalle linee guida ministeriali. Per minimizzare il disagio e garantire il benessere della paziente, il prelievo ovocitario viene solitamente eseguito in sedazione profonda (analgo-sedazione), che induce uno stato di sonno leggero e controllato, eliminando la percezione del dolore. A differenza dell'anestesia generale, la sedazione profonda non richiede intubazione e permette tempi di recupero più rapidi. In casi eccezionali, quando indicato dal medico, può essere utilizzata l'anestesia generale.
Svolgimento della Procedura
Una volta che la paziente è sotto sedazione, lo specialista utilizza una sonda ecografica transvaginale per localizzare i follicoli ovarici. Attraverso la parete vaginale, viene guidato un ago cavo, collegato a un sistema di aspirazione, che penetra nei follicoli per raccogliere il liquido follicolare contenente gli ovociti maturi. Questo liquido viene immediatamente trasferito in provette per essere analizzato al microscopio in laboratorio. L'intera procedura dura in genere circa 20 minuti.
Rischi e Complicanze
Il prelievo ovocitario è considerato una procedura a basso rischio, soprattutto se eseguita da professionisti qualificati in un centro per la fertilità accreditato. Tuttavia, come per qualsiasi intervento medico, esistono potenziali rischi, sebbene rari. Tra questi, possono verificarsi lievi emorragie dovute alla rottura di piccoli vasi sanguigni, infezioni (per prevenirle, a volte viene eseguito un tampone vaginale preventivo e, in alcuni centri, una profilassi antibiotica) e, più raramente, vertigini o crampi addominali. L'incidenza di complicanze significative è inferiore all'1%.
Dopo la procedura, la paziente viene tenuta in osservazione per alcune ore (circa 2-3 ore) e solitamente viene dimessa in giornata. Si raccomanda riposo per le 24 ore successive, dopo le quali è possibile riprendere le normali attività quotidiane. È fondamentale che la paziente non si metta alla guida dopo la sedazione e che sia accompagnata.
Consigli per il Giorno del Prelievo
- Abbigliamento: Indossare abiti comodi e larghi.
- Arrivo: Presentarsi in clinica con un anticipo di 30-60 minuti rispetto all'orario stabilito.
- Trasporto: Assicurarsi di avere qualcuno che vi accompagni a casa, poiché non sarà permesso guidare.
- Digiuno: Non mangiare né bere dopo la mezzanotte precedente l'intervento o il giorno stesso, secondo le indicazioni mediche.
È comprensibile che procedure mediche, specialmente quelle che coinvolgono aghi, possano generare ansia. Tuttavia, i progressi tecnologici e le tecniche attuali hanno reso il prelievo ovocitario una procedura molto più sicura e confortevole rispetto al passato. Durante l'intero processo, la paziente è costantemente monitorata dall'équipe medica, che garantisce il suo benessere e la sua sicurezza.
Sebbene gli effetti collaterali fisici come gonfiore, crampi o lieve spotting possano verificarsi e durare qualche giorno, sono generalmente gestibili. Il fatto che la procedura avvenga per via transvaginale, senza necessità di incisioni esterne, significa che non rimangono cicatrici.
Per ulteriori approfondimenti sulla stimolazione ovarica, è possibile consultare risorse dedicate. Allo stesso modo, per informazioni dettagliate sulla puntura follicolare, esistono articoli specifici che descrivono la procedura in modo esaustivo.
Bibliografia
- Dickey RP, Taylor SN, Lu PY, Sartor BM, Rye PH, Pyrzak R (2002). Effect of diagnosis, age, sperm quality, and number of preovulatory follicles on the outcome of multiple cycles of clomiphene citrate-intrauterine insemination. Fertil Steril;78:1088 - 1095.
- Ghesquiere SL, Castelain EG, Spiessens C, Meuleman CL, D’Hooghe TM. Relationship between follicle number and (multiple) live birth rate after controlled ovarian hyperstimulation and intrauterine insemination. Am J Obstet Gynecol 2007;197:589.e1- 5
- Hamoda H, Sunkara S, Khalaf Y, Braude P, El-Toukhy T. Outcome of fresh IVF/ICSI cycles in relation to the number of oocytes collected: a review of 4,701 treatment cycles. Hum Reprod 2010;25:147.
- Kably Ambe A, Estevez Gonzalez S, Carballo Mondragon E, Dura´n Monterrosas L. Comparative analysis of pregnancy rate/captured oocytes in an in vitro fertilization program. Ginecol Obstet Mex 2008; 76:256 - 260. Spanish.
- Kyoung YM, Hoon K, Joong YL, Jung RL, et al. Nomogram to predict the number of oocytes retrieved in controlled ovarian stimulation. Clin Exp Reprod Med 2016;43:112-118.
- Letterie G, Marshall L, Angle M. The relationship of clinical response, oocyte number, and success in oocyte donor cycles. J Assist Reprod Genet 2005;22:115 - 117.
- López-Rioja MJ, Campos-Cañas JA, Recio-López Y, Quiroz-Garza G, Sánchez-González M, Hinojosa Rodríguez K, Laresgoiti Servitje E. Número óptimo de ovocitos: modelo de predicción para fertilización in vitro. Ginecol Obstet Mex. 2017 nov;85(11):735-747.
- Meniru GI, Craft IL. Utilization of retrieved oocytes as an index of the efficiency of superovulation strategies for in-vitro fertilization treatment. Hum Reprod 1997;12:2129- 2132.
- Molina Hita Ma. del M, Lobo Martinez S, Gonzalez Varea, Montejo Gadea JM, Garijo Lopez E, Cuadrado Mangas C. Correlation between the number of oocytes and the pregnancy rate in IVF-ICSI cycles. Revista Iberoamericana de Fertilidad y Reproduccion Humana 2008; 25:153 - 159. Spanish
- Steward RG, Lan L, Shah AA, Yeh JS, et al. Oocyte number as a predictor for ovarian hyperstimulation syndrome and live birth: an analysis of 256,381 in vitro fertilization cycles. Fertil Steril 2014;101:967-973.
- Sunkara SK, Rittenberg V, Raine-Fenning N, Bhattacharya S, et al. Association between the number of eggs and live birth in IVF treatment: an analysis of 400 135 treatment cycles. Hum Reprod 2011;26:1768-1774.
- Van der Gaast MH, Eijkemans MJ, van der Net JB, de Boer EJ, et al. Optimum number of oocytes for a successful first IVF treatment cycle. Reprod Biomed Online 2006;13:476-480.

