In Italia, una percentuale significativa di tumori, circa il 3%, viene diagnosticata in individui al di sotto dei 40 anni, un'età in cui la fertilità è ancora una realtà concreta. Questo si traduce in quasi 8.000 nuovi casi annui di diagnosi oncologiche in pazienti potenzialmente fertili. Sebbene i progressi nella lotta contro il cancro abbiano notevolmente migliorato i tassi di sopravvivenza, anche per questa giovane coorte di pazienti, le conseguenze a lungo termine sui trattamenti possono avere un impatto devastante sulla capacità riproduttiva. Studi di popolazione hanno infatti evidenziato una riduzione della possibilità di ottenere una gravidanza nei soggetti sopravvissuti, oscillante tra il 30% e il 50%.
Il meccanismo alla base di questa infertilità secondaria è primariamente legato al danno ovarico indotto dalle terapie antiblastiche, siano esse chemioterapia o radioterapia. I follicoli ovarici, le piccole strutture che contengono gli ovociti in via di maturazione, si dimostrano estremamente sensibili agli agenti terapeutici. Questi ultimi agiscono danneggiando il DNA cellulare e, di conseguenza, riducendo drasticamente il numero di follicoli primordiali. Purtroppo, predire l'esatta entità del danno tossico su una singola paziente è un'impresa ardua, data l'ampia variabilità individuale nella risposta ai trattamenti. Per questo motivo, la preservazione della fertilità prima dell'inizio delle cure oncologiche assume un ruolo cruciale, offrendo una concreta speranza di poter realizzare il desiderio di genitorialità in futuro.

Il Percorso di Counselling Riproduttivo: Valutare il Rischio e Pianificare la Strategia
Una volta valutato il rischio di infertilità associato a un determinato protocollo terapeutico, la paziente oncologica viene indirizzata verso un centro di Procreazione Medicalmente Assistita (PMA) per un colloquio specialistico. Questo incontro è fondamentale per una valutazione approfondita della situazione e per definire la strategia più appropriata per la preservazione della fertilità. Il percorso di consulenza mira a fornire tutte le informazioni necessarie riguardo alle diverse opzioni disponibili, spiegando i benefici, i limiti e le tempistiche di ciascuna tecnica. È essenziale che questo colloquio avvenga il prima possibile, idealmente subito dopo la diagnosi, per poter sfruttare al meglio le finestre temporali disponibili prima dell'inizio delle terapie oncologiche. La tempestività è un fattore chiave per massimizzare le probabilità di successo delle procedure di preservazione.
Tecniche di Preservazione della Fertilità Femminile: Opzioni a Confronto
Le strategie di preservazione della fertilità femminile sono diversificate e la scelta della tecnica più idonea dipende da una serie di fattori, tra cui l'età della paziente, il tipo di tumore, la finestra temporale disponibile prima dell'inizio delle terapie e le condizioni cliniche generali.
Stimolazione Ovarica e Congelamento Ovocitario: La Tecnica Più Diffusa
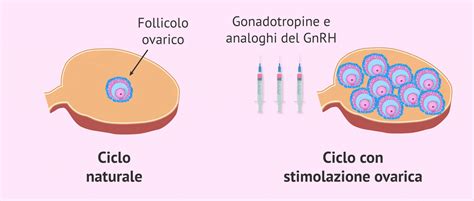
La stimolazione ovarica seguita dal congelamento degli ovociti è la tecnica di preservazione della fertilità più ampiamente utilizzata e consolidata. Questa procedura è applicabile nei casi in cui vi siano a disposizione almeno 2-3 settimane prima dell'avvio della terapia antiblastica.
Stimolazione Ovarica: Questa fase prevede la somministrazione di una terapia ormonale, della durata di circa 10-15 giorni, con l'obiettivo di indurre le ovaie a produrre un numero adeguato di ovociti maturi. La stimolazione viene attentamente monitorata attraverso ecografie transvaginali e prelievi ematici per la misurazione dei livelli di estradiolo, un indicatore chiave della risposta ovarica. Normalmente, per iniziare la stimolazione, si attende l'arrivo del ciclo mestruale. Tuttavia, in situazioni di emergenza e con tempi strettamente limitati, sono stati sviluppati "protocolli di emergenza" che consentono di iniziare il trattamento endocrino in qualsiasi momento del ciclo mestruale.
Gestione dei Tumori Ormono-Sensibili: Per le pazienti affette da tumori ormono-sensibili, la cui condizione potrebbe essere aggravata da una terapia ormonale stimolante, sono disponibili protocolli specifici. Questi protocolli prevedono l'impiego di farmaci come il tamoxifene o il letrozolo, in grado di limitare il rischio di una potenziale esacerbazione della malattia dovuta alla stimolazione ovarica.
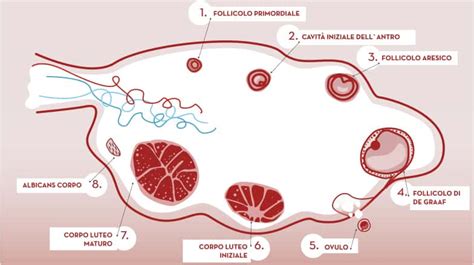
Congelamento Ovocitario (Crioconservazione): Una volta che gli ovociti hanno raggiunto la maturazione, vengono prelevati attraverso un intervento chirurgico ambulatoriale minimamente invasivo, solitamente eseguito in sedazione profonda. Gli ovociti maturi vengono quindi sottoposti a un processo di vitrificazione, una forma di congelamento ultra-rapido che preserva le loro caratteristiche biologiche, e conservati in azoto liquido a una temperatura di -196°C. Questa tecnica permette di conservare gli ovociti per un tempo indefinito, rendendoli disponibili per future fecondazioni assistite quando le condizioni cliniche della paziente lo consentiranno.
Numero di Ovociti e Probabilità di Successo: La probabilità di successo di questa tecnica è strettamente legata all'età della paziente al momento del prelievo e al numero di ovociti crioconservati. Generalmente, si consiglia di non superare i 38 anni di età per sottoporsi a questa procedura. Per avere maggiori possibilità di ottenere una gravidanza futura, è raccomandato il congelamento di almeno otto ovociti, sebbene un numero maggiore aumenti ulteriormente le probabilità di successo, puntando a un tasso di gravidanza intorno al 40%.
Crioconservazione del Tessuto Ovarico: Una Soluzione per Casi Specifici
La crioconservazione del tessuto ovarico rappresenta un'alternativa preziosa in determinate circostanze, in particolare per le pazienti che non possono beneficiare della stimolazione ovarica.
Descrizione della Tecnica: Questa tecnica prevede l'esecuzione di una biopsia ovarica bilaterale tramite intervento chirurgico, solitamente in laparoscopia. Vengono prelevate sottili striscioline di tessuto corticale ovarico, che vengono poi crioconservate. La corticale ovarica è ricca di follicoli primordiali, che vengono così preservati dalla tossicità dei trattamenti oncologici.
Indicazioni Specifiche: La crioconservazione del tessuto ovarico è considerata il metodo preferenziale per:
- Bambine in età prepubere: Non avendo ancora raggiunto la maturità sessuale, non possono sottoporsi a stimolazione ovarica.
- Pazienti con necessità di iniziare la chemioterapia immediatamente: Quando la finestra temporale è troppo ristretta per permettere la stimolazione ovarica (almeno 2 settimane).
- Pazienti in cui la stimolazione ormonale è controindicata: Ad esempio, in presenza di tumori ormono-dipendenti dove l'uso di estrogeni potrebbe essere rischioso.
Reimpianto del Tessuto Ovarico: In caso di menopausa precoce indotta dai trattamenti, la paziente dovrà sottoporsi a un secondo intervento chirurgico per il reimpianto delle striscioline di corticale ovarica. Una volta reimpiantato, il tessuto può riprendere la sua normale attività, permettendo il recupero della funzionalità ovarica e, in alcuni casi, il concepimento spontaneo. Se necessario, si potrà poi procedere con la stimolazione ovarica per favorire la gravidanza.
Stato Sperimentale e Risultati: Sebbene sia una tecnica promettente, la crioconservazione del tessuto ovarico è considerata ancora in parte sperimentale. A livello mondiale, sono nati circa un centinaio di bambini dopo il reimpianto del tessuto ovarico. Tuttavia, i risultati sono in costante miglioramento, offrendo una speranza concreta per il futuro ripristino della fertilità. L'età ideale per il prelievo del tessuto ovarico è sotto i 32-35 anni, poiché in questa fascia d'età la quantità e la qualità dei follicoli sono maggiori.
Ovaropessi: Protezione Durante la Radioterapia Pelvica
L'ovaropessi è una procedura chirurgica mirata a preservare la funzione ovarica in pazienti che devono sottoporsi a radioterapia pelvica.
Descrizione della Tecnica: Consiste nel riposizionamento chirurgico delle ovaie, allontanandole dal campo di irradiazione. Questo intervento, solitamente eseguito in laparoscopia, mira a evitare l'esposizione diretta delle gonadi alle radiazioni, che possono causare danni gravi e permanenti. A seconda del campo di irradiazione, le ovaie possono essere fissate nella parte superiore delle fossette paracoliche o dietro l'utero.
Indicazioni: Questa tecnica è particolarmente indicata per pazienti affette da tumori localizzati nella regione pelvica, come quelli del retto o della cervice uterina, per i quali è prevista una radioterapia in tale area.
Soppressione Ovarica con Analoghi del GnRH: Una Protezione Medica
La soppressione ovarica mediante l'uso di analoghi dell'ormone di rilascio delle gonadotropine (GnRH) rappresenta un approccio farmacologico per proteggere le ovaie durante la chemioterapia.
Meccanismo d'Azione: Contemporaneamente all'avvio della chemioterapia, possono essere somministrati questi farmaci per inibire temporaneamente l'attività ovarica. I farmaci antiproliferativi, infatti, agiscono più aggressivamente sui tessuti a rapido turnover cellulare. Mettere le ovaie "a riposo" attraverso l'inibizione ormonale può quindi ridurre la loro vulnerabilità alla tossicità chemioterapica.
Efficacia e Controversie: L'efficacia di questo metodo è stata oggetto di numerosi studi, con esiti talvolta controversi. Tuttavia, le più recenti metanalisi hanno evidenziato una riduzione significativa del rischio di fallimento ovarico precoce nelle pazienti trattate con analoghi del GnRH. L'insorgenza di menopausa anticipata è risultata quasi tre volte inferiore nelle donne protette con questi farmaci (9,66%) rispetto a quelle sottoposte a chemioterapia senza tale protezione (26,7%). In Italia, l'uso degli analoghi del GnRH è approvato dal 2016 ed è diventato una pratica comune.
Preservazione della Fertilità Maschile: Un Percorso Semplice ed Efficace
Per i pazienti maschi che devono affrontare trattamenti oncologici, la preservazione della fertilità è altrettanto cruciale e, fortunatamente, spesso più semplice da attuare.
Crioconservazione del Liquido Seminale: I pazienti maschi vengono inviati ai Centri di PMA dove possono crioconservare il loro liquido seminale. La raccolta degli spermatozoi è una procedura semplice, che può essere ripetuta più volte qualora la quantità raccolta non fosse adeguata. Crucialmente, questa procedura non comporta alcun ritardo nell'inizio della terapia oncologica.
Utilizzo Futuro: In caso di infertilità futura, il liquido seminale crioconservato potrà essere scongelato e utilizzato per la fecondazione assistita, in particolare attraverso la tecnica ICSI (Iniezione Intracitoplasmatica dello Spermatozoo), che permette di ottenere un concepimento anche in presenza di un numero limitato di spermatozoi.
Procreazione Assistita: E se non riesci ad avere figli? (FIVET e IUI) | #TELOSPIEGO
Preservazione della Fertilità in Contesti Non Oncologici
È importante sottolineare che la preservazione della fertilità non è una strategia riservata esclusivamente ai pazienti oncologici. Esistono anche condizioni non neoplastiche che possono compromettere la capacità riproduttiva e rendere necessaria una simile pianificazione.
Patologie Genetiche e Ovariche: Nelle donne, alcune patologie genetiche, come la "sindrome dell'X fragile", possono comportare un rischio significativo di riduzione della fertilità. Allo stesso modo, diverse patologie ovariche, come l'endometriosi o condizioni che richiedono interventi chirurgici demolitivi a livello della struttura ovarica, possono danneggiare il patrimonio follicolare e la capacità riproduttiva. In questi casi, le tecniche di preservazione della fertilità offrono una soluzione preziosa per salvaguardare la possibilità di avere figli in futuro.
Informazione e Consapevolezza: Uno Strumento per la Scelta
La consapevolezza riguardo alle opzioni di preservazione della fertilità è fondamentale sia per le pazienti che per gli specialisti. Un esempio di iniziativa volta a diffondere queste informazioni è il libricino informativo "Conoscere per scegliere", composto da 20 domande con relative risposte. Questo strumento di facile consultazione mira a fornire a tutti, inclusi i professionisti sanitari spesso carenti di informazioni aggiornate, le conoscenze sulle più recenti tecniche di conservazione dei gameti maschili e femminili.
Il libricino offre spiegazioni semplici e comprensibili sulle principali indicazioni alla crioconservazione ovocitaria, illustra le diverse tecniche disponibili e presenta statistiche relative alle percentuali di successo per ottenere una gravidanza futura. Chiama in causa il dato relativo alla quantità di ovociti necessaria per massimizzare le probabilità di gravidanza: almeno otto ovociti sono raccomandati per ottenere un tasso di gravidanza intorno al 40%, ma, naturalmente, più ovociti si congelano, maggiori saranno le possibilità.
Conclusioni sull'Importanza della Preservazione
Affrontare una diagnosi di tumore, soprattutto in giovane età, comporta un carico emotivo e psicologico immenso, fatto di paure, incertezze e la lotta per la sopravvivenza. Aggiungere a questo il timore di non poter più realizzare il sogno di genitorialità può rendere la situazione ancora più complessa. Fortunatamente, i progressi scientifici e medici offrono oggi concrete possibilità per preservare la fertilità, permettendo alle giovani donne di affrontare la malattia con una speranza in più. La crioconservazione degli ovociti e la crioconservazione della corticale ovarica sono diventate opzioni solide e affidabili, supportate da una crescente base di evidenze scientifiche e da un numero sempre maggiore di nati grazie a queste tecniche. La prima nascita documentata da ovociti vitrificati risale al 1986, a testimonianza della lunga storia e della consolidata efficacia di queste procedure.
La preservazione della fertilità non è più un'opzione marginale, ma un elemento fondamentale nella gestione olistica della paziente oncologica, che mira a garantire non solo la guarigione dalla malattia, ma anche la possibilità di una vita piena e soddisfacente, inclusa la realizzazione del desiderio di maternità. La crescente sensibilità su questo tema ha portato a un aumento significativo del counseling riproduttivo offerto alle pazienti, passando da circa il 40% di dieci anni fa all'80% odierno in centri specializzati come l'Istituto Europeo di Oncologia. Questo progresso dimostra un impegno sempre maggiore verso un approccio centrato sulla paziente, che considera la fertilità come una componente essenziale della qualità della vita.
tags: #prelievo #ovociti #pre #chemioterapia

