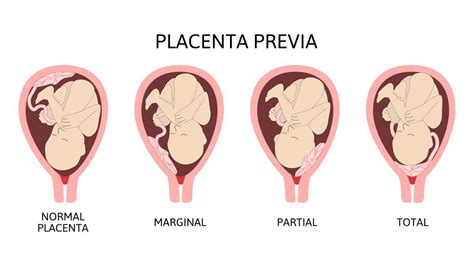
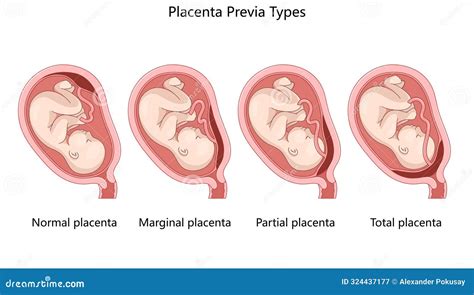
La placenta previa è una condizione ostetrica che si verifica quando la placenta si impianta nella parte inferiore dell'utero, coprendo parzialmente o totalmente l'orifizio uterino interno, ovvero il collo dell'utero. Questa posizione anomala può ostruire il canale del parto e rappresentare una complicanza significativa per la madre e il feto. La placenta previa marginale, in particolare, indica che il bordo placentare si trova entro 2 cm dall'orifizio uterino interno, rappresentando una situazione di rischio che richiede un'attenta gestione.
La Formazione e la Funzione della Placenta
Durante la gravidanza, la placenta svolge un ruolo vitale nel sostenere e nutrire il bambino. L'impianto dell'uovo fecondato nella parete uterina, che avviene circa cinque-sette giorni dopo l'ovulazione, è il primo passo cruciale. Da questo impianto si sviluppano delle escrescenze simili a radici, chiamate villi, che ancorano l'uovo e formano la parte della placenta attaccata all'utero. La placenta permette il trasferimento di ossigeno, aminoacidi, grassi, vitamine e minerali dal sangue materno al feto, e viceversa, facilita l'eliminazione delle sostanze di scarto prodotte dal bambino. Nelle prime otto settimane di gestazione, il bambino in formazione è chiamato embrione; in questa fase, le cellule specializzate iniziano a formare gli organi vitali, il sistema nervoso, le ossa, i muscoli e il sangue. Dopo le otto settimane, l'embrione diventa feto, raggiungendo circa 2,4 cm di lunghezza, con la maggior parte degli organi interni già formati e caratteristiche esterne come occhi, naso, bocca e orecchie visibili.
La struttura della placenta si compone di una parte materna (decidua) e una parte fetale (corion). Inizialmente, i villi circondano l'intera superficie del corion. I villi possiedono sulla loro superficie esterna il sinciziotrofoblasto, dotato di capacità erosive che permettono l'impianto nella parete uterina. Un impianto prematuro può portare a una gravidanza extrauterina, mentre un impianto ritardato può risultare in un impianto basso, causa potenziale di placenta previa o gravidanza cervicale. Con l'espansione del corion e dell'amnios, i villi su alcune parti della placenta regrediscono, mentre quelli sulla parte opposta diventano più folti e ramificati. La placenta definitiva si forma dall'unione della decidua basale e del corion frondoso, assumendo una forma discoidale.
Cause e Fattori di Rischio della Placenta Previa
Le cause esatte della placenta previa non sono completamente comprese, ma diversi fattori di rischio sono stati identificati. L'impianto dell'embrione nel segmento uterino inferiore, anziché nella parte superiore o laterale dell'utero, è l'evento scatenante.
I fattori di rischio includono:
- Precedenti gravidanze: Aver avuto più gravidanze aumenta il rischio.
- Parto cesareo pregresso: Le donne che hanno subito uno o più parti cesarei hanno un rischio significativamente maggiore. L'incidenza aumenta con il numero di cesarei pregressi: 3% per un cesareo, 11% per due, 40% per tre, 61% per quattro e 67% per cinque o più. Questo è dovuto alla presenza di tessuto cicatriziale sulla mucosa uterina, in particolare nel segmento uterino inferiore, zona in cui avviene l'incisione cesarea.
- Anomalie uterine: Malformazioni uterine, come i fibromi, possono interferire con il normale impianto.
- Interventi chirurgici sull'utero: Procedure come la miomectomia (rimozione di fibromi) o la dilatazione e raschiamento (D&C) ripetute possono aumentare il rischio.
- Fumo: Il fumo di sigaretta è associato a un aumento del rischio di placenta previa.
- Gravidanze multiple: Gemelli, triplette o gravidanze con più feti comportano un rischio maggiore.
- Età materna avanzata: Le donne più anziane hanno una probabilità maggiore di sviluppare questa condizione.
- Impianto basso iniziale: Una placenta che si impianta in basso nelle prime fasi della gravidanza (definita inserzione placentare bassa) ha una maggiore probabilità di rimanere tale, evolvendo in placenta previa, sebbene in oltre il 90% dei casi la placenta "risalga" con la crescita dell'utero.
Sintomatologia della Placenta Previa Marginale
Il sintomo più caratteristico della placenta previa, inclusa la forma marginale, è un'emorragia vaginale indolore che si manifesta tipicamente nella seconda metà della gravidanza, solitamente dopo la 20ª settimana. Il sanguinamento è di colore rosso vivo, può essere improvviso e intermittente, con quantità variabili da lievi a profuse, potenzialmente pericolose per la vita della madre e del feto.
In circa un quarto dei casi, possono comparire contrazioni uterine, simili a quelle del travaglio, che durano per alcuni giorni. Un altro sintomo associato, presente in circa il 15% dei casi, è la presentazione anomala del feto (trasversa o obliqua), poiché la posizione bassa della placenta può impedire al feto di assumere la posizione cefalica ottimale per il parto. Il dolore, invece, non è un sintomo primario della placenta previa in sé, ma insorge se si verifica un distacco parziale della placenta, una complicanza che può accompagnare la placenta previa nel circa 10% dei casi.
È fondamentale distinguere la placenta previa dal distacco di placenta (abruptio placentae), un'altra grave complicanza in cui la placenta si stacca prematuramente dalla parete uterina, causando sanguinamento e riducendo l'apporto di ossigeno e nutrienti al feto. Mentre il sanguinamento da distacco di placenta è spesso accompagnato da dolore intenso e contrazioni uterine, quello da placenta previa è tipicamente indolore.
Diagnosi della Placenta Previa
La diagnosi di placenta previa si basa principalmente sull'ecografia, un esame non invasivo che utilizza onde sonore per visualizzare la posizione della placenta rispetto alla cervice.
- Ecografia: L'ecografia transaddominale è il metodo di elezione per la diagnosi. Sebbene la placenta possa apparire bassa nelle prime fasi della gravidanza, è importante notare che il suo impianto non è definitivo prima della 20ª settimana. Pertanto, una diagnosi di placenta previa non viene generalmente formulata prima di questo periodo. L'ecografia transvaginale può fornire immagini più dettagliate e accurate, specialmente in casi dubbi. Se una donna presenta sanguinamento vaginale dopo la 20ª settimana, l'ecografia è essenziale per confermare o escludere la placenta previa prima di procedere con un esame pelvico.
- Esame Clinico Ginecologico: In presenza di sanguinamento, il medico raccoglierà informazioni dettagliate sulla storia clinica, la settimana di gestazione, le caratteristiche del sanguinamento (colore, quantità, intermittente o continuo) e valuterà la consistenza dell'utero. L'esame pelvico digitale viene evitato se si sospetta placenta previa, poiché può indurre un sanguinamento massivo. L'esame con speculum è invece sicuro.
- Risonanza Magnetica Nucleare (RMN): In rari casi, quando l'ecografia non è conclusiva, la RMN può essere utilizzata per determinare con maggiore precisione la posizione della placenta, soprattutto in presenza di sospetta placenta accreta (un'aderenza anomala della placenta all'utero).
È importante considerare la possibilità di falsi positivi, soprattutto nelle prime fasi della gravidanza, dove una placenta apparentemente bassa può "risalire" con la crescita uterina. Anche una vescica piena di urina può comprimere l'utero, alterando apparentemente la posizione della placenta.
Anomalie di inserzione della placenta: diagnosi e gestione
Trattamento e Gestione del Parto
Il trattamento della placenta previa marginale mira a garantire la sicurezza della madre e del feto, gestendo il rischio di emorragia e pianificando il parto nel momento più opportuno.
- Ricovero e Modifica dell'Attività: In caso di sanguinamento minimo o assente prima delle 36 settimane di gestazione, la gestione prevede solitamente il ricovero ospedaliero e la modifica dell'attività. Questo implica riposo a letto per la maggior parte della giornata e l'astensione dai rapporti sessuali, che possono indurre sanguinamento. Se il sanguinamento si interrompe, la paziente può essere dimessa con raccomandazioni di riposo e monitoraggio, con la necessità di poter tornare rapidamente in ospedale in caso di necessità.
- Parto:
- Parto Vaginale: In casi di placenta previa marginale o bassa, dove la cervice è coperta solo parzialmente e il bordo placentare si trova entro 1,5-2 cm dall'orifizio interno, un parto vaginale potrebbe essere considerato, ma solo se le condizioni lo permettono e dopo un'attenta valutazione condivisa tra medico e paziente. Tuttavia, il parto cesareo rimane l'opzione più sicura nella maggior parte dei casi di placenta previa.
- Parto Cesareo: Il parto cesareo è l'opzione di elezione nella maggior parte dei casi di placenta previa, specialmente se la placenta copre completamente la cervice (placenta previa centrale) o se vi è un sanguinamento abbondante.
- Se le condizioni materne e fetali sono stabili e il sanguinamento è controllato, il parto cesareo viene solitamente programmato tra le 36 e le 37 settimane e 6 giorni di gestazione.
- In caso di sanguinamento grave e inarrestabile, anomalie nella frequenza cardiaca fetale, o instabilità emodinamica materna, è indicato un parto cesareo immediato, anche se pretermine.
- Maturazione Polmonare Fetale: Se è necessario un parto prematuro prima delle 34 settimane di gestazione, vengono somministrati corticosteroidi alla madre per accelerare la maturazione dei polmoni del feto.
- Gestione delle Emorragie: Le pazienti con emorragie significative possono necessitare di trasfusioni di sangue. Per le madri con gruppo sanguigno Rh-negativo, vengono somministrate immunoglobuline Rho(D) per prevenire la malattia emolitica del feto.
- Isterectomia: In casi di emorragia estremamente grave e incontrollabile, potrebbe essere necessario ricorrere all'isterectomia (rimozione dell'utero) come misura salvavita.
Complicanze e Prognosi
La placenta previa può comportare diverse complicanze sia per la madre che per il feto.
- Per il Feto:
- Presentazione anomala: Il feto può presentarsi in posizione anomala (trasversa, obliqua o podalica).
- Restrizione della crescita intrauterina (IUGR): Il feto potrebbe non crescere come previsto.
- Vasa Previa: I vasi sanguigni che collegano il cordone ombelicale e la placenta possono trovarsi davanti all'apertura cervicale, aumentando il rischio di emorragia durante il parto.
- Inserzione velamentosa del cordone ombelicale: Il cordone ombelicale si inserisce nelle membrane fetali anziché direttamente nella placenta.
- Prematurità: Spesso il parto deve essere indotto prematuramente a causa del rischio di emorragia o per la salute fetale.
- Per la Madre:
- Shock emorragico: Un sanguinamento profuso può portare a ipovolemia e shock.
- Placenta Accreta Spectrum: Le donne con precedente parto cesareo e placenta previa hanno un rischio aumentato di sviluppare disturbi dello spettro della placenta accreta, in cui la placenta aderisce anormalmente in profondità alla parete uterina, complicando ulteriormente il parto e aumentando il rischio di emorragia e la necessità di isterectomia.
- Necessità di trasfusioni di sangue e isterectomia.
La prognosi per le donne con placenta previa è generalmente buona se la condizione viene diagnosticata precocemente e gestita adeguatamente. La gestione tempestiva, il monitoraggio continuo e una pianificazione del parto appropriata sono fondamentali per ridurre i rischi e garantire un esito positivo. Sebbene la placenta previa in sé non sia prevenibile, la consapevolezza dei fattori di rischio e la riduzione di quelli modificabili, come il fumo, possono contribuire a diminuire l'incidenza. È essenziale che le donne in gravidanza si sottopongano a tutti i controlli ecografici di routine e comunichino tempestivamente al proprio medico qualsiasi sintomo insolito, in particolare sanguinamenti vaginali.

