La gestione di un sospetto microaborto e la comprensione delle opzioni di riproduzione assistita, come l'ovodonazione, sono temi che suscitano molte domande e preoccupazioni. Questo articolo mira a fare chiarezza su questi argomenti, fornendo informazioni dettagliate e basate sulle più recenti conoscenze mediche, affrontando sia le immediate conseguenze di un aborto precoce sia le prospettive offerte dall'ovodonazione per realizzare il desiderio di genitorialità.
Il Microaborto: Quando il Ciclo Mestruale si Fa Attendere
Un ciclo mestruale regolare, solitamente di 28 giorni, può subire variazioni in seguito a un evento come un microaborto, noto anche come gravidanza biochimica. Nel caso descritto, l'ultimo ciclo è iniziato il 23 agosto. Invece del consueto ciclo mestruale a fine settembre, si è verificato uno spotting marroncino con poche perdite rosse durato circa cinque giorni. Questo spotting insolito, unitamente a un test di gravidanza casalingo positivo, ha portato il ginecologo a diagnosticare un microaborto.
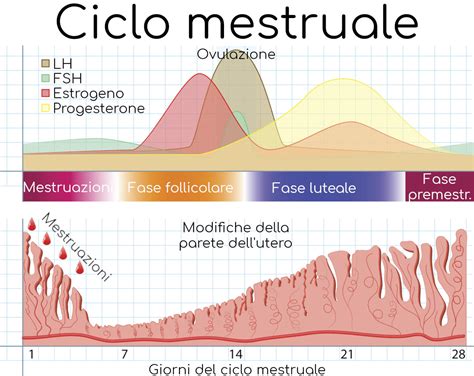
La gravidanza biochimica è definita come un aborto estremamente precoce, che si verifica dopo l'impianto dell'embrione nell'utero, ma prima che la gravidanza sia visibile ecograficamente. L'organismo materno, tuttavia, produce fin da subito la gonadotropina corionica umana (beta-hCG), un ormone secreto solo in occasione dell'avvenuto concepimento e rilevabile con i test di gravidanza.
Quando Torna il Ciclo Mestruale Dopo un Microaborto?
Dopo un aborto indotto o spontaneo, indipendentemente dalla causa, le mestruazioni solitamente ritornano entro 30-60 giorni se l'aborto è avvenuto nel primo trimestre di gravidanza. Se l'aborto è sopraggiunto in una fase più avanzata, il ritorno del ciclo può richiedere più tempo.
Le cause di un ritardo nella ricomparsa del ciclo mestruale possono essere molteplici. Tra queste, vi sono fattori legati allo stato generale della persona, come stanchezza, diminuzione di peso, stress o anemia. Altri fattori possono essere correlati alla metodica con cui è stato indotto l'aborto; ad esempio, se è stata necessaria una revisione della cavità uterina e questa è avvenuta in modo traumatico, la ricostruzione dell'endometrio necessaria per mestruare potrebbe essere più lenta.
In generale, se il ritardo supera i 90 giorni, è consigliabile consultare il proprio ginecologo per indagare le cause e, se necessario, instaurare terapie che favoriscano il ritorno del ciclo. È importante ricordare che, anche dopo un aborto avvenuto nel primo trimestre, un'ovulazione può verificarsi già 15-20 giorni dopo l'evento, rendendo possibile una nuova gravidanza.
Il Rischio di Raschiamento e la Necessità di Ecografie
Nel caso di un microaborto, solitamente non sono necessari trattamenti chirurgici come il raschiamento. Questo perché l'interruzione della gestazione è molto precoce e il corpo tende a espellere i residui embrionali naturalmente con il flusso mestruale. La gravidanza biochimica, infatti, non comporta problematiche fisiche significative né particolari conseguenze sulla fertilità futura.
Per quanto riguarda la necessità di ecografie, queste possono essere utili per verificare che la cavità uterina sia completamente sgombra e che non vi siano residui. Tuttavia, in molti casi di gravidanza biochimica, il ginecologo può ritenere sufficiente un controllo clinico post-aborto senza necessariamente ricorrere a un'ecografia, soprattutto se la donna riferisce di un ritorno alla normalità. La decisione finale spetta sempre al medico curante, che valuterà la situazione clinica individuale.
Ovodonazione: Una Via per Realizzare il Desiderio di Maternità
Oggi, molte donne e coppie affrontano la realtà dell'infertilità e trovano nell'ovodonazione una soluzione per realizzare il desiderio di avere un figlio. Questa scelta, sebbene importante e talvolta difficile da accettare, è resa possibile dalla generosità delle donatrici di ovuli, che permettono a donne con problemi di infertilità di concepire un bambino sano.
Accettazione della Donazione di Ovuli
La notizia di non poter avere un figlio con i propri ovuli può generare reazioni di non accettazione, soprattutto in donne giovani. La preoccupazione che il futuro bambino non abbia la stessa genetica della madre richiede tempo per essere elaborata e, in molti casi, il supporto psicologico offerto dalle cliniche di procreazione assistita è fondamentale. Questo supporto aiuta le coppie a gestire il processo, ridurre l'ansia e affrontare la situazione con maggiore ottimismo. Tuttavia, non tutte le coppie necessitano di assistenza psicologica, poiché alcune sono già consapevoli dei propri problemi di infertilità e vedono nell'ovodonazione l'unica via percorribile.
Selezione della Donatrice di Ovuli
Una volta che la coppia ricevente ha accettato l'ovodonazione, la clinica procede alla ricerca di una donatrice compatibile. La selezione avviene attraverso la banca dati della clinica o di banche di ovuli esterne, ricercando una donatrice che soddisfi specifici criteri:
- Compatibilità del gruppo sanguigno e del fattore Rh: Essenziale per la salute della gravidanza.
- Caratteristiche fenotipiche simili: Altezza, colore della pelle, degli occhi e dei capelli vengono considerate per garantire una somiglianza estetica con la ricevente. L'assegnazione mira alla massima somiglianza possibile, senza permettere alla coppia di scegliere le caratteristiche per capriccio.
- Anonimato della donatrice: Garantito dalla legge, secondo l'articolo 5 della Legge 14/2006 sulle Tecniche di Riproduzione Umana Assistita.
- Test di compatibilità genetica: Sempre più cliniche includono questo test per ridurre il rischio di trasmettere malattie genetiche. Viene analizzata la donatrice e il partner maschile della ricevente per identificare eventuali portatori della stessa mutazione genetica. In caso di rischio, la donatrice viene scartata.
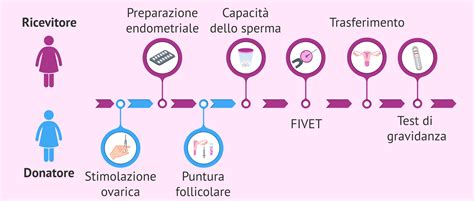
Trattamento di Ovodonazione per la Ricevente
Il trattamento per la ricevente è generalmente più semplice rispetto alla fecondazione in vitro (FIVET) con i propri ovociti, poiché non richiede la stimolazione ovarica. Il focus è sulla preparazione dell'endometrio, lo strato interno dell'utero dove avviene l'impianto dell'embrione.
Il trattamento ormonale prevede diverse fasi:
- GnRH Analoghi: Somministrati tramite iniezioni o spray nasale, iniziano solitamente il giorno 22 del ciclo mestruale precedente. Il loro scopo è mettere a riposo le ovaie della paziente per evitare interferenze con il trattamento di ovodonazione. In alternativa, possono essere utilizzati contraccettivi orali.
- Estrogeni: Somministrati in dosi crescenti dopo la comparsa delle mestruazioni per favorire la crescita dell'endometrio. Si utilizzano comunemente cerotti (es. Evopad) o compresse orali di estradiolo (es. Meriestra).
- Progesterone: La sua somministrazione inizia il giorno del prelievo degli ovuli dalla donatrice (donazione fresca) o il giorno della fecondazione (donazione in vitro). Il progesterone, solitamente somministrato per via orale o vaginale, ha la funzione di rendere l'endometrio ricettivo all'impianto.
La crescita dell'endometrio viene monitorata tramite ecografia fino a raggiungere uno spessore ottimale (tra 7 e 10 mm). Il dosaggio dei farmaci ormonali può essere aggiustato dal ginecologo durante il ciclo.
Fecondazione In Vitro e Coltura di Embrioni
Una volta ottenuti gli ovuli dalla donatrice, il partner della ricevente fornisce un campione di sperma. Questo viene elaborato in laboratorio per selezionare gli spermatozoi di migliore qualità. La fecondazione degli ovuli maturi con questi spermatozoi avviene tipicamente tramite Iniezione Intracitoplasmatica di Spermatozoi (ICSI).
Il giorno successivo alla fecondazione, l'embriologo valuta il numero e la qualità degli embrioni. La qualità embrionaria viene monitorata quotidianamente durante la coltura, al fine di selezionare l'embrione o gli embrioni con maggiori probabilità di impianto.
Fecondazione di un ovulo con lo sperma in laboratorio - Riprese ICSI
Trasferimento Embrionale
Il trasferimento dell'embrione avviene quando l'endometrio della ricevente è sufficientemente spesso e ricettivo. Questa procedura è semplice, non richiede anestesia e viene eseguita introducendo l'embrione nell'utero tramite una cannula, sotto guida ecografica. Il trasferimento può avvenire al terzo o quinto giorno di sviluppo embrionale. In caso di ovodonazione, dato l'elevato numero di embrioni di buona qualità solitamente ottenuti, il trasferimento avviene frequentemente al quinto giorno (stadio di blastocisti), quando la probabilità di impianto è maggiore.
Gli specialisti raccomandano generalmente il trasferimento di un singolo embrione per ridurre il rischio di gravidanze multiple, dato l'alto tasso di successo dell'ovodonazione. La decisione sul numero e sul giorno del trasferimento è comunque personalizzata.
L'Attesa della Beta
Dopo il trasferimento embrionale, inizia il periodo di attesa, della durata di circa 15 giorni, fino al test di gravidanza (beta-hCG). Durante questo periodo, la donna solitamente continua ad assumere estrogeni e progesterone. Se il test di gravidanza è positivo, la terapia ormonale prosegue generalmente fino alla dodicesima settimana di gestazione. In caso di esito negativo, la donna interrompe i farmaci, che solitamente inducono la comparsa delle mestruazioni, permettendo l'inizio di un nuovo ciclo.
Domande Frequenti sull'Ovodonazione
- Tasso di successo: L'ovodonazione è una tecnica ad alte prestazioni, con un tasso di gravidanza per ciclo intorno al 60% e tassi cumulativi superiori al 90% in tre tentativi. Il successo è indipendente dall'età della donna, rendendola una soluzione ideale per donne di qualsiasi età con un utero sano e in buona salute (generalmente non raccomandata per donne oltre i 50 anni).
- Ciclo naturale: È possibile effettuare un trasferimento di embrioni in un ciclo naturale se la donna ha cicli mestruali regolari. Tuttavia, per trasferimenti freschi, la sincronizzazione con la donatrice è complessa, riducendo la convenienza. I trasferimenti di embrioni crioconservati possono essere effettuati in ciclo naturale.
- Amniocentesi: Non è generalmente necessaria in gravidanze da ovodonazione, poiché gli ovuli provengono da donatrici giovani e sane, riducendo il rischio di anomalie genetiche. Viene solitamente eseguito lo screening combinato del primo trimestre.
Considerazioni sulla Riproduzione Assistita
La sterilità colpisce una percentuale significativa di coppie in età riproduttiva. La fecondazione in vitro (FIV), sia con ovociti propri che donati (ovodonazione), rappresenta spesso il trattamento più efficace per realizzare il desiderio di un bambino sano.
Sintomi e Fallimento della FIV
La presenza di sintomi simili a quelli della gravidanza iniziale, come disagio addominale, nausea o sonnolenza, non sono indicativi del successo o del fallimento di un trattamento di riproduzione assistita. Questi sintomi possono essere correlati all'effetto dei farmaci utilizzati. Il sanguinamento vaginale, invece, può essere un segnale di fallimento del trattamento o di un impianto embrionale.
Nei pazienti con trasferimento embrionale su ciclo naturale, il ciclo mestruale tende a ripresentarsi nei giorni previsti. Con la somministrazione di farmaci ormonali, il ciclo solitamente compare due o tre giorni dopo la sospensione della terapia.
Fattori che Influenzano la Prognosi
Diversi fattori possono influenzare la prognosi dei trattamenti di riproduzione assistita:
- Età materna: Un fattore cruciale, dato che l'avanzare dell'età comporta una riduzione del numero e della qualità degli ovociti.
- Fattore maschile: Alterazioni nella qualità del liquido seminale possono influenzare i tassi di fecondazione.
- Indice di Massa Corporea (IMC): Un IMC ideale (tra 19 e 30) è importante; deviazioni significative, specialmente IMC > 30, possono portare a bassi tassi di fecondazione e gravidanza, problemi ovulatori e aumentato rischio di aborto.
- Causa dell'infertilità: Singola o multipla.
- Endometriosi: Può influenzare la fertilità.
- Conteggio follicoli antrali (AFC) e Ormone Antimulleriano (AMH): Indicatori della riserva ovarica, diminuiscono con l'età.
- Fattori tossici: Esposizione a sostanze nocive.
- Fattore ovarico: La risposta ovarica in cicli precedenti può guidare la personalizzazione di nuovi tentativi.
- Fattore endometriale: Anomalie uterine, endometrite o fattori immunologici possono causare fallimenti ripetuti dell'impianto.
- Qualità del liquido seminale e embrionaria: Parametri fondamentali per il successo.
- Controllo di qualità in laboratorio: L'ambiente e le procedure di laboratorio giocano un ruolo cruciale.
Supporto Emotivo Dopo un Fallimento
Affrontare un esito negativo di un trattamento di fecondazione in vitro può essere emotivamente devastante. È importante concedersi il tempo necessario per elaborare la situazione, permettere alle emozioni di emergere senza giudizio e concentrarsi sul presente. Fidarsi del proprio corpo, dei professionisti e delle possibilità future è fondamentale. Prepararsi per un nuovo tentativo, prendendo in considerazione abitudini salutari e benessere mentale, può aiutare a sentirsi più pronti.
In caso di un nuovo tentativo di stimolazione ovarica, si consiglia di attendere 2-3 mesi. Tuttavia, se il piano prevede un criotrasferimento, non è necessario attendere, poiché le ovaie non sono stimolate e l'endometrio si rigenera con le mestruazioni.
La strada verso la genitorialità può essere complessa, ma con le giuste informazioni e il supporto adeguato, è possibile navigare queste sfide e realizzare il sogno di una famiglia.
tags: #ovodonazione #microaborto #quando #viene #il #ciclo

