La procreazione medicalmente assistita (PMA) rappresenta un faro di speranza per innumerevoli coppie che affrontano le sfide dell'infertilità, offrendo percorsi scientificamente avanzati per realizzare il sogno di avere un figlio. In Italia, il panorama della PMA è caratterizzato da una rete diversificata di strutture, che spaziano da ospedali pubblici a cliniche private convenzionate e private, ognuna con le proprie peculiarità in termini di tecniche offerte, costi e tempi di attesa. La scelta della regione e della struttura più adatta può apparire complessa, ma una comprensione approfondita dei fattori in gioco può guidare le coppie verso la decisione più informata.
Comprendere l'Infertilità e le Tecniche di PMA
L'infertilità, definita come l'incapacità di ottenere una gravidanza spontanea dopo almeno un anno di rapporti sessuali regolari non protetti, può avere origini molteplici, interessando l'uomo, la donna o entrambi. In circa il 15% dei casi, la causa rimane sconosciuta. La gestione di una coppia con problemi di fertilità inizia con una fase diagnostica approfondita, che può richiedere tempo e una varietà di esami.
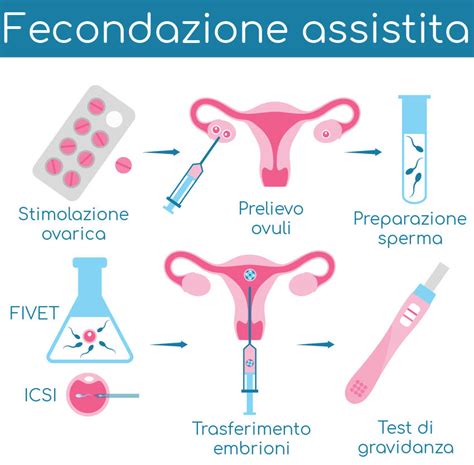
Le tecniche di PMA si dividono in livelli:
Tecniche di I Livello: Queste includono l'inseminazione intrauterina (IUI), una procedura meno invasiva in cui il liquido seminale viene introdotto direttamente nella cavità uterina. Questa tecnica è generalmente indicata per casi lievi di infertilità o sterilità inspiegata, in donne giovani con tube pervie e all'inizio del percorso di ricerca della gravidanza.
Tecniche di II e III Livello: Queste tecniche, più complesse, prevedono la fecondazione al di fuori del corpo della donna. La Fecondazione in Vitro con Embryo Transfer (FIVET) e l'Iniezione Intracitoplasmatica dello Spermatozoo (ICSI) rientrano in questa categoria. Nella FIVET, gli ovociti vengono fecondati in laboratorio e gli embrioni risultanti vengono poi trasferiti in utero. L'ICSI, invece, prevede l'iniezione di un singolo spermatozoo direttamente all'interno dell'ovocita. Queste metodiche sono applicabili in cicli "a fresco" (utilizzando gameti ed embrioni non crioconservati) o "da scongelamento" (utilizzando gameti o embrioni precedentemente congelati).
Storicamente, metodiche come la GIFT (Gamete Intrafallopian Transfer) e la ZIFT (Zygote Intrafallopian Transfer) prevedevano il prelievo degli ovociti e il trasferimento dei gameti o degli zigoti nelle tube, ma sono oggi di raro o quasi nullo utilizzo clinico.
Il Contesto Normativo e Legislativo in Italia
La Legge 40 del 2004 rappresenta il cardine normativo della PMA in Italia, disciplinando numerosi aspetti legati all'accesso e all'applicazione delle tecniche. La legge prevede che l'accesso alle tecniche di PMA sia consentito solo qualora l'infertilità non sia risolvibile con altri mezzi, promuovendo un principio di gradualità nella scelta delle procedure, privilegiando quelle meno invasive. Prima di intraprendere un ciclo di PMA, è obbligatorio fornire il proprio consenso informato.
Modifiche legislative successive hanno introdotto importanti cambiamenti: è stato rimosso il divieto di produrre più embrioni e di impiantarli tutti contemporaneamente. Inoltre, per le coppie portatrici di malattie genetiche trasmissibili, è stato eliminato il divieto di diagnosi preimpianto. Un'altra svolta significativa è stata l'eliminazione del divieto di fecondazione eterologa, ovvero l'utilizzo di gameti donati, resa possibile dalla sentenza della Corte Costituzionale del 9 aprile 2014. Tuttavia, la legge stabilisce che gli embrioni non possono essere soppressi né crioconservati, con l'unica eccezione della crioconservazione in caso di gravi motivi di salute della donna che impediscano il trasferimento in utero. I gameti, invece, possono essere crioconservati.
Per quanto riguarda lo stato giuridico del nato, i bambini nati da PMA sono riconosciuti come figli legittimi o riconosciuti dalla coppia che vi ha fatto ricorso. Qualora, in violazione della legge, venga effettuata una fecondazione eterologa senza il consenso di uno dei partner, questi non potrà disconoscere il bambino.
L'Impatto della Pandemia COVID-19 sull'Attività di PMA
La pandemia di COVID-19 ha avuto un impatto significativo sull'attività di PMA in Italia. La Relazione del Ministro della Salute al Parlamento sull’attività del 2020 del Registro Nazionale PMA dell’ISS, pubblicata nel 2022, evidenzia una riduzione del numero di cicli di PMA per la prima volta, pari a 18.963 (-19,1%). Di conseguenza, si è registrata una diminuzione delle gravidanze ottenute (-18,9%) e dei nati vivi (-20,2%).
Nel 2020, sono stati iniziati 80.099 cicli di PMA, con una predominanza di cicli con gameti della coppia (70.820) rispetto a quelli con gameti donati (9.279). Le strutture pubbliche hanno eseguito il 33,5% dei cicli, quelle private convenzionate il 27,7% e quelle private il 35,367%. L'attività di PMA di II-III livello è risultata maggiormente a carico del Servizio Sanitario Nazionale (SSN), rappresentando il 61,2% di tutti i cicli iniziati.
Durante la pandemia, in particolare a partire dal 9 marzo 2020, molte procedure mediche non urgenti, tra cui i trattamenti di PMA, sono state sospese o procrastinate per non gravare sul SSN. Solo la preservazione della fertilità nei pazienti oncologici con tecniche di crioconservazione di gameti e tessuto gonadico è proseguita, essendo considerata non differibile. Sebbene l'attività dei centri di PMA sia gradualmente ripresa verso giugno 2020, in alcune regioni l'attività è stata frequentemente sospesa nel corso dell'anno, soprattutto nelle strutture pubbliche.
Fattori da Considerare nella Scelta della Struttura Giusta
La scelta della struttura più idonea per sottoporsi a PMA è un passaggio cruciale e richiede un'attenta valutazione di diversi fattori. Affidarsi esclusivamente al passaparola potrebbe non essere sufficiente, poiché molteplici elementi concorrono a determinare un buon esito.
Gli esperti del portale www.doveecomemicuro.it, basandosi sui dati diffusi dall'ISS, suggeriscono un approccio informato, ponendosi una serie di domande fondamentali:
Tecniche Offerte: Il centro esegue la tecnica specifica indicata per la problematica di infertilità della coppia? È essenziale verificare che la struttura sia attrezzata per affrontare la situazione specifica, sia essa un caso lieve che richiede IUI o problematiche più complesse che necessitano di FIVET o ICSI.
Livello della Struttura: La struttura è di I, II o III livello? I centri di I livello praticano principalmente IUI, mentre quelli di II e III livello sono in grado di eseguire FIVET, ICSI e tecniche più avanzate, come il prelievo chirurgico di spermatozoi o la crioconservazione di gameti ed embrioni. La distinzione tra II e III livello può dipendere dal tipo di anestesia necessaria.
Tempi di Attesa: Quali sono i tempi di attesa per iniziare un ciclo di trattamento? Tempi di attesa prolungati, anche di uno o due anni, possono essere critici, specialmente per donne in età più avanzata.
Esigenze Specifiche (Età): Il centro è attrezzato per rispondere alle esigenze di donne con più di 34 anni? Superata questa età, le probabilità di concepimento diminuiscono, rendendo preferibile orientarsi verso strutture di II o III livello con tempi di attesa ridotti.
Volume di Attività: La struttura esegue un alto numero di cicli di PMA all'anno? Un elevato numero di cicli indica una maggiore competenza e esperienza del team, potenzialmente aumentando le possibilità di successo.
Tipologia di Struttura (Pubblica/Privata): La struttura è pubblica, privata convenzionata o privata? Le strutture pubbliche e private convenzionate sono generalmente più economiche o gratuite, ma potrebbero comportare tempi di attesa più lunghi.
Tecniche di Crioconservazione: La struttura adotta tecniche di congelamento di ovociti ed embrioni (crioconservazione)? Lo scongelamento di gameti ed embrioni può offrire un margine di successo aggiuntivo, specialmente in caso di fallimento delle tecniche "a fresco".
Vicinanza Geografica: È importante che il centro sia vicino a casa? La vicinanza può semplificare la gestione del percorso per la coppia, riducendo lo stress e i giorni di lavoro persi.
Trattamenti per Coppie Sierodiscordanti: Il centro esegue trattamenti per coppie sierodiscordanti (dove uno dei partner è affetto da HIV, HBV o HCV)? Questa è una condizione fondamentale se uno dei partner è portatore di una malattia infettiva contagiosa.
Fecondazione Eterologa: Il centro effettua la fecondazione eterologa? Questa tecnica è indispensabile qualora sia necessario avvalersi della donazione di gameti esterni alla coppia.
La Regionalizzazione della PMA: Differenze e Costi
Le prestazioni di PMA sono state inserite nei Livelli Essenziali di Assistenza (LEA) con il DPCM del 12 gennaio 2017, ma la loro effettiva applicazione e organizzazione dipende dalle singole regioni. Questo porta a differenze significative nell'accesso e nella disponibilità dei servizi sul territorio nazionale. Nel 2020, il 26% dei cicli iniziati con tecniche a fresco e il 37,7% dei cicli che utilizzano gameti donati sono stati effettuati su pazienti che non risiedono nella regione di appartenenza del centro.
Le Regioni più "stataliste", dove la PMA è offerta esclusivamente in regime pubblico, includono Friuli Venezia Giulia, Basilicata, Valle d'Aosta e Sardegna. Al contrario, altre regioni presentano una minore offerta pubblica, come il Lazio (19%), la Sicilia (5%), la Calabria (2%) e il Molise, dove non esistono strutture dedicate.
In termini di numero di interventi, la Lombardia si conferma la regione leader, con oltre 20.500 interventi nel 2015, seguita da Toscana (5.700) ed Emilia Romagna (3.900).
Per quanto riguarda i costi delle prestazioni di PMA con donazione di gameti, la maggior parte delle Regioni ha recepito la tariffa convenzionale definita dalla Conferenza Stato-Regioni:
- Fecondazione con seme da donatore con inseminazione intrauterina: €1.500 (inclusi €500 per i farmaci).
- Fecondazione con seme da donatore in vitro: €3.500 (inclusi €500 per i farmaci).
- Fecondazione con ovociti da donatrice: €4.000 (inclusi €500 per i farmaci).
Se eseguita privatamente, la fecondazione in vitro (FIVET), sia omologa che eterologa, può avere costi che variano generalmente dai 3.000 ai 5.000 euro.
Gestione di Patologie Infettive e PMA
La presenza di infezioni come HIV, HBV (epatite B) o HCV (epatite C) in uno o entrambi i partner richiede un'attenzione particolare nel percorso di PMA, al fine di preservare la salute del nascituro.
Partner Maschile Sieropositivo: In questo caso, si procede a un trattamento volto a ridurre la carica virale nello sperma. Una piccola quantità di liquido seminale viene sottoposta a controlli microbiologici per verificare l'efficacia del "lavaggio". Lo sperma rimanente viene crioconservato in attesa di essere utilizzato.
Partner Femminile Sieropositiva: In questa situazione, è necessario prestare particolare attenzione a tutto il processo che precede e segue la gravidanza, fino al parto (che spesso avviene tramite taglio cesareo), poiché il rischio di contagio persiste fino alla nascita del bambino.
Le tecniche di PMA sono spesso utilizzate anche da coppie fertili in cui un partner sia sieropositivo per evitare il contagio, sia del nascituro che del partner non infetto, durante i rapporti sessuali. Prima di accedere a questi trattamenti, alle coppie sierodiscordanti viene fatto firmare un modulo di consenso informato che sottolinea la minima possibilità di contagio del feto, anche dopo il lavaggio del seme e un attento monitoraggio della gravidanza.
Fattori Legati allo Stile di Vita e all'Ambiente
La fertilità è influenzata anche da fattori legati allo stile di vita e all'esposizione a sostanze ambientali. È fondamentale prendersi cura della propria salute generale:
- Non fumare e non usare sostanze stupefacenti o anabolizzanti: L'assunzione di droghe, anche saltuaria, può interferire con la produzione ormonale e danneggiare la fertilità.
- Attenzione alle sostanze inquinanti: Pesticidi, agenti chimici, radiazioni e campi elettromagnetici possono rappresentare un rischio per la fertilità.
La Fecondazione Eterologa: Una Nuova Frontiera
L'introduzione della fecondazione eterologa in Italia, a seguito della sentenza 162 della Corte Costituzionale, ha rappresentato un passo avanti significativo per le coppie infertili, riducendo la necessità di ricorrere al "turismo riproduttivo". Nonostante ciò, l'effettiva implementazione e accessibilità della fecondazione eterologa varia da regione a regione. Solo in alcune regioni italiane il desiderio di genitorialità attraverso questa tecnica è pienamente realizzabile, evidenziando la persistente necessità di uniformare l'offerta su tutto il territorio nazionale per garantire pari opportunità a tutte le coppie.
La scelta della regione e del centro più adatti per la PMA è un percorso personale che richiede informazione, consapevolezza e, spesso, una valutazione attenta dei dati clinici, delle risorse disponibili e delle esigenze individuali della coppia.
Centri di Procreazione Medicalmente Assistita (PMA) menzionati nel testo (elenco non esaustivo, puramente indicativo delle strutture citate):
- Ambulatorio di Procreazione Medicalmente Assistita - Ospedale S. U.O.C. Ostetricia e Ginecologia D.U. (con Centro Fivet) - del P.O.
- Centro di Procreazione Medicalmente Assistita (PMA) e Congelamento dei Gameti e Biobanca- A.O.
- Centro per la Diagnosi e Terapia dell'Infertilità di Coppia - Ospedale Generale Regionale "F.
- Fisiopatologia Riproduzione Umana e Diagnosi Prenatale Integrata -P.O. "G. Rummo" - A.O.
- Dipt. di Infertilità e PMA - Centro di riferimento regionale per la preservazione della fertilità nei pazienti oncologici
- AOU Policlinico S. Centro PMA I Livello
- Centro di Fecondazione Medicalmente Assistita - U.O.
- Centro di Procreazione Assistita - U. O. Ostetricia e Ginecologia - A.O. "Spedali Civili" di Brescia - P.O.
- Dipartimento di PMA - U.O. Ostetricia e Ginecologia - A.O. di Desenzano del Garda - P.O.
- Studio e cura della sterilità della coppia - P.O.
- CARAN s.r.l.
- IATREION s.r.l.
- UOSD di Fisiopatologia della Riproduzione-P.O. Casa di Cura Spatocco - Centro I.E.M.A.
- Centro di Procreazione Medicalmente Assistita - ASL n° 2 Università degli studi "G. d.Annunzio" Chieti Pescara
- U.O. Medicina della Riproduzione - Ostetricia e Ginecologia - P.O.
- Centro di Fisiopatologia della Riproduzione del P.O. LE BETULLE Casa di Cura s.r.l.
- U.O.S. di Andrologia e Fisiopatologia della Riproduzione - P.O.
- Centro di Procreazione Medicalmente Assistita di I livello
- Servizio di Procreazione Medicalmente Assistita dell' A.O.
- SOD di Procreazione Medicalmente Assistita - Università degli Studi di Firenze - A.O.
- Centro S.T.S. s.r.l.
- U.O.S.D. Fisiopatologia della Riproduzione e Centro PMA - P.O.
- Centro di Riproduzione Assistita "Ettore Barale" - U.O.S.
- U.O. Ostetricia e Ginecologia - Ospedale S.
- Centro Sofia s.r.l.
- Centro Sterilità - U.O. Ostetricia e Ginecologia - Ospedale Civile di Vimercate - P.O.
- Centro Riproduzione Umana C.R.U.
- Centro di Riproduzione Assitita - U.O. Ostetricia e Ginecologia - A.O. Luigi Sacco - P.O.
- Centro Scienze della Natalità - I.R.C.C.S.
- Centro Studi e Trattamento per Disturbi della Fertilità - U.O. Ostetricia e Ginecologia - U.O.
- Clinica San Carlo - Casa di Cura Privata Polispecialistica Spa
- U.O. ESPA - Centro Endocrinologia, Sterilità e PMA - Ospedale M. Melloni - A.O. Fatebenefratelli e Oftalmico
- SOGEME s.r.l.
- Centro di Medicina della Riproduzione ed Endocrinologia - U.O. Ostetricia e Ginecologia - A.O.
- Centro di Medicina della Riproduzione - Struttura Semplice di Procreazione Medicalmente Assistita-PMA
- Centro di Fisiopatologia della Riproduzione - Dipartimento Funzionale di Ostetricia e Ginecologia - Ospedale Madonna S.S.
- Centro di PMA - P.O.
- Centro di PMA Dott.
- Centro di PMA per la Diagnosi e Terapia dell'Infertilità di Coppia - Dott.
- Centro di Sterilità - Az. Univ.
- O.P.C. VITA - U.O. Ostetricia e Ginecologia - P.O.
- Ambulatorio di Ostetricia e Ginecologia Dott.
- Centro di Biologia della Riproduzione s.r.l. (C.B.R.
- Centro Interaziendale di PMA - P.O. Cervello c/o A.O.
- Centro di Fecondazione Medicalmente Assistita di Cittadella - U.O.A. Ostetricia e Ginecologia - Dipartimento Materno Infantile - P.O.
- Casa di Cura Villa Serena del Dott. L.
- Centro Procreazione Medicalmente Assistita (CPMA) - P.O. di Fidenza - S.
- Azienda Ospedaliera Regionale "San Carlo" - Dipartimento della donna e del bambino - U.O.C.
- Servizio di Fisiopatologia della Riproduzione Umana - AUSL della Romagna P.O.
- Centro per la Diagnosi e la Terapia della Sterilità Involontaria di Coppia "P-Bertocchi" - Arcispedale S.
- C.I.P.A.
- Centro di Sterilità - Istituto di Ginecologia - Policlinico A.
- Centro Procreazione Medicalmente Assistita - A.O. ECO B.I.
- U.O. Centro PMA - Presidio Ospedaliero S.
- Artemisia H. S.r.l. - Casa di Cura R.
- C.M.R. Centro di PMA - U.O. Ostetricia e Ginecologia - P.O.
- Fertilitas M.R.D.S.
- G.E.A.
- A.G.I. Centro Diagnosi e Cura Sterilità - Università degli Studi di Siena - U.O. Ostetricia e Ginecologia - Policlinico Le Scotte - P.O.
- Poliambulatorio Multiclinica S.M.A.
- Centro per PMA - Clinica Ostetrica e Ginecologica dell'Università di Sassari - A.O.U.
- C. M. R. Centro Diagnostico S.
- GENESI S.r.l.
- IRCCS Humanitas-Rozzano
- Demetra di Firenze
- Chianciano Salute
- Istituti clinici Zucchi di Monza
- Policlinico San Pietro di Ponte San Pietro, Bergamo
- Casa di cura Santa Maria di Bari
- Ospedale Sacco di Milano
- Ospedale Microcitemico Brotzu di Cagliari
- San Filippo del Ponte di Varese
- Azienda ospedaliera di Perugia.

