L'induzione al parto è una pratica medica consolidata e indicata in specifiche circostanze cliniche per garantire la salute e il benessere della madre e del nascituro. Essa consiste nell'induzione artificiale del travaglio di parto, un processo che mira a favorire la nascita quando questa non avviene spontaneamente al termine della gravidanza o quando sussistono ragioni di salute che ne giustificano l'anticipo. Parallelamente, l'analgesia epidurale si è affermata come la tecnica d'elezione per la gestione del dolore durante il travaglio, offrendo un sollievo efficace e sicuro.
Cos'è il Parto Indotto?
Il parto indotto è una procedura medica che prevede l'induzione artificiale del travaglio di parto. Lo scopo primario è quello di avviare il processo del parto quando questo non inizia spontaneamente o deve essere anticipato per ragioni mediche. Non sempre l'induzione ha successo immediato; in circa un caso su quattro, nonostante la procedura, il travaglio potrebbe non avviarsi.

Quando è Necessario il Parto Indotto?
Si ricorre al parto indotto in diverse situazioni cliniche, che spaziano da condizioni legate alla durata della gravidanza a complicanze materne o fetali. La decisione di procedere con l'induzione si basa sempre su una rigorosa valutazione del rapporto rischi/benefici, assicurando che i potenziali vantaggi superino i rischi associati alla procedura.
Gravidanza Oltre il Termine
La gravidanza fisiologica dura mediamente 40 settimane. Tuttavia, una gestazione che si prolunga oltre le 42 settimane, definita "gravidanza protratta", rappresenta una candidata ideale per l'induzione. Le linee guida scientifiche raccomandano l'induzione tra le 41 e le 42 settimane in gravidanze fisiologiche, a causa del crescente rischio di mortalità intrauterina oltre questo termine. In casi specifici, come il diabete pregravidico, l'induzione può essere proposta tra le 38 e le 40 settimane, mentre nel diabete gestazionale si può considerare a partire dalle 39 settimane.
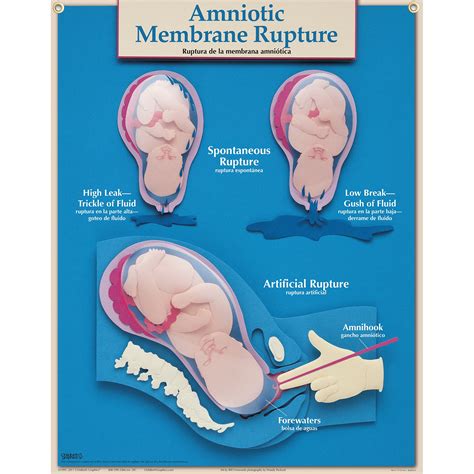
Rottura Prematura delle Acque
La rottura prematura delle acque, ovvero la rottura del sacco amniotico prima dell'inizio del travaglio attivo, è un altro motivo comune per considerare l'induzione. Questo evento, se non seguito dall'insorgenza spontanea delle contrazioni, può aumentare il rischio di infezioni.
Condizioni Mediche Specifiche
Diverse condizioni mediche materne e fetali possono rendere necessaria l'induzione del parto:
- Oligoidramnios: Una scarsa quantità di liquido amniotico può compromettere il benessere fetale.
- Distacco di Placenta: La separazione prematura della placenta dalla parete uterina è un'emergenza ostetrica che richiede un intervento rapido.
- Infezione Intra-amniotica (Corioamnionite): Un'infezione del sacco amniotico e del liquido che lo circonda necessita di un parto tempestivo.
- Preeclampsia: Questa condizione, caratterizzata da ipertensione, edema e proteinuria in gravidanza, può mettere a rischio la salute della madre e del feto.
- Ritardo nella Crescita Fetale (IUGR): Quando il feto non cresce adeguatamente all'interno dell'utero, l'induzione può essere indicata.
- Altre Condizioni: Altre ragioni includono storia di parto precipitoso, morte fetale pregressa, colestasi gravidica, malattia renale cronica e obesità materna.
Come si Esegue il Parto Indotto?
Le tecniche di induzione del parto sono molteplici e la loro scelta dipende dallo stato di maturazione della cervice uterina, valutato attraverso l'indice di Bishop, e dalle condizioni generali della madre e del feto.
Valutazione Preliminare: L'Indice di Bishop
L'indice di Bishop è uno strumento standardizzato che valuta la "prontezza" della cervice uterina al travaglio. Considera fattori come la lunghezza cervicale, la posizione (anteriore o posteriore), la consistenza (morbida o dura), il grado di dilatazione e l'abbassamento della testa fetale. Un punteggio di Bishop favorevole (generalmente superiore a 6) indica che la cervice è più matura e più propensa a rispondere alle tecniche di induzione.
Tecniche di Induzione
Le metodiche di induzione possono essere suddivise in non farmacologiche e farmacologiche.
Metodi Non Farmacologici
Questi metodi sono spesso utilizzati come "pre-induzione", specialmente in caso di indice di Bishop sfavorevole, o quando si desidera minimizzare il rischio di iperstimolazione uterina.
- Scollamento delle Membrane: Questa procedura, raccomandata dalle linee guida NICE per l'induzione, consiste nell'inserire un dito esaminatore oltre l'Orifizio Uterino Interno (OUI) e separare delicatamente le membrane amniocoriali dal segmento uterino inferiore. Può essere associato a un massaggio cervicale. Sebbene possa causare disagio o crampi, è generalmente ben tollerato e può contribuire ad avviare le contrazioni entro 24-48 ore, aumentando il tasso di parti vaginali, riducendo l'uso di ossitocina e migliorando la soddisfazione materna.
- Stimolazione del Capezzolo: La stimolazione manuale o meccanica dei capezzoli può indurre il rilascio di ossitocina endogena, favorendo le contrazioni uterine.
Metodi Farmacologici
Questi metodi utilizzano farmaci per promuovere la maturazione cervicale e/o stimolare le contrazioni uterine.
- Induzione della Maturazione e Dilatazione della Cervice:
- Prostaglandine Sintetiche: Farmaci come il Dinoprostone, disponibili in gel vaginale o fettucce a rilascio graduale, vengono utilizzati per ammorbidire e dilatare la cervice. La somministrazione avviene sotto stretto monitoraggio del benessere fetale e della risposta uterina. Il rischio principale è la tachisistolia (contrazioni troppo frequenti), che può essere associata ad alterazioni del battito cardiaco fetale.
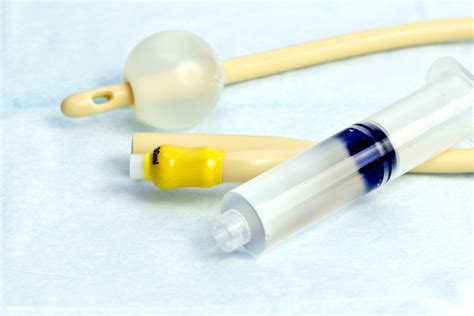
- Catetere a Palloncino (es. Catetere di Foley): Un sottile tubicino di gomma flessibile, dotato di un palloncino gonfiabile, viene inserito nel canale cervicale. Il gonfiaggio del palloncino esercita una pressione meccanica che favorisce la dilatazione e la maturazione della cervice. Questa tecnica è particolarmente utile in caso di indice di Bishop sfavorevole e si associa a un minor rischio di iperstimolazione rispetto ad altri metodi farmacologici.
Amniotomia (Rottura Artificiale delle Acque): Questa procedura, eseguita con un apposito strumento, consiste nella rottura volontaria delle membrane amniotiche. Può favorire l'insorgenza o l'intensificazione delle contrazioni uterine. L'associazione di amniotomia e ossitocina può ridurre la durata del travaglio, specialmente nelle primigravide, ma potrebbe aumentare il rischio di emorragia post-partum.
Somministrazione Endovenosa di Ossitocina Sintetica: L'ossitocina è l'ormone che naturalmente stimola le contrazioni uterine. La sua somministrazione per via endovenosa, tramite infusione continua e con dosaggio incrementale, è una delle tecniche più comuni per indurre o intensificare il travaglio. Viene generalmente utilizzata quando la cervice è già matura o dopo che altre metodiche hanno avuto successo.
Parto indotto | 3 domande da fare prima dell’induzione del parto
Combinazione di Tecniche
Spesso, per ottimizzare l'efficacia dell'induzione, il ginecologo o l'ostetrica possono decidere di combinare più tecniche in sequenza o contemporaneamente.
Durata del Parto Indotto
La durata di un parto indotto è altamente variabile e dipende da numerosi fattori, tra cui la risposta individuale della donna alle tecniche utilizzate, la maturità cervicale iniziale e la combinazione di metodi impiegati. Alcune donne entrano in travaglio attivo (dilatazione di 6 cm) rapidamente, mentre per altre possono trascorrere diverse ore. In generale, la maggior parte delle donne sottoposte a induzione entra in travaglio attivo entro 24 ore.
Analgesia Epidurale durante il Parto
L'analgesia epidurale, nota anche come partoanalgesia peridurale, rappresenta la tecnica "gold standard" per il controllo del dolore durante il travaglio e il parto.
Come Funziona l'Analgesia Epidurale
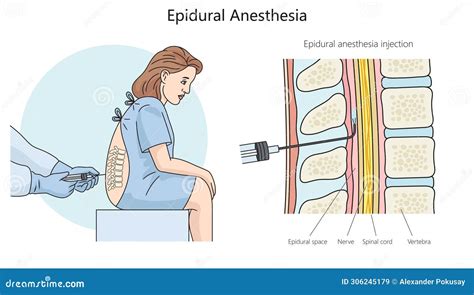
L'analgesia epidurale agisce bloccando selettivamente le vie di trasmissione del dolore provenienti dall'utero, senza compromettere significativamente la sensibilità tattile o la motilità. Questo permette alla madre di percepire le contrazioni come una pressione, ma non come un dolore intenso, mantenendo la capacità di spingere e di muoversi liberamente.
La procedura prevede l'inserimento di un sottile catetere nello spazio peridurale della colonna vertebrale lombare, dopo un'anestesia locale della cute. Attraverso questo catetere viene somministrata una miscela di farmaci, tipicamente anestetici locali e oppioidi, in dosaggi molto diluiti.
Benefici dell'Analgesia Epidurale
- Efficacia nel Controllo del Dolore: L'epidurale è estremamente efficace nel ridurre o eliminare il dolore delle contrazioni uterine.
- Mantenimento della Sensibilità e Mobilità: A differenza di un'anestesia generale, l'epidurale preserva la sensibilità cutanea e la capacità di movimento, consentendo alla madre di partecipare attivamente al parto e di assumere posizioni confortevoli.
- Sicurezza Materna e Fetale: Eseguita da personale esperto, l'analgesia epidurale è considerata una procedura sicura, con rischi minimi per la madre e il bambino.
- Durata Personalizzabile: Il catetere epidurale può essere mantenuto per diverse ore, consentendo di gestire il dolore per tutta la durata del travaglio.
Procedura e Somministrazione
L'effetto dell'analgesia epidurale inizia solitamente entro 5-10 minuti dalla somministrazione dei farmaci, raggiungendo la massima efficacia in circa 15-20 minuti. Il dosaggio dei farmaci può essere regolato per adattarsi alle esigenze della paziente, con pompe automatiche che permettono anche un controllo parziale della somministrazione da parte della madre.
Possibili Effetti Collaterali e Rischi
Sebbene generalmente sicura, l'analgesia epidurale può presentare alcuni effetti collaterali:
- Ipotensione Materna: Una temporanea riduzione della pressione arteriosa materna è possibile, ma solitamente non dannosa per il bambino e gestibile con fluidi endovenosi.
- Cefalea Post-Durale: Raramente (circa 0.1-3% dei casi), in caso di perforazione accidentale della dura madre durante l'inserimento del catetere, può svilupparsi una cefalea posizionale, che compare 24-48 ore dopo il parto e si allevia con il riposo in posizione sdraiata.
- Difficoltà nella Minzione: L'anestesia può interessare i nervi della vescica, rendendo difficile percepire il bisogno di urinare. In questi casi, può essere necessario inserire un catetere vescicale temporaneo.
- Dolore Lombare Lieve: Un lieve dolore nella zona lombare dopo l'epidurale è comune e generalmente si risolve spontaneamente entro pochi giorni o settimane.
È importante sottolineare che, contrariamente a vecchie credenze, l'analgesia epidurale non aumenta significativamente il rischio di dover ricorrere a un taglio cesareo.
L'Epidurale può Allungare i Tempi del Travaglio?
La somministrazione dell'epidurale può, in alcuni casi, rallentare leggermente la progressione della seconda fase del travaglio, mediamente di circa 2 ore. Talvolta, per contrastare questo effetto e mantenere un'adeguata attività contrattile, può essere associata una lieve stimolazione con farmaci.
L'Epidurale è Sempre Possibile?
L'analgesia epidurale può essere eseguita in qualsiasi momento del travaglio, anche in fasi avanzate o con dilatazione completa. Professionisti esperti sono in grado di adattare la tecnica, utilizzando anche approcci combinati (spino-peridurale) se necessario, per garantire il sollievo dal dolore. Sostenere che sia "troppo tardi" per un'epidurale è spesso un alibi dovuto a mancanza di personale qualificato o a luoghi comuni.

Informazione e Consenso
Prima di ricorrere all'analgesia epidurale, è fondamentale un'accurata informazione alla gestante. I colloqui pre-parto con l'anestesista permettono di valutare l'idoneità della paziente, discutere le procedure, i benefici, i rischi e ottenere il consenso informato. La scelta finale spetta sempre alla donna, che potrà decidere se e quando avvalersi di questa opzione per gestire il dolore del travaglio.
Rischi Associati al Parto Indotto
Sebbene il parto indotto sia una procedura sicura ed efficace, come ogni intervento medico, presenta alcuni rischi potenziali:
- Prolasso del Cordone Ombelicale: Un evento raro ma grave, in cui il cordone ombelicale scende nel canale cervicale prima della testa fetale.
- Infezioni: Sia per la madre che per il feto.
- Rottura dell'Utero: Un evento estremamente raro, più probabile in donne con cicatrici uterine pregresse.
- Riduzione della Frequenza Cardiaca Fetale: Le contrazioni uterine intense, indotte artificialmente, possono in alcuni casi causare un temporaneo stress fetale.
- Aumento della Probabilità di Taglio Cesareo: In alcune situazioni, l'induzione può aumentare la probabilità di dover ricorrere a un taglio cesareo, soprattutto se la cervice non è matura o il travaglio non progredisce come atteso.
- Emorragie Post-Partum: Come menzionato, l'associazione di alcune tecniche di induzione con l'ossitocina potrebbe essere associata a un aumentato rischio di emorragia dopo il parto.
- Nascita Prematura del Bambino: Questo rischio è pertinente solo se l'induzione viene effettuata in gravidanze non a termine.
È importante ribadire che la decisione di indurre il parto viene presa solo dopo un'attenta valutazione dei benefici rispetto ai rischi in ogni singola situazione clinica.
Rimedi Naturali per Stimolare il Parto
Attualmente, non esistono prove scientifiche solide che dimostrino l'efficacia di rimedi naturali come l'omeopatia, l'agopuntura o i rapporti sessuali per indurre il parto. Sebbene alcune donne possano riferire successo con questi metodi, l'effetto è spesso attribuibile all'effetto placebo o a una coincidenza temporale con l'inizio spontaneo del travaglio.
Considerazioni Finali
L'induzione al parto e l'analgesia epidurale sono strumenti preziosi a disposizione della medicina moderna per garantire una nascita più sicura e confortevole. La comprensione approfondita di queste procedure, unitamente a una comunicazione chiara e trasparente tra équipe sanitaria e gestante, è fondamentale per affrontare il parto con serenità e consapevolezza. La scelta di ricorrere all'induzione o all'analgesia è un percorso decisionale condiviso, basato su evidenze scientifiche e sulle specifiche esigenze di ogni singola gravidanza.

