La procreazione medicalmente assistita (PMA), nota anche con l'acronimo PMA, rappresenta un insieme di tecniche e trattamenti medici volti a facilitare la gravidanza quando questa non si ottiene in modo naturale a causa di problemi di fertilità. Attualmente, tra il 12% e il 18% delle coppie che desiderano avere un figlio scoprono di soffrire di infertilità, con circa il 50% delle cause attribuibili a fattori maschili e il restante 50% a fattori femminili.
Comprendere l'Infertilità e la Sterilità
È fondamentale distinguere i concetti di sterilità e infertilità. Una coppia è considerata sterile quando non riesce a ottenere un concepimento dopo 12-24 mesi di rapporti sessuali non protetti. Non sempre la condizione di sterilità si manifesta fin dal primo tentativo di concepimento: alcune coppie potrebbero non essere mai state in grado di concepire (sterilità primaria), mentre altre, pur avendo già figli, non riescono a concepirne altri (sterilità secondaria).

Le cause dell'infertilità e della sterilità di coppia sono estremamente varie e spesso sottovalutate. Tra queste, fattori di tipo sociale giocano un ruolo sempre più rilevante, come la ricerca del primo figlio in età sempre più tardiva. Questo fenomeno, unito a un calo generalizzato dei tassi di natalità, rende la questione della fertilità un tema di crescente importanza. In Italia, le nascite si sono ridotte drasticamente, passando da 577.000 a 514.000 tra il 2008 e il 2013. Il tasso di natalità italiano è diminuito di due terzi tra gli anni '20 e '80 del secolo scorso, posizionando l'Italia tra i fanalini di coda in Europa per questo indicatore. Il numero medio di figli per famiglia è di 1.4, un valore ben inferiore al 2.1 necessario per garantire un ricambio generazionale.
Fattori che Influenzano la Fertilità di Coppia
I fattori che condizionano la fertilità di una coppia sono molteplici e interconnessi. Tra i più importanti figurano il tempo trascorso nella ricerca della prole, l'età, la frequenza dell'attività sessuale, le abitudini di vita e la storia clinica personale e familiare (anamnesi).
L'Età: Un Fattore Cruciale
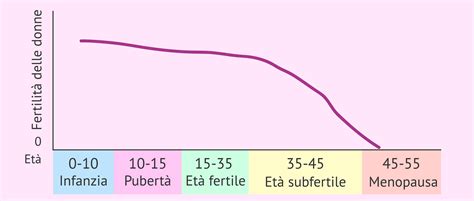
In generale, il fattore condizionante più importante per la fertilità è l'età femminile. Questo è dovuto a una progressiva riduzione della quantità e qualità degli ovociti nel corso della vita riproduttiva. Tale declino, spesso non percepito, inizia inesorabilmente dopo i 35 anni. La probabilità che un ovocita sia aneuploide, ovvero cromosomicamente anomalo, aumenta con l'età, portando a un incremento esponenziale del rischio di aborti, quasi sempre causati da aneuploidie del feto. Anche la condizione del partner maschile ha un'implicazione, sebbene significativamente inferiore, con una diminuzione della qualità e quantità dei gameti maschili (spermatozoi) con l'avanzare dell'età.
Abitudini di Vita e Stile di Vita
Le abitudini di vita giocano un ruolo non trascurabile. Il fumo di sigaretta, ad esempio, è la causa di circa il 13% dell'infertilità femminile, poiché le sostanze nocive interferiscono con la maturazione degli ovociti e riducono le probabilità di successo delle tecniche di fecondazione assistita. Fortunatamente, smettere di fumare può permettere un recupero della fertilità, a condizione che non vi siano altre cause concomitanti. L'indice di massa corporea (BMI) è un altro elemento importante: donne con BMI troppo bassi o eccessivamente alti riportano un ritardo nel concepimento. L'ambiente in cui si vive, compreso l'inquinamento, rappresenta un ulteriore capitolo dell'epidemiologia della fertilità, con impatti negativi sui gameti.
La Qualità Seminale Maschile
Nell'uomo, un indice di fertilità normale è associato a un liquido seminale che contiene una quantità compresa tra 25 ml e un numero di spermatozoi superiore ai 15 milioni per millilitro. La motilità generale deve essere superiore al 50% (secondo le linee guida OMS 2010). Cause di infertilità maschile includono scarsa qualità seminale, assenza di spermatozoi (azoospermia), alterazioni genetiche degli spermatozoi, problemi endocrini e ostruzione delle vie spermatiche. Condizioni come il varicocele (ingrossamento della vena del testicolo) possono influire negativamente sulla fertilità.
Le Cause Specifiche di Infertilità Femminile
L'infertilità femminile può derivare da diverse problematiche:
- Fattori Tubarici: Rappresentano circa il 9% di tutte le cause femminili di infertilità/sterilità e sono legati alla mancata integrità anatomica e/o funzionale della tuba, indispensabile per un corretto funzionamento.
- Fattori Legati al Muco Cervicale: Il muco cervicale gioca un ruolo cruciale. Poco prima dell'ovulazione, dovrebbe essere permeabile allo sperma, agendo invece da barriera in altri periodi del ciclo. Problemi in questo senso rappresentano circa il 5%-10% dei casi.
- Fattori Immunologici: La presenza di anticorpi anti-spermatozoi può interferire con la fertilità immobilizzando gli spermatozoi e impedendone la risalita nel canale cervicale.
- Disturbi Endocrini e Disordini Ipotalamici: Patologie a carico dell'ipotalamo e dell'ipofisi possono determinare un deficit nella secrezione di gonadotropine, con conseguente mancato sviluppo dei caratteri sessuali e alterazioni del ciclo mestruale.
Tecniche di Procreazione Medicalmente Assistita
La PMA comprende un'ampia gamma di tecniche, che variano in complessità e invasività, mirate a superare le diverse barriere che ostacolano il concepimento naturale.
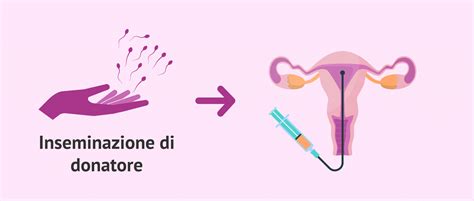
Inseminazione Artificiale (IA)
L'inseminazione artificiale è considerata il trattamento più naturale e semplice. Consiste nell'introdurre lo sperma nel tratto genitale femminile, generalmente nell'utero, per facilitare la fecondazione nelle tube di Falloppio. Può essere eseguita con lo sperma del partner (AIH) o con quello di un donatore (DAI), rendendola accessibile anche a donne single o coppie lesbiche.
La procedura prevede:
- Stimolazione ovarica per lo sviluppo follicolare e l'induzione dell'ovulazione.
- Preparazione dello sperma in laboratorio.
- Introduzione dello sperma con una cannula per l'inseminazione.
Fecondazione In Vitro (FIVET)
La fecondazione in vitro è una tecnica più complessa che prevede l'unione di ovulo e spermatozoo in laboratorio per creare un embrione, successivamente trasferito nell'utero della donna. Esistono due principali modalità di fecondazione in vitro:
- FIVET Convenzionale: L'ovulo viene posto a contatto con gli spermatozoi in una piastra di coltura, permettendo alla fecondazione di avvenire spontaneamente.
- Iniezione Intracitoplasmatica di Spermatozoi (ICSI): Un singolo spermatozoo viene iniettato direttamente all'interno del citoplasma dell'ovulo. Questa tecnica è particolarmente indicata nei casi di grave infertilità maschile, come la presenza di un numero molto ridotto di spermatozoi (meno di 1.500.000 per millilitro di liquido seminale) o una loro ridotta capacità di movimento. La fecondazione assistita con ICSI è stata scoperta in Italia negli anni '90 e, come nella FIVET, prevede che l'incontro di ovocita e spermatozoo avvenga all'esterno del corpo della donna.
La procedura FIVET generale include:
- Stimolazione ovarica controllata per maturare più ovociti.
- Puntura follicolare per prelevare gli ovociti.
- Preparazione dello sperma in laboratorio.
- Fecondazione in laboratorio (tramite FIVET convenzionale o ICSI).
- Coltura e sviluppo dell'embrione.
- Trasferimento dell'embrione nell'utero.
Lo sperma e gli ovuli utilizzati possono provenire dal partner o da donatori esterni (fecondazione eterologa). Per le coppie lesbiche, esiste la possibilità del metodo ROPA (Ricezione dell'Ovulo Fecondato), in cui gli ovuli di una partner vengono fecondati e l'embrione trasferito all'altra, permettendo a entrambe di partecipare al processo riproduttivo. Tuttavia, questa tecnica è attualmente vietata in Italia.
Procreazione Assistita: E se non riesci ad avere figli? (FIVET e IUI) | #TELOSPIEGO
Altre Tecniche
- GIFT (Gamete Intrafallopian Transfer): Simile alla FIVET fino alla raccolta dei follicoli ovarici, prevede il raggiungimento della tuba tramite una piccola incisione addominale (laparoscopia) e l'introduzione dei gameti.
- ZIFT (Zygote Intrafallopian Transfer): Corrisponde al trasferimento intratubarico dei gameti (GIFT), ma con l'inserimento dello zigote (la cellula che si forma dopo l'incontro tra gameti, ovvero l'inizio dell'embrione) nella tuba.
Fecondazione Eterologa e Donazione di Gameti
La fecondazione eterologa si riferisce ai trattamenti di fecondazione assistita che utilizzano gameti di donatori esterni alla coppia (seme, ovociti o entrambi). Il problema fondamentale in Italia è rappresentato dalla scarsità di donazioni di gameti, che devono avvenire rigorosamente a titolo totalmente gratuito. Questo comporta che molte coppie si rivolgano a centri esteri, principalmente spagnoli, ma anche greci e dell'Europa dell'Est, per una questione di contenimento dei costi e maggiore disponibilità.
Considerazioni Legali e Sociali
In Italia, la fecondazione assistita è lecita solo per le coppie di sesso diverso, sposate o conviventi, con infertilità diagnosticata. Le donne single e le coppie lesbiche devono ricorrere alla PMA, spesso con donazione di sperma. Gli uomini single e le coppie gay hanno come unica opzione la maternità surrogata, un processo attualmente illegale in Italia.
Costi dei Trattamenti
I costi dei trattamenti di riproduzione assistita variano significativamente in base alla tecnica utilizzata, al paese e al centro scelto. In Spagna, un'inseminazione artificiale può costare tra i 700 e i 1.700 €, mentre una FIVET si aggira tra i 3.500 e i 5.500 € (con ovuli e spermatozoi propri), fino a 4.500-9.000 € per una FIVET con donazione di ovuli. Negli Stati Uniti, i costi sono notevolmente più elevati. È fondamentale richiedere preventivi dettagliati e informarsi sui servizi inclusi, tenendo conto delle spese aggiuntive per i farmaci ormonali.
Domande Frequenti
Una gravidanza naturale è diversa da quella ottenuta con le tecniche di riproduzione assistita?
Non ci sono differenze sostanziali. Una volta effettuato il trasferimento dell'embrione, lo sviluppo del bambino procede come in una gravidanza naturale. Alcuni studi hanno riscontrato un rischio leggermente maggiore di nascite premature o di basso peso alla nascita, ma questi problemi sono più spesso legati alla causa sottostante dell'infertilità (es. età materna avanzata, malformazioni uterine) piuttosto che alla tecnica di PMA in sé.
Quali sono i metodi di fecondazione o i trattamenti per ottenere la maternità assistita?
I trattamenti principali sono l'inseminazione artificiale e la fecondazione in vitro. La scelta dipende dai test di fertilità e dalla raccomandazione medica, privilegiando sempre la tecnica più semplice e meno invasiva possibile.
Esiste un trattamento più naturale per la fertilità rispetto all'inseminazione artificiale?
Sì, i rapporti sessuali diretti o programmati, che prevedono il monitoraggio del ciclo ovulatorio femminile per pianificare i rapporti nei giorni più fertili, aumentano le probabilità di concepimento. Questo può essere tentato in un ciclo naturale o con stimolazione ovarica tramite farmaci ormonali.
tags: #fecondazione #assuditita #coppie #sterili

