La placenta previa è una condizione ostetrica che si verifica quando la placenta si impianta in corrispondenza o in prossimità dell'orifizio uterino interno, la parte più bassa dell'utero. Questa anomala localizzazione può portare a complicazioni significative sia per la madre che per il feto, rendendo la diagnosi accurata e la gestione appropriata fondamentali. L'ecografia di secondo livello gioca un ruolo cruciale nell'identificare e monitorare questa condizione, fornendo informazioni dettagliate sulla posizione e sull'estensione della placenta rispetto all'ostio cervicale.
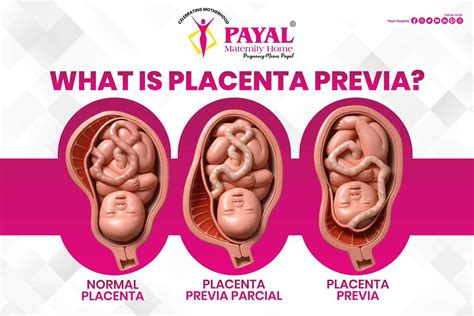
Comprendere la Placenta Previa: Definizione e Classificazione
La placenta è un organo temporaneo essenziale che si forma all'inizio della gravidanza per nutrire e sostenere il feto. Normalmente, si impianta nella parte medio-superiore della cavità uterina, comunemente nota come corpo dell'utero. La placenta previa, al contrario, si caratterizza per un impianto nel segmento uterino inferiore, lo spazio tra il corpo dell'utero e l'orifizio uterino interno (OI).
La definizione precisa di placenta previa si basa sulla sua relazione con l'orifizio uterino interno:
- Placenta Previa Totale: La placenta ricopre completamente l'orifizio uterino interno. Questa è considerata la forma più grave e richiede un monitoraggio attento a causa del potenziale rischio di emorragie significative.
- Placenta Previa Parziale: La placenta ricopre parzialmente l'orifizio uterino interno.
- Placenta Previa Marginale: Il bordo della placenta raggiunge l'orifizio uterino interno ma non lo ricopre.
- Placenta Bassa: La placenta si trova nel segmento uterino inferiore, ma il suo bordo non copre l'orifizio interno, trovandosi entro 2 cm da esso. Sebbene non sia tecnicamente una placenta previa, questa condizione richiede comunque un'attenta valutazione e monitoraggio.
È importante notare che la placenta previa è una condizione che può evolvere nel corso della gravidanza. Con l'ingrandimento dell'utero e la crescita del feto, la placenta tende a spostarsi verso l'alto. Pertanto, una placenta diagnosticata come previa nelle prime fasi della gravidanza (spesso nel secondo trimestre) può risolvere spontaneamente prima del termine. Si stima che solo una piccola percentuale di donne con placenta previa nelle prime fasi della gestazione arrivi al parto con la condizione ancora presente.
Incidenza e Fattori di Rischio della Placenta Previa
L'incidenza della placenta previa è stimata intorno a 5 casi ogni 1000 parti. Tuttavia, questa incidenza può variare a seconda di diversi fattori. La diagnosi di placenta previa nelle prime fasi della gravidanza, in particolare prima delle 28 settimane, spesso si risolve spontaneamente con l'avanzare della gestazione.
Diversi fattori possono aumentare il rischio di sviluppare placenta previa:
- Multiparità: Donne che hanno già avuto più gravidanze hanno un rischio maggiore.
- Pregresso Parto Cesario: La presenza di cicatrici uterine da precedenti tagli cesarei può influenzare l'impianto placentare. Il rischio aumenta significativamente con il numero di cesarei precedenti: il rischio di placenta accreta o anormalmente aderente, una complicanza spesso associata alla placenta previa in pazienti con precedenti cesarei, sale progressivamente con il numero di interventi. Per 1, 2, 3, 4 e ≥ 5 parti cesarei precedenti, i rischi sono rispettivamente del 3%, 11%, 40%, 61% e 67%.
- Anomalie Uterine: Condizioni come fibromi uterini o esiti di curettage (raschiamenti) possono inibire il normale impianto placentare.
- Pregressi Interventi Chirurgici o Trattamenti Uterini: Interventi come la miomectomia o procedure multiple di dilatazione e curettage (D&C) possono aumentare il rischio.
- Fumo: Il fumo durante la gravidanza è associato a un aumento del rischio.
- Gestazione Multipla: Gravidanze con due o più feti presentano un rischio maggiore.
- Età Materna Elevata: Le donne più anziane hanno una probabilità maggiore di sviluppare placenta previa.
Sintomatologia: Riconoscere i Segnali
Una delle caratteristiche distintive della placenta previa è la sua potenziale assenza di sintomi. Spesso, la condizione viene scoperta incidentalmente durante un'ecografia di routine del secondo trimestre.
Tuttavia, quando si manifestano sintomi, il segno più comune è il sanguinamento vaginale improvviso e indolore. Questo sanguinamento, che può verificarsi già a partire dalla 20a settimana di gestazione (e in alcuni casi anche prima, dalla 16a settimana), è di origine materna. La quantità di sangue persa può variare da lieve a molto abbondante, potendo portare a uno stato di shock emorragico. In alcune pazienti, il sanguinamento può essere accompagnato da contrazioni uterine.
È fondamentale distinguere la placenta previa da altre cause di sanguinamento vaginale, come il distacco di placenta, che è tipicamente associato a dolore e a sofferenza fetale. Tuttavia, la differenziazione clinica non è sempre possibile, rendendo l'ecografia uno strumento diagnostico indispensabile.
Diagnosi tramite Ecografia di Secondo Livello
L'ecografia è il metodo d'elezione per la diagnosi della placenta previa. L'ecografia transvaginale si è dimostrata particolarmente accurata e sicura per confermare la presenza e la classificazione della placenta previa.
Quando una donna presenta sanguinamento vaginale, specialmente nel secondo o terzo trimestre, la placenta previa deve essere considerata come una potenziale causa. È cruciale escludere la placenta previa tramite ecografia prima di procedere a un esame pelvico digitale. Quest'ultimo, infatti, può aumentare il sanguinamento e causare perdite ematiche improvvise e massicce in presenza di placenta previa. L'esame con speculum, invece, è considerato sicuro.
L'ecografia di secondo livello, o ecografia morfologica, eseguita tipicamente tra la 19a e la 21a settimana di gestazione, è spesso il momento in cui emerge il sospetto di placenta previa. Successivamente, un'ecografia transvaginale viene generalmente ripetuta nel terzo trimestre per valutare la posizione definitiva della placenta, considerando la sua tendenza a spostarsi verso l'alto con la crescita dell'utero.
Se si sospetta una placenta previa, è indicata la monitoraggio della frequenza cardiaca fetale per valutare il benessere del bambino.
Gestione della Placenta Previa: Approcci Terapeutici
La gestione della placenta previa mira a garantire la sicurezza della madre e del feto, bilanciando il rischio di emorragia con i benefici di prolungare la gravidanza.
Gestione Conservativa e Modifica dell'Attività
Per il primo episodio di sanguinamento vaginale prima delle 36 settimane di gestazione, la gestione tipica prevede:
- Ospedalizzazione: Il ricovero ospedaliero è spesso raccomandato per monitorare la madre e il feto e intervenire prontamente in caso di sanguinamento.
- Riposo Modificato: Si consiglia una riduzione dell'attività fisica, evitando sforzi che aumentino la pressione intra-addominale. Le donne possono essere invitate a rimanere sdraiate per la maggior parte della giornata.
- Astensione dall'Attività Sessuale: L'attività sessuale può indurre contrazioni e aumentare il rischio di sanguinamento.
Se il sanguinamento si arresta, la paziente potrebbe essere dimessa dall'ospedale con indicazioni di riposo e astensione dall'attività sessuale.
Gestione in Caso di Sanguinamento Ripetuto o Grave
In caso di un secondo episodio emorragico, o se il sanguinamento è grave e non controllato, la gestione può includere:
- Rospedalizzazione Prolungata: Le pazienti potrebbero essere tenute in osservazione in ospedale, a volte fino al parto.
- Parto Immediato: Se l'emorragia è massiva, non controllata, o se lo stato fetale non è rassicurante (indicato da monitoraggio cardiotocografico anomalo), è indicato un parto cesareo immediato. Anche l'instabilità emodinamica materna è un'indicazione al parto urgente.
PLACENTA PREVIA, ANTERIORE, BASSA e POSTERIORE + DISTACCO DI PLACENTA - L' OSTETRICA RISPONDE
Somministrazione di Corticosteroidi
Qualora il parto prematuro diventi necessario e l'età gestazionale sia inferiore alle 34 settimane, si raccomanda la somministrazione di corticosteroidi per accelerare la maturità polmonare fetale. I corticosteroidi possono essere considerati anche tra le 34 e le 36 settimane di gestazione (periodo pretermine tardivo) in pazienti che non hanno ricevuto precedente trattamento.
Pianificazione del Parto
La pianificazione del parto dipende strettamente dalle condizioni materne e fetali:
- Parto a Termine (o quasi): Se la madre e il feto sono stabili, il parto può essere programmato tra le 36 e le 37 settimane e 6 giorni di gestazione. La documentazione sulla maturità polmonare fetale non è sempre necessaria in questo intervallo.
- Parto Vaginale vs. Cesareo: Il parto cesareo è la modalità di parto più comune per la placenta previa. Tuttavia, un parto vaginale può essere considerato per le donne con placenta bassa se il bordo placentare si trova entro 1,5-2,0 cm dall'orifizio cervicale interno e dopo un processo decisionale condiviso tra medico e paziente.
- Parto d'Urgenza: In caso di sanguinamento massivo, non controllato, o distress fetale acuto, è necessario un parto cesareo d'urgenza, indipendentemente dall'età gestazionale.
Trattamento dello Shock Emorragico e Immunoprofilassi
Lo shock emorragico, se presente, deve essere trattato prontamente con fluidi e, se necessario, trasfusioni di sangue. Le immunoglobuline anti-Rho(D) devono essere somministrate alle madri con gruppo sanguigno Rh-negativo per prevenire l'isoimmunizzazione.
Complicanze Associate alla Placenta Previa
Oltre al rischio di emorragia materna, la placenta previa può comportare altre complicanze:
- Presentazione Anomala del Feto: La placenta previa può impedire al feto di assumere la normale posizione cefalica, portando a presentazioni podaliche o trasverse.
- Ritardo della Crescita Fetale: In alcuni casi, la funzione placentare può essere compromessa, influenzando la crescita del feto.
- Vasa Previa: Questa rara ma grave condizione si verifica quando i vasi sanguigni del cordone ombelicale (che decorrono attraverso le membrane fetali) si trovano in prossimità dell'orifizio cervicale interno, anziché all'interno della placenta. Questi vasi sono privi di protezione e possono rompersi durante il travaglio o la rottura delle membrane, causando un'emorragia fetale potenzialmente fatale.
- Inserimento Velamentoso del Cordone Ombelicale: I vasi ombelicali si inseriscono nelle membrane fetali anziché direttamente nella placenta, aumentando il rischio di compressione o lesione dei vasi.
- Spettro della Placenta Accreta: Come menzionato in precedenza, nelle donne con precedenti parti cesarei, il rischio di placenta accreta (aderenza anomala della placenta alla parete uterina) aumenta con il numero di cesarei pregressi.
Considerazioni Finali
La placenta previa, sebbene una condizione che richiede attenzione, non sempre porta a complicazioni gravi. La diagnosi precoce tramite ecografia di secondo livello e un monitoraggio attento sono fondamentali per una gestione ottimale. Una comunicazione aperta tra il team sanitario e la paziente, unitamente a una pianificazione accurata del parto, sono essenziali per garantire il miglior esito possibile per madre e bambino. La comprensione dei fattori di rischio, dei sintomi e delle opzioni di trattamento permette alle future madri di affrontare questa condizione con maggiore consapevolezza e sicurezza.

