La fecondazione umana rappresenta il momento cruciale e fondamentale della riproduzione sessuale. È il processo attraverso il quale due gameti, uno maschile (spermatozoo) e uno femminile (ovocita), si uniscono per dare origine a una nuova entità biologica, lo zigote, da cui si svilupperà un nuovo individuo. Questo straordinario evento biologico non solo assicura la continuità della specie, ma è il risultato di una complessa sequenza di eventi fisiologici finemente orchestrati. Nella specie umana, la fecondazione è tipicamente interna, ovvero avviene all'interno dell'apparato riproduttivo femminile, e coinvolge trasformazioni significative dei gameti per permetterne la fusione.
Il Percorso dello Spermatozoo: Dalla Vagina alle Tube di Falloppio
Il viaggio inizia nel momento del rapporto sessuale, quando vengono rilasciati nella vagina un numero elevatissimo di spermatozoi, stimato tra i 200 e i 500 milioni. Tuttavia, solo una frazione infinitesimale di questi raggiungerà la destinazione finale. Fin da questo primo stadio, si innesca un processo di selezione naturale: gli spermatozoi che non sono sufficientemente motili o che non riescono a penetrare il muco cervicale vengono eliminati. Il muco cervicale, la cui consistenza varia durante il ciclo mestruale sotto stimolo ormonale, assume una consistenza più fluida e filante nei giorni che precedono l'ovulazione, facilitando così il passaggio degli spermatozoi verso l'utero.
Gli spermatozoi che superano questa prima barriera incontrano l'utero. Il loro attraversamento è rapido e in gran parte mediato dalle contrazioni uterine, più che dalla loro motilità intrinseca. Durante questa risalita attraverso le vie genitali femminili, i gameti maschili subiscono un processo cruciale noto come "capacitazione". Questo processo, che inizia nel muco cervicale con la rimozione del liquido seminale e delle proteine associate, prosegue con l'azione di enzimi secreti dall'utero e dalle tube. La capacitazione modifica la membrana degli spermatozoi, rendendola più permeabile agli ioni calcio e conferendo loro una motilità particolare, definita "iperattivazione". Inoltre, la zona della membrana che contiene l'acrosoma, una vescicola essenziale per la fecondazione, viene "preparata", rimuovendo proteine che altrimenti ne impedirebbero l'interazione con l'ovocita.
Come nasce un essere umano: l'incredibile percorso dalla fecondazione al parto
L'Ovocita: La Cellula Uovo Matura
Parallelamente al viaggio dello spermatozoo, l'apparato riproduttivo femminile si prepara all'accoglienza. Ogni mese, durante il ciclo mestruale, sotto l'influenza dell'ormone follicolo-stimolante (FSH), alcuni follicoli ovarici iniziano a svilupparsi, ciascuno contenente una cellula uovo immatura (ovocita). Questi follicoli producono estrogeni, che stimolano la crescita dell'endometrio, il rivestimento interno dell'utero, preparandolo per un eventuale impianto embrionale.
Quando i livelli di estrogeni raggiungono una soglia critica, si verifica un improvviso aumento dell'ormone luteinizzante (LH), noto come "picco di LH". Questo picco innesca la maturazione finale dell'ovocita e la sua espulsione dal follicolo, un evento chiamato ovulazione. L'ovulazione avviene tipicamente intorno al 14° giorno del ciclo mestruale, spesso nel pomeriggio. La cellula uovo espulsa, ora definita ovocita secondario maturo, è circondata da una massa di cellule chiamata cumulo ooforo.
È importante notare che l'ovocita, al momento dell'ovulazione, non è ancora completamente pronto per la fecondazione. La sua seconda divisione meiotica è bloccata in metafase e si completerà solo dopo l'ingresso dello spermatozoo. La riserva di ovociti in una donna è limitata fin dalla nascita e diminuisce progressivamente con ogni ciclo mestruale.
L'Incontro e la Fusione: La Reazione Acrosomiale e la Penetrazione
L'ovocita, una volta liberato dall'ovaio, viene catturato dall'estremità delle tube di Falloppio. È all'interno di questi canali che avviene la maggior parte delle fecondazioni. Sebbene milioni di spermatozoi siano stati rilasciati, solo qualche migliaio raggiungerà le tube, e solo poche decine riusciranno ad avvicinarsi al cumulo ooforo.
Qui entra in gioco un altro ruolo degli spermatozoi non fecondanti: il loro acrosoma rilascia l'enzima ialuronidasi, che aiuta a dissolvere la matrice del cumulo ooforo, permettendo ad alcuni spermatozoi di avanzare verso l'ovocita. Diversi spermatozoi capacitati raggiungono quindi la zona pellucida, uno spesso involucro protettivo glicoproteico che circonda l'ovocita. L'adesione alla zona pellucida è mediata da un'interazione specifica tra le proteine di membrana dello spermatozoo e le glicoproteine della zona pellucida, in particolare la ZP3.
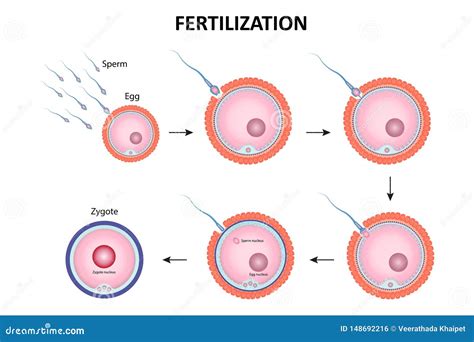
L'adesione innesca la reazione acrosomiale nello spermatozoo. La membrana plasmatica dello spermatozoo si fonde con la membrana esterna dell'acrosoma, rilasciando enzimi acrosomiali (come la tripsina e l'acrosina) che digeriscono la zona pellucida, permettendo allo spermatozoo di penetrare ulteriormente. Questo processo è orchestrato dalla presenza di ioni calcio e da molecole come il progesterone, presenti nelle tube.
La Formazione dello Zigote e le Prime Divisioni Cellulari
Appena uno spermatozoo ha attraversato la zona pellucida, la sua membrana postacrosomiale si fonde con la membrana plasmatica dell'ovocita. Questo evento segna l'ingresso dello spermatozoo nella cellula uovo. L'eliminazione del piccolo globulo polare completa la divisione meiotica dell'ovocita, rendendolo geneticamente aploide. Contemporaneamente, il nucleo dello spermatozoo, precedentemente condensato, si decondensa e forma il pronucleo maschile.
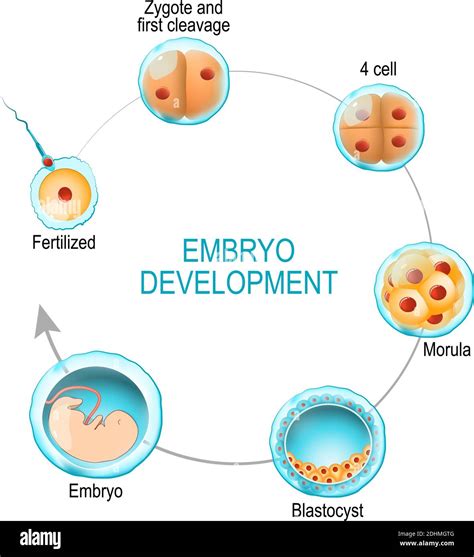
La fusione dei due pronuclei non è una vera e propria unione, ma piuttosto una migrazione verso il centro dell'ovocita, seguita dalla scomparsa delle loro membrane e dal mescolamento dei cromosomi. Questo evento, la "messa in comune" del genoma paterno e materno, segna l'inizio di un nuovo individuo. Circa 30 ore dopo l'inizio della fecondazione, i cromosomi duplicati si dividono in due gruppi equivalenti, dando origine alle prime due cellule dell'embrione, chiamate blastomeri.
Questo processo di divisione cellulare, noto come segmentazione, prosegue rapidamente. L'embrione, che inizialmente era un ovocita fecondato, si trasforma in una morula (una massa compatta di cellule) e poi in una blastocisti. La blastocisti è una struttura sferica cava che presenta due distinti gruppi cellulari: la massa cellulare interna, che darà origine all'embrione vero e proprio, e il trofoblasto, uno strato esterno di cellule che formerà gli annessi embrionari, come la placenta. La formazione della blastocisti avviene circa 5 giorni dopo la fecondazione.
L'Impianto Uterino e l'Inizio della Gravidanza
Circa 6 giorni dopo la fecondazione, la blastocisti raggiunge la cavità uterina e inizia il processo di impianto. Si attacca alla parete dell'endometrio, un processo che si completa entro 9-10 giorni. Le cellule del trofoblasto penetrano nell'endometrio, stabilendo un legame profondo e iniziando a produrre la gonadotropina corionica umana (ßhCG). Questo ormone è il segnale biochimico della gravidanza e impedisce la regressione del corpo luteo, stimolandolo a continuare la produzione di progesterone ed estrogeni, essenziali per mantenere la gravidanza.
La placenta inizia a svilupparsi dai villi coriali, proiezioni digitiformi che si estendono nella parete uterina, creando una vasta superficie di scambio tra il sangue materno e quello fetale. La placenta non è solo un organo di nutrizione e scambio, ma anche una ghiandola endocrina che produce ormoni fondamentali per il mantenimento della gravidanza.
La Fecondazione Assistita: Un Supporto alla Riproduzione
Nonostante la complessità e l'efficienza del processo naturale, la specie umana si caratterizza per una fertilità non elevatissima. Molti concepimenti non si concretizzano in gravidanze portate a termine, a causa di fattori legati alla salute dei gameti, a problemi di ovulazione, a ostacoli nelle vie riproduttive o a fattori immunologici.
Negli ultimi decenni, le tecniche di fecondazione assistita hanno rivoluzionato le prospettive per le coppie con difficoltà di concepimento. L'inseminazione artificiale, che consiste nell'introdurre gli spermatozoi direttamente nell'utero in prossimità dell'ovulazione, e la fecondazione in vitro (FIVET), che prevede la fecondazione dell'ovocita in laboratorio seguita dal trasferimento dell'embrione nell'utero, offrono soluzioni concrete. Queste tecnologie, in continua evoluzione, hanno permesso a innumerevoli coppie di realizzare il desiderio di avere figli, dimostrando la straordinaria capacità della scienza di intervenire e supportare i processi biologici naturali.
Considerazioni Storiche e Biologiche sulla Fecondazione
La comprensione del fenomeno della fecondazione ha una lunga storia, risalente all'antichità. Già Ippocrate ipotizzava la necessità dell'unione di "semi" maschili e femminili, mentre Aristotele attribuiva un ruolo predominante al seme maschile. Le teorie preformiste del XVII secolo, come la teoria ovista e quella animalculista, pur rappresentando un progresso nella descrizione, erano ancora lontane dalla comprensione attuale. Solo nel XIX secolo, con le osservazioni di scienziati come O. Hertwig, si arrivò a una descrizione scientifica accurata del processo.
Dal punto di vista biologico, la fecondazione è un processo che evidenzia la complementarietà dei gameti e la complessità della regolazione genetica. La cellula uovo, pur essendo più grande e contenendo riserve nutritive, è in gran parte "passiva" nel processo, mentre lo spermatozoo, piccolo e mobile, è l'attivo "ricercatore". Tuttavia, la fusione delle membrane e la successiva attivazione dell'ovocita dimostrano una partecipazione attiva da entrambe le parti. Inoltre, la fecondazione è un evento che garantisce la monospermia, ovvero la penetrazione di un solo spermatozoo, attraverso meccanismi di blocco rapido e lento, essenziali per prevenire anomalie cromosomiche nello zigote.
La specie umana presenta una minore efficienza riproduttiva rispetto ad altre specie animali. Fattori come la tempistica dei rapporti sessuali rispetto all'ovulazione, la sopravvivenza limitata dei gameti, e la presenza di anomalie genetiche in una percentuale significativa di spermatozoi e ovociti contribuiscono a questa "scarsa efficienza". Tuttavia, la capacità di procreare, sia naturalmente che attraverso l'assistenza medica, rimane una delle caratteristiche più profonde e affascinanti della biologia umana.

