Il Bi Test, noto anche come test combinato o duo test, rappresenta uno degli esami di screening prenatale più importanti e diffusi per valutare il rischio di anomalie cromosomiche nel feto durante il primo trimestre di gestazione. Per le future mamme, specialmente quelle che si avvicinano ai 39 anni, comprendere appieno questo esame, i suoi meccanismi, l'interpretazione dei risultati e i suoi limiti è fondamentale per affrontare la gravidanza con maggiore serenità e consapevolezza.
Cos'è il Bi Test e Perché è Importante
Il Bi Test è un esame non invasivo eseguito tipicamente tra l'11ª e la 14ª settimana di gestazione. Il suo scopo principale è fornire una stima del rischio che il feto possa essere portatore di alterazioni cromosomiche, come la Trisomia 21 (Sindrome di Down) o la Trisomia 18 (Sindrome di Edwards), e di alcune malformazioni congenite. È importante sottolineare che il Bi Test non è un test diagnostico, ma uno screening: non fornisce una certezza assoluta, ma una valutazione probabilistica con un'altissima approssimazione.
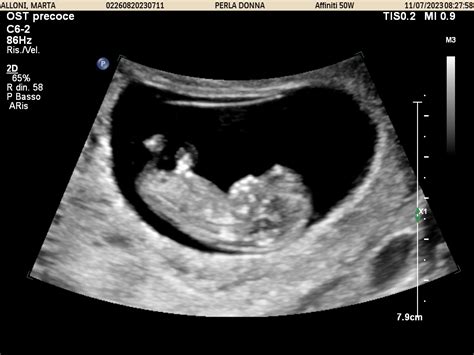
Il calcolo del rischio statistico viene effettuato da un software specializzato che integra diverse informazioni. Tra queste, spiccano la misurazione della translucenza nucale (TN), la quantità di liquido presente tra la colonna vertebrale e la pelle nella regione del collo del feto, e i livelli di due sostanze prodotte dalla placenta: la β-hCG (gonadotropina corionica umana, frazione beta libera) e la PAPP-A (proteina plasmatica A associata alla gravidanza). Queste sostanze possono presentare valori alterati in gravidanze con feti affetti da determinate sindromi cromosomiche. Ad esempio, nei casi di Sindrome di Down, la concentrazione sierica di hCG tende ad essere più elevata rispetto alle gravidanze con feto sano, mentre la PAPP-A risulta generalmente inferiore alla norma.
Oltre ai parametri biologici e ecografici, il software considera anche altri fattori che possono influenzare il rischio, quali:
- L'età materna
- L'epoca gestazionale precisa
- Il peso della madre
- L'abitudine al fumo
- La storia di precedenti gravidanze
- L'etnia
- L'eventuale ricorso a tecniche di Procreazione Medicalmente Assistita (PMA)
Il risultato del Bi Test viene espresso in termini di rischio statistico, solitamente sotto forma di rapporto, come ad esempio 1:1000 o 1:500. Una probabilità pari o superiore a 1:350 è generalmente considerata da approfondire con esami di conferma.
La Combinazione di Valutazioni: Ecografia e Analisi del Sangue
Il Bi Test si articola in due fasi distinte ma complementari:
1. Valutazione Ecografica della Translucenza Nucale (TN)
Questa ecografia, eseguita con attrezzature di alta tecnologia da personale medico specificamente preparato, mira a misurare lo spessore della plica nucale del feto. Una translucenza nucale aumentata rispetto ai valori di riferimento può essere un segnale di un aumentato rischio di alterazioni cromosomiche e, talvolta, di malformazioni congenite, in particolare quelle cardiache. L'ecografia individua circa il 70-75% delle gravi malformazioni.
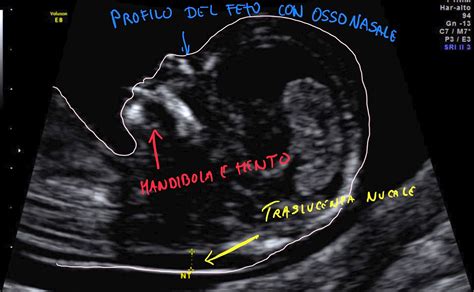
2. Analisi del Sangue Materno
In questa fase, viene prelevato un piccolo campione di sangue dalla madre per dosare i livelli di β-hCG e PAPP-A. La β-hCG è un ormone prodotto dal trofoblasto (la massa cellulare esterna della blastocisti) e successivamente dalla placenta. La PAPP-A è una proteina anch'essa prodotta dal trofoblasto e dalla placenta in crescita. Nel test di screening del primo trimestre, si possono misurare sia la subunità libera beta (free β-hCG) che l'hCG totale.
L'Integrazione dei Dati
Il vero potere del Bi Test risiede nella combinazione e nel confronto di questi dati. L'integrazione della misurazione della translucenza nucale con i livelli di PAPP-A e β-hCG, insieme agli altri fattori di rischio considerati dal software, consente di aumentare significativamente le probabilità di rilevare anomalie, arrivando a circa il 90% dei casi.
Interpretazione dei Risultati e Soglie di Rischio
Come accennato, il risultato del Bi Test è espresso come un rischio statistico. Le soglie comunemente utilizzate per definire un rischio "ridotto" o "aumentato" sono:
- Rischio Ridotto: Generalmente considerato inferiore a 1:350 (ad esempio, 1:1000). In questi casi, il rischio di anomalie cromosomiche è considerato basso e non sono solitamente necessarie ulteriori indagini invasive.
- Rischio Aumentato: Generalmente considerato pari o superiore a 1:350 (ad esempio, 1:100 o 1:50). In presenza di un rischio aumentato, viene consigliata l'esecuzione di ulteriori indagini diagnostiche per confermare o escludere la presenza di anomalie cromosomiche.
È fondamentale comprendere che un risultato "normale" o a basso rischio non esclude completamente la possibilità di avere un bambino con anomalie cromosomiche, sebbene la probabilità sia molto bassa. Allo stesso modo, un risultato "preoccupante" o ad alto rischio non implica necessariamente che il feto sia affetto da una patologia. Infatti, il Bi Test presenta un'attendibilità elevata, ma anche un tasso di esiti falsamente positivi che si attesta intorno al 5% dei casi.
Cosa Fare in Caso di Rischio Aumentato: Test Invasivi
Quando il Bi Test fornisce un risultato preoccupante, le indagini successive più comuni sono i test invasivi, che permettono di ottenere una diagnosi certa sull'assetto cromosomico del feto. I principali sono:
- Villocentesi (o Chorionic Villus Sampling - CVS): Eseguita generalmente nel primo trimestre di gravidanza (tra la 10ª e la 13ª settimana), consiste nel prelievo di un piccolo campione di villi coriali, che hanno la stessa composizione genetica del feto.
- Amniocentesi: Eseguita solitamente nel secondo trimestre di gravidanza (tra la 15ª e la 20ª settimana), prevede il prelievo di una piccola quantità di liquido amniotico, che contiene cellule fetali.
Questi esami, pur offrendo un'alta accuratezza diagnostica, comportano un piccolo rischio di complicanze, incluso quello di aborto spontaneo (stimato intorno all'1:200 o 1:500 a seconda delle fonti e delle procedure). La decisione di sottoporsi a questi test è strettamente personale e dovrebbe essere presa dopo un'attenta discussione con il proprio ginecologo, valutando i benefici in termini di certezza diagnostica rispetto ai rischi procedurali.
Amniocentesi e villocentesi: cosa sono e quando farle
Considerazioni Specifiche per i 39 Anni
L'età materna è uno dei fattori di rischio più significativi per le anomalie cromosomiche. Con l'avanzare dell'età, aumenta la probabilità che gli ovociti presentino alterazioni genetiche. Pertanto, una donna di 39 anni avrà statisticamente un rischio di base più elevato rispetto a una donna più giovane.
È importante notare che, sebbene l'età influenzi il calcolo del rischio di base, i risultati del Bi Test (TN, β-hCG, PAPP-A) forniscono informazioni specifiche per la gravidanza in corso. Un risultato del Bi Test che mostra una significativa riduzione del rischio rispetto al rischio di base legato all'età può essere molto rassicurante. Ad esempio, se il rischio di base per una donna di 39 anni per la Trisomia 21 è di 1:76, e il Bi Test ricalcolato indica un rischio di 1:718, ciò rappresenta una diminuzione sostanziale del rischio statistico per quella specifica gravidanza.
Tuttavia, è anche vero che, a parità di parametri ecografici e biochimici, una donna più anziana avrà sempre un rischio ricalcolato tendenzialmente più alto rispetto a una donna più giovane, semplicemente perché il software considera l'età come un fattore intrinseco di rischio. Questo non implica necessariamente un aumento dei falsi positivi legati all'età, ma piuttosto una maggiore probabilità che i parametri misurati, anche se rientranti in un range considerato "normale" per una giovane donna, possano essere indicativi di un rischio aumentato in una donna di età più avanzata.
Limiti del Bi Test e Alternative
Nonostante la sua utilità, il Bi Test presenta dei limiti:
- Non è diagnostico: Fornisce una stima del rischio, non una certezza.
- Falsi Positivi: Circa il 5% dei test risulterà "positivo" (rischio aumentato) anche se il feto è sano.
- Falsi Negativi: Sebbene rari, esistono casi in cui il test indica un basso rischio ma il feto presenta un'anomalia cromosomica. La percentuale di falsi negativi è inferiore rispetto ai falsi positivi.
- Non valuta tutti i difetti: Il Bi Test non consente di valutare il rischio di difetti del tubo neurale, come la spina bifida.
Per ottenere una maggiore accuratezza diagnostica, esistono alternative o test complementari:
- NIPT (Non-Invasive Prenatal Test): Questo test analizza il DNA fetale libero circolante nel sangue materno. Pur essendo anch'esso uno screening, il NIPT offre un'affidabilità molto elevata (superiore al 99% per la Trisomia 21) e può essere eseguito a partire dalla 10ª settimana di gestazione. Viene spesso considerato un'ottima opzione per le donne che desiderano un'ulteriore certezza senza ricorrere a procedure invasive, o per chi ha avuto un risultato di rischio intermedio o elevato dal Bi Test.
- Test Integrato e Test Combinato Avanzato: Alcuni protocolli combinano i risultati del Bi Test con quelli di ulteriori marcatori ecografici e/o analisi biochimiche eseguite nel secondo trimestre (quad-test) per affinare ulteriormente la stima del rischio.
La scelta tra questi test e la decisione di procedere o meno con indagini invasive deve essere sempre personalizzata e discussa approfonditamente con il proprio medico curante, tenendo conto delle specificità di ogni gravidanza e delle preferenze individuali della futura mamma. È fondamentale ricordare che, nonostante le statistiche, ogni gravidanza è unica e la maggior parte delle donne, anche con un rischio inizialmente considerato elevato, dà alla luce bambini sani.

