La gestione dei tumori testicolari si avvale di strumenti diagnostici e di monitoraggio fondamentali, tra cui spiccano i marcatori tumorali. Tra questi, la beta-gonadotropina corionica umana (β-hCG) riveste un ruolo di particolare interesse, soprattutto per quanto riguarda il suo comportamento e il suo azzeramento dopo il trattamento. Comprendere a fondo il significato dei valori di β-hCG, sia in condizioni fisiologiche che patologiche, è cruciale per una corretta diagnosi, stadiazione e, soprattutto, per il follow-up dei pazienti oncologici.
I Marcatori Tumorali Testicolari: Strumenti Essenziali nella Diagnosi e nel Follow-up
I tumori testicolari sono neoplasie che, sebbene relativamente rare, presentano tassi di guarigione elevati, a condizione che vengano diagnosticati precocemente e trattati in modo appropriato. La diagnosi e il monitoraggio di queste patologie si basano su una combinazione di imaging, esame clinico e, in modo significativo, sul dosaggio di specifici marcatori tumorali sierici. Questi marcatori sono sostanze prodotte dalle cellule tumorali e la loro presenza o elevazione nel sangue può fornire indicazioni preziose sulla natura del tumore, sulla sua estensione e sulla risposta al trattamento.
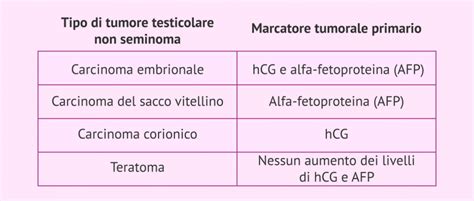
I principali marcatori tumorali testicolari, ampiamente riconosciuti e utilizzati nella pratica clinica, sono:
- Alfa-fetoproteina (α-FP o AFP): Una glicoproteina prodotta fisiologicamente durante l'embriogenesi dalle cellule del sacco vitellino. Nei tumori testicolari, un suo aumento è tipicamente associato ai tumori non seminomatosi, in particolare al carcinoma embrionale e al yolk sac tumor (tumore del sacco vitellino). Non viene prodotta da seminomi puri.
- Beta-gonadotropina corionica umana (β-hCG): Una glicoproteina con attività ormonale, prodotta fisiologicamente dalle cellule del sinciziotrofoblasto della placenta durante la gravidanza. Nei tumori testicolari, la β-hCG è tipicamente elevata in presenza di coriocarcinoma e talvolta nel carcinoma embrionale, entrambi sottotipi di tumori non seminomatosi. È importante notare che elevate concentrazioni di β-hCG sono estremamente rare nei seminomi puri, sebbene siano stati riportati casi eccezionali di seminomi puri con livelli elevati di questo marcatore, che tuttavia sembrano rispondere positivamente ai trattamenti classici per i seminomi.
- Lattico-deidrogenasi (LDH): Un enzima citoplasmatico presente in quasi tutte le cellule del corpo, rilasciato nel sangue in seguito a danno o morte cellulare. La LDH è un marcatore aspecifico, ma il suo aumento nei pazienti con tumore testicolare può riflettere la massa tumorale o la presenza di metastasi. Può essere elevata sia nei seminomi che nei non-seminomi.
Il dosaggio di questi marcatori tumorali ha un ruolo fondamentale nella stratificazione del rischio del tumore testicolare e nella gestione del follow-up. Un aumento di uno o più di questi marcatori durante il follow-up può servire come indicatore di recidiva, anche in assenza di evidenze radiologiche.
La Beta-hCG: Oltre la Gravidanza, un Indicatore Tumore
La gonadotropina corionica umana (hCG) è una glicoproteina ad attività ormonale, la cui presenza è strettamente associata alla gravidanza. Essa è costituita da due subunità: una subunità alfa, identica a quella di altri ormoni come l'ormone luteinizzante (LH), l'ormone follicolo-stimolante (FSH) e l'ormone tireostimolante (TSH), e una subunità beta (β-hCG), che è specifica per l'hCG. La beta-hCG è secreta nell'organismo a partire dall'impianto dell'ovulo fecondato nell'utero, circa una settimana dopo il concepimento.
Nelle donne che non sono in gravidanza e negli uomini, la β-hCG non è presente o lo è in quantità minime, solitamente inferiori a 5 mIU/mL. Valori leggermente superiori a questo intervallo di riferimento possono essere riscontrati e, a volte, rientrano in quelle che vengono definite "alterazioni fisiologiche" o possono essere legati a fattori pre-analitici o alla sensibilità della metodica di laboratorio utilizzata. Tuttavia, in un contesto oncologico, anche un lieve aumento persistente di questo marcatore richiede un'attenta valutazione.
Nei tumori a cellule germinali, in particolare nei tumori non seminomatosi come il coriocarcinoma e il carcinoma embrionale, le cellule trofoblastiche anomale possono produrre la β-hCG, portando a un suo significativo aumento nel sangue. Il trofoblasto è una struttura che si sviluppa precocemente durante la gestazione, fondamentale per l'annidamento dell'ovulo fecondato e per la formazione della placenta. L'iperplasia del trofoblasto, come avviene nella mola idatiforme (una gravidanza molare), porta a un'eccessiva produzione di β-hCG.
Il dosaggio della β-hCG come marcatore tumorale è quindi indicativo di tumori a cellule germinali del testicolo, dell'ovaio o di sedi extra-gonadiche. L'elevazione di uno qualsiasi dei marcatori tumorali (α-FP, β-hCG, LDH) in pazienti di sesso maschile, in assenza di gravidanza, solleva il sospetto di neoplasia testicolare.
L'Azzeramento dei Marcatori: Un Obiettivo Terapeutico Cruciale
Dopo l'asportazione chirurgica del tumore testicolare (orchiectomia), è indispensabile che i valori dei marcatori tumorali si normalizzino, ovvero si azzerino, e rimangano tali nel tempo. La persistenza di valori elevati dei marcatori dopo l'intervento chirurgico può indicare la presenza di malattia residua o metastatica.
Per quanto riguarda la β-hCG, dopo un'orchiectomia radicale per un tumore che la produce, i suoi livelli nel sangue dovrebbero ridursi significativamente entro un breve periodo, tipicamente entro 1-2 giorni, tenendo conto del suo tempo di emivita. Analogamente, l'α-FP dovrebbe diminuire entro 5-7 giorni.
Il monitoraggio seriale dei marcatori tumorali dopo il trattamento è una componente essenziale del follow-up. Un aumento di questi marcatori durante il follow-up può essere un segnale precoce di recidiva, talvolta precedendo di mesi le manifestazioni cliniche o radiologiche.
MARCATORI Tumorali, la traccia del cancro- - Spiegazione
Il Problema dei "Falsi Positivi" e l'Importanza della Conferma
Nonostante l'utilità dei marcatori tumorali, è fondamentale interpretare i loro aumenti con cautela, poiché possono verificarsi anche i cosiddetti "falsi positivi". Un "falso positivo" si verifica quando un marcatore tumorale risulta elevato, ma il paziente rimane libero da una comprovata recidiva di malattia per un periodo significativo (ad esempio, almeno 6 mesi) dall'evento.
Studi hanno evidenziato che una percentuale non trascurabile di pazienti può registrare almeno un evento di incremento di un marcatore tumorale durante il follow-up, che poi si rivela essere un falso positivo. L'LDH, in particolare, sembra avere un valore predittivo positivo (PPV) più basso rispetto a β-hCG e α-FP, il che significa che un aumento di LDH ha una minore probabilità di indicare una vera recidiva.
È stato osservato che, in caso di recidiva documentata, solo una percentuale dei pazienti (circa il 44% in uno studio citato) presentava un marcatore tumorale positivo al momento della recidiva, mentre nel restante 56% le recidive erano associate a marcatori negativi. Questo sottolinea l'importanza di non basare esclusivamente sui marcatori tumorali la diagnosi di recidiva.
Pertanto, in caso di riscontro di marcatori elevati, è necessario che il medico valuti attentamente la dinamica del marcatore mediante ripetute misurazioni prima di procedere a ulteriori indagini diagnostiche, come l'imaging avanzato (es. PET-TC). L'aumento isolato di un singolo marcatore, soprattutto se lieve, deve essere interpretato con particolare attenzione, considerando anche condizioni che possono determinare aumenti falsi positivi, come determinate terapie o interazioni con anticorpi specifici.
Seminoma e Beta-hCG: Un Rapporto Complesso
Come accennato, i seminomi puri sono caratterizzati dalla quasi totale assenza di produzione di β-hCG. Tuttavia, sono stati documentati casi eccezionali di seminomi puri, anche in stadio iniziale (stadio I), con livelli sierici di β-hCG marcatamente elevati. Questi casi sono considerati rari e sollevano interrogativi sulla classificazione e sul trattamento di tali tumori.
In questi scenari, la questione cruciale è se questi tumori debbano essere trattati come seminomi classici o se i livelli estremamente elevati di β-hCG abbiano una correlazione con la progressione di malattia e la prognosi. L'esperienza clinica suggerisce che i seminomi puri con livelli elevati di β-hCG possono essere trattati con successo come seminomi classici, con un approccio terapeutico stadio-dipendente. L'orchiectomia seguita, se indicata, da radioterapia adiuvante o chemioterapia, ha dimostrato di portare a guarigione anche in questi casi apparentemente anomali.
Un caso clinico riportato ha descritto un paziente di 31 anni con seminoma puro allo stadio I e un livello sierico di β-hCG di 3843 IU/L al momento della diagnosi. Dopo orchiectomia e radioterapia adiuvante, i livelli di β-hCG sono diventati indosabili, e il paziente è rimasto libero da malattia a due anni di follow-up. Questo caso supporta l'idea che, anche in presenza di livelli di β-hCG inaspettatamente alti, il trattamento standard per i seminomi possa essere efficace.
Linee Guida e Approccio Terapeutico
Le linee guida per la gestione dei tumori a cellule germinali (GCT), come quelle sviluppate dall'Italian Germ Cell Cancer Group (IGG), enfatizzano l'importanza di una corretta stadiazione e di un'integrazione delle diverse armi terapeutiche: chemioterapia, chirurgia e radioterapia.
La diagnosi si basa sull'esame clinico, l'ecografia testicolare e, soprattutto, sull'esame istologico del testicolo rimosso. La stadiazione completa richiede tipicamente una tomografia computerizzata (TC) del torace, addome e pelvi, oltre al dosaggio dei marcatori tumorali.
La classificazione TNM viene utilizzata per definire lo stadio clinico. Lo Stadio IS, ad esempio, include pazienti con tumore testicolare senza evidenza clinica o radiologica di malattia al di fuori del testicolo, ma con persistenza di marcatori tumorali elevati dopo orchiectomia radicale. Nel caso del seminoma puro, in questa stadiazione, deve essere valutata solo la β-hCG.
Il follow-up dei pazienti con tumore testicolare è un processo a lungo termine che include controlli regolari di imaging, esame clinico e analisi dei marcatori tumorali sierici. La determinazione seriale dei marcatori tumorali è considerata un elemento essenziale prima di prendere in considerazione una diagnosi di recidiva.
Considerazioni Specifiche per Pazienti con Storia di Tumore Testicolare
Nei pazienti che hanno già affrontato un tumore testicolare, la comparsa di un nuovo nodulo o la persistenza o ripresa di valori elevati di marcatori tumorali, come la β-hCG, meritano una particolare attenzione. Un caso clinico emblematico è quello di un paziente che, 15 anni dopo un orchifunicolectomia destra per seminoma tipico e radioterapia, ha riscontrato un leggero aumento della β-hCG.
In tali situazioni, è fondamentale una valutazione approfondita da parte del team oncologico. La possibile causa di tale aumento può essere molteplice:
- Recidiva di malattia: Sebbene meno probabile in assenza di altri segni, una recidiva, anche in sede diversa, non può essere esclusa.
- "Falsi positivi": Come discusso, le fluttuazioni dei marcatori possono verificarsi per varie ragioni.
- Alterazioni legate a terapie pregresse: La radioterapia, in particolare, può avere effetti a lungo termine sul sistema endocrino e immunitario, potenzialmente influenzando i livelli di alcuni marcatori.
In questi casi, la ripetizione degli esami dei marcatori tumorali, l'esecuzione di indagini di imaging avanzate come la PET-TC, e una consulenza endocrinologica possono essere necessarie per chiarire la situazione e definire la strategia terapeutica più appropriata. La familiarità o predisposizione genetica, sebbene rara, è un aspetto da considerare, soprattutto in caso di tumori testicolari bilaterali o in giovane età.
Conclusioni Preliminari
Il monitoraggio dei marcatori tumorali, con particolare riferimento alla β-hCG, è una componente insostituibile nella gestione dei tumori testicolari. L'obiettivo primario dopo il trattamento è l'azzeramento e il mantenimento di valori normali di questi marcatori, che segnalano l'assenza di malattia residua o recidiva. Tuttavia, la presenza di "falsi positivi" richiede un approccio cauto e la conferma diagnostica attraverso indagini cliniche e strumentali appropriate. La comprensione dei meccanismi che portano alla produzione di questi marcatori e la loro interpretazione nel contesto clinico specifico del paziente sono essenziali per ottimizzare le strategie di follow-up e garantire la migliore prognosi possibile.
tags: #beta #hcg #semimona #azzeramento

