La placenta, un organo temporaneo e deciduo, si forma nell'utero materno ed è essenziale per nutrire e proteggere il feto durante l'intero viaggio della gravidanza. Una volta conclusa la sua funzione, si separa naturalmente dal corpo materno attraverso un processo chiamato secondamento. La sua formazione è un processo complesso che coinvolge sia il corpo della madre, attraverso modifiche dell'endometrio, sia l'embrione stesso. I villi coriali, che traggono origine dall'embrione, sono una componente cruciale della placenta, responsabili dell'assorbimento di ossigeno e nutrienti dal sangue materno e della cessione di anidride carbonica al corpo della madre.
Formazione della Placenta: Tempistiche e Meccanismi
Circa sette giorni dopo il concepimento, la blastocisti, una forma avanzata di sviluppo embrionale, inizia a penetrare nell'endometrio materno. Dopo un ulteriore periodo di circa sei giorni, la blastocisti viene completamente avvolta dall'endometrio e prosegue il suo sviluppo. Da alcune delle cellule embrionali prendono avvio la formazione dei villi coriali. Questi villi penetrano nell'endometrio e si ramificano in processi sempre più complessi, dando origine alla struttura placentare. Entro le dodici settimane di gravidanza, la placenta è pienamente operativa nel garantire nutrimento e protezione al feto.
Prima che la placenta assuma il suo ruolo primario, le funzioni nutritive erano svolte dal sacco vitellino, una membrana extraembrionale visibile fin dalle prime settimane di gestazione, fondamentale anche per la formazione delle cellule ematiche e germinali. Il sacco vitellino cessa la sua crescita intorno alla dodicesima settimana e scompare approssimativamente nello stesso periodo. Nel frattempo, la placenta continua la sua crescita e, in prossimità del parto, può raggiungere un peso considerevole di 500-600 grammi, con un diametro che varia dai 20 ai 30 centimetri e uno spessore che al centro può arrivare a circa 4 centimetri.
Le Molteplici Funzioni della Placenta
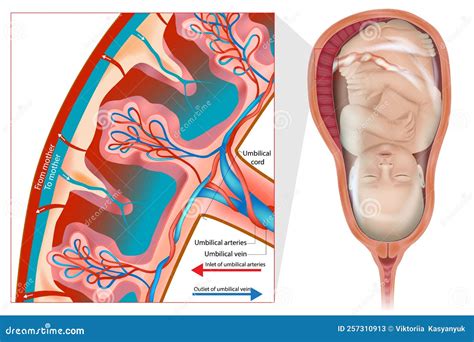
La funzione più importante della placenta risiede nella gestione degli scambi gassosi e metabolici tra il sangue materno e quello del feto in crescita. La comunicazione tra il feto e la placenta avviene attraverso il cordone ombelicale. L'organismo materno, a sua volta, comunica con la placenta attraverso sacche piene di sangue, le cosiddette lacune, che sono in contatto diretto con i villi coriali.
Trasporto di Ossigeno e Rimozione di Anidride Carbonica
Una delle funzioni primarie della placenta è la cessione di ossigeno al feto e l'allontanamento dell'anidride carbonica. La diffusione di questi gas è facilitata da un sottile strato di cellule che separa i villi coriali dal sangue materno.
Funzione Depurativa e di Mantenimento dell'Omeostasi
Durante la vita intrauterina, la placenta assume le funzioni depurative che normalmente spettano ai reni del feto. Inoltre, supporta l'omeostasi, ovvero la capacità dell'organismo di regolare il proprio ambiente interno in risposta alle variazioni dell'ambiente esterno.
Supporto alle Difese Immunitarie Fetali
Attraverso un processo chiamato endocitosi, la placenta consente il passaggio di anticorpi dal corpo materno al feto, rafforzando così le sue difese immunitarie. Questo organo è anche in grado di bloccare il passaggio di alcuni organismi patogeni. Tuttavia, è importante notare che esistono eccezioni, come il protozoo responsabile della Toxoplasmosi.
Passaggio di Sostanze Nutritive Essenziali
La placenta è altamente permeabile a numerosi nutrienti presenti nel sangue materno, tra cui proteine, trigliceridi, glucosio e diverse vitamine, che vengono così trasferiti al feto per garantirne la crescita e lo sviluppo.
Funzioni Endocrine e Ormonali
Fin dalle prime fasi del suo sviluppo, la placenta secerne l'ormone gonadotropina corionica umana (hCG), la cui frazione beta è il marcatore rilevato nei test di gravidanza. L'hCG ha il compito fondamentale di sostenere la produzione di progesterone da parte del corpo luteo. Intorno alla settima settimana di gravidanza, la placenta diventa autonoma nella sintesi del progesterone necessario all'embrione, portando alla degenerazione del corpo luteo e alla riduzione dei livelli di hCG.
Barriera Protettiva Contro Sostanze Dannose
La placenta agisce come una barriera protettiva, salvaguardando il feto da diverse sostanze dannose presenti nel circolo materno. Tuttavia, questa barriera non è impenetrabile a tutto. Sostanze come la nicotina, agenti cancerogeni presenti nelle sigarette, droghe e alcol riescono a superarla, rappresentando un rischio significativo per lo sviluppo fetale.
Ormoni in gravidanza: come cambia il corpo della mamma nei mesi - Koala Babycare
Localizzazioni della Placenta e Potenziali Complicazioni
La posizione della placenta all'interno dell'utero dipende dal sito di impianto dell'embrione. Le principali localizzazioni includono:
- Posteriore: La placenta è rivolta verso la schiena della madre.
- Fundica: La placenta si trova nella parte superiore della parete uterina.
- Anteriore: La placenta è rivolta verso la pancia della madre.
- Laterale: La placenta si trova sul lato destro o sinistro dell'utero.
Esistono inoltre numerose posizioni intermedie. L'aspetto cruciale è che la placenta sia posizionata sopra il feto.
Quando l'impianto embrionale avviene nella parte inferiore dell'utero, si possono verificare condizioni come la placenta bassa e la placenta previa.
Placenta Bassa: In questo caso, la placenta si trova vicina all'orifizio inferiore dell'utero. Questa condizione non è necessariamente preoccupante, poiché il feto, assumendo la posizione cefalica, può spostare la placenta in una posizione più laterale.
Placenta Previa: Questa condizione si verifica quando la placenta ricopre parzialmente o totalmente l'orifizio uterino interno. La placenta previa è favorita da fattori di rischio quali diagnosi precedenti di placenta previa, parto cesareo, fumo, età materna superiore ai 35 anni e concepimento tramite tecniche di Procreazione Medicalmente Assistita (PMA).
Rischi Associati alla Placenta Previa
La placenta previa richiede immediata attenzione medica a causa del rischio principale di distacco placentare durante il travaglio e la dilatazione del collo dell'utero. Se la placenta si stacca, il feto perde la sua fonte di nutrimento, mettendo a repentaglio la sua sopravvivenza. Per questo motivo, quando la diagnosi di placenta previa viene confermata (solitamente dopo le 32 settimane di gestazione), si opta spesso per un parto cesareo programmato, solitamente prima delle 40 settimane, per evitare che la placenta raggiunga un punto in cui le sue funzioni potrebbero essere compromesse o che il travaglio inizi spontaneamente.
Distacco di Placenta: Un'Emergenza Ostetrica
Il distacco di placenta è un'emergenza ostetrica che si verifica quando la placenta si separa prematuramente dalle pareti dell'utero. Questa evenienza è rara e si verifica più frequentemente in gravidanze già compromesse, favorite da fattori come l'età materna avanzata e l'ipertensione. Il sintomo principale in caso di distacco acuto è un dolore improvviso, costante e localizzato, nettamente distinto dalle contrazioni uterine che sono cicliche e interessano l'intero utero. Nei casi acuti, possono manifestarsi anche perdite ematiche. In presenza di questi sintomi, è fondamentale recarsi immediatamente al pronto soccorso ostetrico.
La Placenta nella Medicina Rigenerativa
La ricerca scientifica ha rivelato il potenziale della placenta anche nel campo della medicina rigenerativa. Studi hanno dimostrato che dalla membrana amniotica della placenta è possibile derivare cellule staminali con caratteristiche simili a quelle delle cellule staminali adulte derivate dal midollo osseo. Queste cellule fetali presentano vantaggi significativi: essendo più giovani, si moltiplicano più rapidamente e producono molecole che proteggono il cuore e favoriscono la formazione di nuovi vasi sanguigni, essenziali per nutrire il tessuto miocardico. Questi sono noti come effetti paracrini delle cellule staminali.
La ricerca ha persino dimostrato che la somministrazione delle sole molecole prodotte da queste cellule può ridurre il danno cardiaco e migliorare la funzione del cuore in modelli animali. Ulteriori studi hanno esplorato la possibilità di modificare queste cellule staminali, anche quelle fetali derivate dalla placenta, attraverso microRNA per migliorarne la capacità di differenziarsi in cardiomiociti, le cellule che costituiscono il cuore. L'identificazione di specifici microRNA in grado di aumentare significativamente questo processo apre nuove prospettive per la medicina rigenerativa, offrendo la possibilità di sostituire tessuto cardiaco danneggiato a seguito di infarto con nuovo tessuto rigenerato da cellule staminali. La possibilità di utilizzare cellule fetali, che non sollevano questioni etiche complesse, rende queste scoperte ancora più promettenti.